Dilluns, 31 de agost de 2020 - El 66% dels pacients amb Parkinson va experimentar un empitjorament dels seus símptomes en el confinament. Em espanhol AQUI.
Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
segunda-feira, 31 de agosto de 2020
domingo, 30 de agosto de 2020
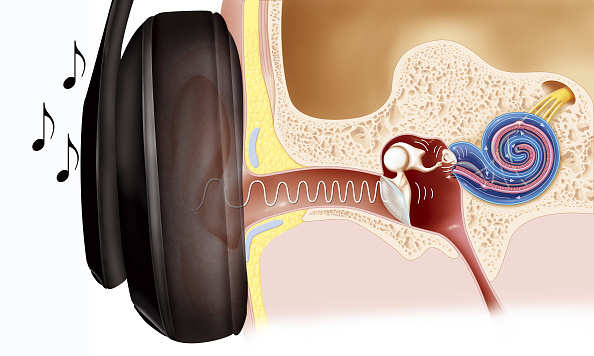
A estimulação do ouvido pode ajudar a controlar os sintomas de Parkinson: estudo
Os participantes relataram maior movimento e mobilidade e mostraram melhorias na tomada de decisões, atenção, memória, humor e sono, disseram pesquisadores da Universidade de Kent, no Reino Unido.
July 25, 2019 - Londres: Uma estimulação suave e controlada do canal auditivo pode ajudar a reduzir os sintomas da doença de Parkinson, de acordo com um estudo. O estudo, publicado na revista Parkinsonism and Related Disorders, mostrou que a estimulação duas vezes ao dia por dois meses foi associada a uma redução significativa nas características motoras e não motoras da doença de Parkinson.
Os participantes relataram maior movimento e mobilidade e mostraram melhorias na tomada de decisões, atenção, memória, humor e sono, disseram pesquisadores da Universidade de Kent, no Reino Unido.
Os participantes também disseram que, ao final do estudo, acharam mais fácil realizar as atividades cotidianas por conta própria.
A maioria dos ganhos terapêuticos foram maiores cinco semanas após o final do tratamento, sugerindo que o tratamento pode ter efeitos duradouros, disseram os pesquisadores.
A terapia de estimulação foi realizada em casa usando um fone de ouvido portátil produzido exclusivamente para investigações clínicas pela Scion Neurostim, uma empresa de dispositivos com sede nos Estados Unidos.
Os participantes continuaram a tomar sua terapia de reposição de dopamina regular enquanto usavam o dispositivo.
O estudo, liderado pelo professor David Wilkinson, da Escola de Psicologia de Kent, foi conduzido em 46 indivíduos com doença de Parkinson.
"Este estudo levanta a possibilidade intrigante de que alguns aspectos da doença de Parkinson podem ser melhor controlados se as terapias com medicamentos tradicionais forem combinadas com uma estimulação suave e não invasiva dos órgãos de equilíbrio", disse Wilkinson.
"Os resultados são muito encorajadores. Alcançar a eficácia generalizada e ganhos duráveis nos aspectos motores e, especificamente, não motores da doença de Parkinson seria uma novidade, e as melhorias nos sintomas não motores seriam especialmente notáveis", disse o professor Ray Chaudhuri, diretor de o Centro de Excelência da National Parkinson Foundation no King's College Hospital.
"Esses sintomas geralmente não são tratados ou são mal tratados e têm um impacto particularmente prejudicial na qualidade de vida, e seu tratamento é uma necessidade fundamental não atendida. Estou intrigado e quero ver onde esta tecnologia de dispositivo pode ir", disse Chaudhuri. Original em inglês, tradução Google, revisão Hugo. Fonte: Health.
sábado, 29 de agosto de 2020
É difícil!
Vem uma situação difícil, tu "pega" o carro, vai no médico e volta com um diagnóstico de parkinson.
O casamento já tinha dançado.
O remédio, Prolopa, te faz bem, e tu, na tua santa ignorância, pensa que é só um parkinsonzinho, que o bicho não é tão brabo assim.
A vida continua, o trabalho continua…, passam-se uns 4 anos.
O remédio, o mesmo remédio, passa a não te fazer bem, e até passa a fazer mal, não apenas fisicamente, mas mentalmente, trazendo entre outras coisas, ideações suicidas, que juro, até então constava explicitamente na bula.
A família, filhos na faixa de até 13 anos são igualmente impactados, e até hoje, passados 20 anos do diagnóstico, minha relação com eles é complicada. Me ausentei no papel de pai enquanto lutava e continuo lutando com o inimigo.
Hoje sei, não é parkinsonzinho. O buraco é mais embaixo. É lento, mesmo com dbs, e progressivo mesmo com dbs.
Depois de implantar dbs, num primeiro momento mal sucedido, por implante deslocado de eletrodo, sentir os efeitos deletérios físicos e mentais do coquetel de drogas constituído por levodopa (Prolopa), pramipexole (Mirapex ER), Amantadina (Mantidam), Stalevo e eventualmente Comtan, ansiolíticos, etc… posso dizer: sobrevivi, roto e esfarrapado, mas a luta continua.
O dbs foi corrigido e estou, sob certo aspecto, melhor do que na época pós diagnóstico. Não tomo nenhum remédio que afete o comportamento, estou limpo! E só isto compensa, a lucidez. A melhor coisa. Amém. Já me arrastei de 4 pois não conseguia caminhar, daí pra outras coisas… O resto é mais meio quilo de farofa..., mas a luta continua. Chegaremos lá de pé, ou quase lá, e lúcidos. Talvez um ópiozinho nas derradeiras, mas até então, me considero lúcido.
Elon Musk e o chip (em porcos) para conectar o computador e o cérebro
Pode ser usado para tratar doenças neurológicas como Alzheimer e Parkinson
29 agosto 2020 - O empresário milionário Elon Musk revelou os resultados da promissora experimentação animal dos últimos estudos sobre as conexões entre computadores e o cérebro em uma conferência em San Francisco: poderia ser usado para tratar doenças neurológicas como Alzheimer e Parkinson.
Musk revelou que implantou um microchip de 8 mm no cérebro de uma porca, Gertrude, por dois meses.
Um primeiro passo, segundo a empresa, para o tratamento de doenças humanas com a implantação de interfaces wireless no cérebro de pacientes, com milhares de eletrodos. “Esse dispositivo pode realmente ajudar a tratar distúrbios cerebrais e lesões na coluna vertebral”, disse ele, e muitos outros, como “perda de memória, perda de audição, depressão e insônia”. O estudo foi feito em três porcos.
Musk mostrou o gráfico que traçava a atividade neural de um deles enquanto ele se movia em um cercado, e Neuralink disse que todos os animais pareciam saudáveis, felizes e com comportamento normal após o implante dos microchips. Os estudos em pacientes humanos começam agora. Original em italiano, tradução Google, revisão Hugo. Fonte: Timgate. Assista vídeo AQUI. Veja mais aqui: Esta é a Gertrude. É uma porca e tem um chip no cérebro.
Hipotensão ortostática é um aviso menos conhecido - o que é?
A doença de PARKINSON nem sempre está relacionada ao movimento e ao declínio do cérebro. As vezes, a doença pode afetar outras partes do corpo, incluindo a pressão arterial.
Fri, Aug 28, 2020 | A doença de Parkinson é uma doença crônica e progressiva que danifica os nervos, incluindo aqueles que são responsáveis pela manutenção da pressão arterial. Além disso, os medicamentos dopaminérgicos usados para tratar a doença de Parkinson podem causar ou piorar a hipotensão ortostática. O que é hipotensão ortostática e quais são os sintomas detectados?O Parkinson é causado pela perda de células nervosas em uma parte específica do cérebro.
Essas células nervosas são usadas para ajudar a enviar mensagens entre o cérebro e o sistema nervoso.
Os sintomas da doença de Parkinson tendem a se desenvolver gradualmente e só aparecem como leves no início.
Um sinal de alerta precoce da condição é a hipotensão ortostática relacionada à pressão arterial.
A hipotensão ortostática é uma queda na pressão arterial ao mudar de posição, como passar da posição sentada para a de pé, disse a Dra. Rachel Dolhun, especialista em distúrbios do movimento.
Ela continuou: “É também um sintoma não motor da doença de Parkinson.
“A hipotensão ortostática pode causar desmaios e tonturas, que podem resultar em desmaios, fadiga e náuseas.
“Também pode contribuir para a instabilidade da marcha e quedas.”
Em um estudo publicado na Biblioteca Nacional de Medicina dos EUA, Institutos Nacionais de Saúde, a hipotensão ortostática neurogênica na doença de Parkinson foi investigada.
O estudo observou: “A hipotensão ortostática neurogênica é devida à falha do sistema nervoso autônomo em regular a pressão arterial em resposta a mudanças posturais devido a uma liberação inadequada de norepinefrina, levando à hipotensão ortostática e hipertensão supina.
“Hipotensão ortostática neurogênica é comum na doença de Parkinson
“A prevalência varia ao longo do curso da doença de Parkinson, variando de 40 por cento a 60 por cento e resultando em hipotensão ortostática neurogênica sintomática em aproximadamente metade.”
Sintomas para detectar
Os sintomas de hipotensão ortostática incluem tontura, fraqueza, tontura, dificuldade de pensar, sensação de desmaio e dor de cabeça.
A hipotensão ortostática é geralmente avaliada medindo-se a pressão arterial de um paciente sentado ou deitado e novamente em pé.
Se a pressão arterial de uma pessoa cair mais de 20 mm Hg na pressão sistólica (o número superior) ou mais de 10 mm Hg na pressão diastólica (o número inferior), considera-se que ela tem hipotensão ortostática.
Estudos sugerem que uma forma mais precisa de diagnosticar a hipotensão ortostática é usando um cálculo denominado “pressão arterial média vertical”, que leva em consideração as pressões sanguíneas sistólica e diastólica.
Quando esse número está abaixo de 75 mm Hg, indica hipotensão ortostática.
Os sinais comuns da doença de Parkinson incluem tremores, movimentos lentos e rigidez muscular.
A rigidez muscular torna as expressões faciais mais difíceis, disse a instituição de caridade.
Os tremores geralmente começam na mão ou no braço e são mais prováveis de ocorrer quando o braço está relaxado.
Existem cerca de 145.000 pessoas no Reino Unido com a doença de Parkinson, e é a condição neurológica de crescimento mais rápido no mundo. Original em inglês, tradução Google, revisão Hugo. Fonte: Express.
quinta-feira, 27 de agosto de 2020
quarta-feira, 26 de agosto de 2020
Aposentado (81) com doença de Parkinson ordenado que removesse cestos com flores pendurados de sua casa em Bainsford
 |
| Jimmy Bain (81), que tem a doença de Parkinson, recebeu ordens para retirar as cestas penduradas que ele gosta de olhar da janela de sua casa em Harley Court |
Wednesday, 26th August 2020 - Pensioner (81) with Parkinson's Disease ordered to remove hanging baskets from his Bainsford home. Veja também AQUI.
Sobrinha que cuida de tio com parkinson faz apelo à comunidade
Homem costuma andar pelo Bairro Periolo e como não se comunica bem em português ela teme que ele seja mal tratado
25/08/2020 - Uma publicação feita nesta manhã em um grupo do Facebook em Cascavel gerou em poucos minutos centenas de comentários.
Ela postou uma foto do tio dela, que tem parkinson e fez um apelo para a comunidade da região do Bairro Periolo, caso o encontre nas ruas.
Ela comentou que o tio Bruno é de origem alemã e mora com ela há dois anos, trazido do Rio Grande do Sul. Desde então o homem avançou muito. Antes ele estava acamado, usava sonda e fralda, mal sentava e não comia sozinho. Agora ele está bem mais independente.
“Ele é surdo, tem parkinson e fala pouquíssimo o português, pois sua origem é alemã e só fala essa língua. Então se alguém ver ele pelas proximidades do Bairro Periolo, não bata e nem xingue”
Ela pede que as pessoas não o confundam com bêbado ou viciado e comenta que o homem mesmo sem precisar tem o hábito de catar latinha na rua. Nestas saídas, ela teme que quando ele tente se comunicar com alguém seja mal interpretado ou tratado mal.
“Ele não bebe, não tem vício nenhum, aliás agora tem um vício que é catar latinha enquanto faz suas caminhadas, (gente ele não precisa, tem tudo em casa). Mas como todo bom e puro alemão, ele é teimoso de mais e não consigo manter ele em casa.
Então por favor não bata nele se acaso ele estiver tentando se comunicar, ele usa uma muleta porque às vezes perde o equilíbrio.
Ele tem um chaveiro com meu número se acaso precisar. Ele é querido só não consegue falar o português então ninguém o entende aqui. Obrigada a todos”, diz a publicação.
A atitude da jovem em cuidar do tio foi muito elogiada. Fonte: CGN.
terça-feira, 25 de agosto de 2020
A terapia genética poderia conter os danos do Parkinson?
24 AUGUST 2020 - Could gene therapy stem the damage of Parkinson's?
Os pesquisadores descobriram que um gene regulador mestre chamado TET2 é hiperativo no cérebro de pessoas com doença de Parkinson.
Métodos de análise preditiva para dados do microbioma humano com aplicação à doença de Parkinson
August 24, 2020 - Resumo
Os dados do microbioma consistem em contagens de unidades taxonômicas operacionais (OTU) caracterizadas por inflação zero, superdispersão e estrutura de agrupamento entre as amostras. Atualmente, os métodos de teste estatístico são comumente realizados para identificar OTUs que estão associados a um fenótipo. As limitações dos métodos de teste estatístico incluem que a validade dos valores p / valores q dependem sensivelmente da correção dos modelos e que a significância estatística não implica necessariamente em previsibilidade. A análise preditiva usando métodos como LASSO é uma abordagem alternativa para identificar OTUs associados e para medir a previsibilidade da variável de fenótipo com OTUs e outras variáveis covariáveis. Investigamos três estratégias de realização de análise preditiva: (1) LASSO: ajustar um modelo de regressão logística multinomial LASSO a todas as contagens de OTU com transformação específica; (2) triagem + GLM: triagem OTUs com valores q retornados pelo ajuste de um GLMM para cada OTU, em seguida, ajuste de um modelo de GLM usando um subconjunto de OTUs selecionados; (3) triagem + LASSO: ajustar um LASSO a um subconjunto de OTUs selecionados com GLMM. Conduzimos estudos empíricos usando três conjuntos de dados de simulação gerados usando modelos multinomiais de Dirichlet e dados do microbioma intestinal real relacionados à doença de Parkinson para investigar o desempenho das três estratégias de análise preditiva. Nossos estudos de simulação mostram que o desempenho preditivo do LASSO com a transformação de variável apropriada funciona notavelmente bem em dados inflacionados a zero. Nossos resultados da análise de dados reais mostram que a doença de Parkinson pode ser prevista com base em OTUs selecionados após a transformação binária, idade e sexo com alta precisão (Taxa de erro = 0,199, AUC = 0,872, AUPRC = 0,912). Esses resultados fornecem fortes evidências da relação entre a doença de Parkinson e o microbioma intestinal. (segue…) Original em inglês, tradução Google, revisão Hugo. Fonte: Journals Plos.
domingo, 23 de agosto de 2020
Homem com Parkinson percorre a Bélgica em apoio à pesquisa
 |
| Ivo de Bisschop, au départ d'Ostende. | © BELGA PHOTO / NICOLAS MAETERLINCK |
Sunday, 23 August 2020 - De Bisschop, natural de Dilbeek, planeja caminhar 1.500 quilômetros ao longo da fronteira com a Bélgica em 49 dias. Ele espera arrecadar um milhão de euros para pesquisas sobre o Parkinson.
A condição de De Bisschop foi diagnosticada há três anos. “Eu não podia aceitar o fato de que não existe nenhum medicamento que cura o Parkinson ou pelo menos o retarda”, disse ele. "É por isso que comecei a agir sozinho."
Ele caminhará em média 30 quilômetros por dia durante 47 dias, com apenas dois dias de descanso. Seu “Stop Parkinson walk”, que ele começa com um amigo no domingo em Ostend, deve terminar em 10 de outubro. Ele planeja chegar à Valônia em 6 de setembro em Eben-Emael, na província de Liège.
Originalmente, sua ideia era que outras pessoas pudessem andar ao lado dele, mas devido ao coronavírus, isso não é recomendado. “Portanto, encorajamos todos a caminhar ao redor de sua própria praça de aldeia e, assim, patrocinar etapas,” de Bisschop pediu.
“Você também pode nos acompanhar nos últimos quilômetros, respeitando as distâncias”, acrescentou. Original em inglês, tradução Google, revisão Hugo. Fonte: Brusselstime. Veja também aqui: Atteint de la maladie de Parkinson, il se lance dans un tour de Belgique à pied.
sábado, 22 de agosto de 2020
sexta-feira, 21 de agosto de 2020
COVID-19 e doença de Parkinson
COVID-19 and Parkinson’s disease.
À medida que o coronavírus (COVID-19) se espalha, há uma necessidade clara de aconselhar os pacientes com Parkinson sobre o que fazer em relação ao seu tratamento e manejo.
Estudo revela um tratamento promissor para a doença de Parkinson
Aug 20 2020 - Cientistas da University Bath, no Reino Unido, descobriram uma série de estruturas de proteínas que são consideradas altamente relevantes para o início da doença de Parkinson. Espera-se que uma análise mais aprofundada dessas estruturas abra um novo caminho para o tratamento potencial para uma doença que é a condição neurológica de crescimento mais rápido no mundo, sem cura disponível atualmente.
De acordo com o Parkinson's UK, mais de 1 milhão de pessoas no Reino Unido são afetadas pela doença - seja por viverem com a doença ou como amigos, colegas ou parentes de alguém que é. As últimas estimativas mostram que em 2020, cerca de 145.000 pessoas vivem com o diagnóstico de Parkinson no Reino Unido.
A doença é caracterizada por uma proteína específica 'mal dobrada', onde ela se torna distorcida e, em seguida, apresenta mau funcionamento. A proteína que os pesquisadores estudaram em Bath - alfa-sinucleína (αS) - é abundante em todos os cérebros humanos.
Depois de dobrado incorretamente, ele se acumula em grandes massas, conhecidas como corpos de Lewy. Essas massas consistem em finas fibras αS que são tóxicas para as células cerebrais produtoras de dopamina, causando-lhes a morte. É essa queda na dopamina que desencadeia os sintomas da doença de Parkinson.
Tem havido muita pesquisa sobre a estrutura αS e o papel que ela desempenha no Parkinson, no entanto, praticamente todos os estudos foram realizados em tubos de ensaio de laboratório, onde a proteína é purificada de bactérias e estudada isoladamente.
Pesquisas desse tipo geralmente negligenciam o fato de que, no cérebro vivo, as fibras αS se formam na presença de 'fosfolipídios' - grandes substâncias gordurosas que constituem as membranas celulares e desempenham um papel essencial nas células vivas, tanto em sua estrutura quanto em seu metabolismo.
No novo estudo Bath, publicado no Nature Partner Journal - doença de Parkinson, o professor Jody Mason e sua equipe do Departamento de Biologia e Bioquímica examinaram como o αS se dobrou na presença de fosfolipídios.
Eles descobriram uma série de estruturas de proteínas mal dobradas que nunca foram observadas antes. Essas fibras αS eram maiores do que qualquer outra relatada anteriormente e assumiram uma variedade impressionante de formas. Algumas formavam fitas planas, outras pareciam longas hélices onduladas, enquanto outras ainda eram mais compactas e volumosas.
Os pesquisadores de Bath esperam que sua descoberta marque o início de uma nova era na pesquisa do Parkinson. Seu trabalho estabelece a base para uma análise detalhada de fibras αS mal dobradas.
Assim que a estrutura dessas fibras for melhor compreendida, os cientistas serão capazes de investigar quais versões são causadoras de doenças e quais não são. A partir daqui, eles poderão testar drogas contra formas patogênicas.
Isso constituirá um grande passo na busca da cura para o Parkinson e outras doenças neurológicas.
A instituição de caridade Parkinson's UK investiu mais de £ 3,5 milhões na compreensão do papel desempenhado no cérebro pela αS. Ele reconhece que desvendar os segredos dessa proteína pode ser a chave para encontrar uma cura para a doença.
A Dra. Beckie Port, gerente de pesquisa do Parkinson's UK, disse: "A alfa-sinucleína é conhecida por formar diferentes estruturas e os pesquisadores estão cada vez mais interessados em quais formas da proteína podem ser tóxicas e relacionadas à disseminação e perda de células cerebrais em Parkinson - isso é essencial para desenvolver tratamentos que visam a forma correta da proteína.
"Ao avançar nossa compreensão das diferentes estruturas da proteína que provavelmente estarão presentes dentro das células cerebrais, este estudo da Universidade de Bath ajuda a preparar o caminho para o desenvolvimento de tratamentos que podem um dia interromper a progressão do Parkinson." Original em inglês, tradução Google, revisão Hugo. Fonte: News-medical. Veja mais aqui: 24 August 2020 - Novel alpha-synuclein structures could be the target for future Parkinson’s therapies.
quinta-feira, 20 de agosto de 2020
Estimulação cerebral profunda do núcleo cuneiforme para o congelamento da marcha resistente à levodopa na doença de Parkinson: protocolo de estudo para um ensaio piloto em perspectiva
20 Aug, 2020 - Resumo
Antecedentes: O congelamento da marcha (FOG - Freezing of gait) um déficit motor particularmente debilitante visto em um subconjunto de pacientes com doença de Parkinson (DP) que é pouco responsivo à terapia de levodopa padrão ou estimulação cerebral profunda (DBS) de alvos de DP estabelecidos, como o núcleo subtalâmico e o globus pallidus interno. A proposta de um alvo DBS no mesencéfalo, conhecido como núcleo pedunculopontino (PPN) para tratar FOG foi baseada em sua patologia observada na DP e seu envolvimento hipotético no controle locomotor como uma parte da região locomotora mesencefálica, uma área funcionalmente definida pelo mesencéfalo que estimula a locomoção tanto em animais intactos quanto em preparações de animais descerebrados com estimulação elétrica. Os relatórios iniciais do DBS PPN foram recebidos com muito entusiasmo; no entanto, estudos subsequentes produziram resultados mistos, e os resultados da meta-análise recente foram muito menos convincentes do que o inicialmente esperado. Uma revisão mais detalhada da extensa literatura pré-clínica de MLR (mesencephalic locomotor region), incluindo estudos optogenéticos recentes, sugere fortemente que o núcleo cuneiforme (CnF) intimamente relacionado, apenas dorsal ao PPN, pode ser um alvo superior para promover o início da marcha. (segue..) Original em inglês, tradução Google, revisão Hugo. Fonte: Researchsquare.
quarta-feira, 19 de agosto de 2020
Carolina Nocetti e Bob Burnquist | #Provoca Em Casa
Provoca
Tudo é sobre maconha, mas a partir de 14:44, Carolina Nocetti, embora o Bob Burnquist seja igualmente interessante.
Não é abordado o uso medicinal da maconha ante a doença de Parkinson, não obstante, bem interessante, considerando-se os tabús, preconceitos, indústria farmacêutica convencional X fitoterápicos. Ou seja ASSISTA NA ÍNTEGRA, meu conselho.
Nesta edição do #Provoca em Casa, Marcelo Tas recebe Carolina Nocetti, primeira médica brasileira com experiência internacional em consultoria técnica e aplicações clínicas de cannabis medicinal no país, e Bob Burnquist, um dos maiores nomes do skate mundial e dono de uma loja que vende produtos à base de plantas medicinais. Eles falam sobre o uso da cannabis medicinal
O #Provoca revisita o formato de entrevistas que estreou em 2000 e consagrou nas mãos do eterno Antônio Abujamra, firmando um compromisso com a dúvida e, é claro, com a provocação. Agora volta reformulado, com os pés no mundo atual e vestido com toda a tecnologia e interatividade inerente a Marcelo Tas.
O estudo do Instituto Van Andel sugere uma "nova via" para o tratamento da doença de Parkinson
190820 - GRAND RAPIDS, MI - Um estudo de pesquisadores do Instituto Van Andel sugere um novo caminho para o tratamento da doença de Parkinson.
O estudo, publicado esta semana na revista Nature Neuroscience, diz que o cérebro pode ser protegido de danos causados pela doença de Parkinson desligando um "regulador mestre" molecular.
“Um dos maiores desafios no tratamento do Parkinson, além da falta de terapias que impeçam a progressão da doença, é que a doença já atingiu partes significativas do cérebro no momento em que é diagnosticada”, disse Viviane Labrie, professora associada no VAI e autor sênior do estudo.
“Se pudermos encontrar uma maneira de proteger as células cerebrais críticas dos danos relacionados ao Parkinson desde o início, poderemos atrasar ou mesmo prevenir o início dos sintomas”.
O “regulador mestre” mencionado no estudo está conectado ao TET2, uma enzima que afeta a atividade do gene, de acordo com um comunicado à imprensa do VAI.
O estudo descobriu que o TET2 era hiperativo nos cérebros de pessoas com doença de Parkinson e que a desativação da enzima "suprimia a atividade do gene pró-inflamatório, a ativação das células imunológicas do cérebro e a eventual morte de neurônios desencadeada pela inflamação".
“O Parkinson é uma doença complexa com uma série de fatores desencadeantes”, disse Labrie.
“A redução temporária da atividade de TET2 pode ser uma forma de interferir com vários contribuintes para a doença, especialmente eventos inflamatórios, e proteger o cérebro da perda de células produtoras de dopamina. É necessário mais trabalho antes que uma intervenção baseada em TET2 possa ser desenvolvida, mas é uma via nova e promissora que já estamos explorando.” Original em inglês, tradução Google, revisão Hugo. Fonte: Mlive. Veja mais sobre esta enzima AQUI.
Sem deposição aumentada de (p-) α-sinucleína no tecido gastrointestinal de pacientes com doença de Parkinson
18 August 2020 - Highlights
- o maior estudo post-mortem até o momento que investigou α-Syn em amostras gastrointestinais de pacientes com DP confirmados histopatologicamente.
- As amostras imunocoradas foram avaliadas independentemente por dois investigadores (B.N.H. e C.F.), no total, 1620 HPFs por cada investigador.
- clones de anticorpos dirigidos contra α-Syn e contra α-Syn fosforilado.
- Resumo detalhado dos estudos sobre a patologia de α-Syn gastrointestinal humana entre 2006 e 2019.
Resumo
Base
Acredita-se que a agregação neuronal de alfa-sinucleína (α-Syn) no cérebro seja um componente central da patogênese da doença de Parkinson (DP). Agregados α-Syn no trato gastrointestinal têm sido sugeridos como um potencial biomarcador de DP que pode até sinalizar um evento precoce da patologia molecular parkinsoniana. No entanto, estudos que investiguem essa hipótese produziram resultados mistos.
Objetivo
Para determinar se a prevalência de deposições de α-Syn- e serina 129-fosforilada α-Syn (Ser129p-α-Syn) detectada no intestino de pacientes com DP diferia daquela de controles não parkinsonianos.
Métodos
Neste estudo retrospectivo, examinamos amostras post-mortem do intestino delgado e grosso de 25 pacientes com DP e 20 controles pareados por idade e sexo sem DP. As amostras foram retiradas de blocos de tecido embebidos em parafina. Técnicas de imunohistoquímica foram aplicadas para detectar agregados α-Syn e Ser129p-α-Syn in situ. A imunorreatividade foi quantificada por uma nova abordagem que empregou a avaliação detalhada de estruturas morfológicas positivas para α-Syn e Ser129p-α-Syn do sistema nervoso entérico (isto é, fibras nervosas, plexo mioentérico e submucoso, bem como células ganglionares).
Resultados
A imunorreatividade α-Syn foi um achado comum em tecidos intestinais de pacientes com DP e controles. É importante ressaltar que a imunorreatividade α-Syn e Ser129p-α-Syn foi significativamente reduzida em pacientes com DP em comparação com os controles em cada uma das estruturas morfológicas examinadas.
Conclusões
A detecção imunohistoquímica de α-Syn e Ser129p-α-Syn intestinal parece ser um achado frequente e potencialmente normal. Nem a imunorreatividade de α-Syn nem de Ser129p-α-Syn pode, portanto, ser considerada um biomarcador molecular intestinal de patologia de DP. A redução da imunorreatividade intestinal α-Syn e Ser129p-α-Syn em pacientes com DP reflete a degeneração neuronal relacionada à DP. Original em inglês, tradução Google, revisão Hugo. Fonte: Sciencedirect.
Sintomas de Parkinson revertidos em camundongos
July 21, 2020 - Neste episódio de Lifespan News, Brent Nally discute o novo jornal do The Lancet focado na longevidade, sintomas da doença de Parkinson em camundongos, a reversão da fragilidade e declínio imunológico em ratos idosos, a seletividade reduzida da barreira hematoencefálica com a idade, atividade social e maior expectativa de vida e outros tópicos relacionados à idade. Original em inglês, tradução Google, revisão Hugo. Fonte: Lifespan.
COVID-19 e vulnerabilidade seletiva à doença de Parkinson
Infecções virais podem precipitar a neurodegeneração? Ou seja, uma infecção viral pode ser um gatilho para o parkinson. É o que pretende, em resumo, este estudo...
SEPTEMBER 01, 2020 - A atual pandemia de COVID-19 oferece uma oportunidade única para investigar a hipótese de que infecções virais podem precipitar a neurodegeneração. A síndrome respiratória aguda grave coronavírus 1 (SARS-CoV-1), um homólogo patogênico da síndrome respiratória aguda grave coronavírus 2 (SARS-CoV-2), invade o cérebro através da ACE2,1 e a SARS-CoV-2 também pode ser neurotrópica. O SARS-CoV-2 também entra nas células através do receptor ACE2, 1 que é amplamente expresso no SNC, incluindo no estriado, 2 onde o vírus pode precipitar ou acelerar a neurodegeneração.3, 4 O SARS-CoV-2 pode infiltrar-se no SNC diretamente através dos nervos olfatório ou vago, ou hematogênica. Essa infecção pode, por sua vez, levar à agregação citotóxica de proteínas, incluindo α-sinucleína. Esta hipótese é apoiada por evidências em modelos animais de que infecções virais podem desencadear α-sinucleinopatias no SNC.5
Suspeitamos que as populações neuronais não são igualmente suscetíveis à degeneração e que os neurônios dopaminérgicos são seletivamente vulneráveis por causa de suas propriedades intrínsecas. Por exemplo, altas demandas bioenergéticas de axônios altamente arborizados e proteostase prejudicada resultante de grande tamanho de axônio podem promover agregação de α-sinucleína e resultar em vulnerabilidade seletiva a fatores autônomos não celulares que promovem a propagação de α-sinucleína, como neuroinflamação e neurotoxinas ambientais.
A α-sinucleína pode funcionar como um fator antiviral nativo dentro dos neurônios, conforme mostrado por uma expressão neuronal aumentada de α-sinucleína após a infecção aguda do vírus do Nilo Ocidental.6 O vírus do Nilo Ocidental e o SARS-CoV-1 são ambos envelopados, de fita simples, positivos vírus sense de RNA com entrada viral análoga e mecanismos de replicação.1, 6 Portanto, a suprarregulação semelhante de α-sinucleína pode ocorrer com infecção por SARS-CoV-2. As consequências desse processo patológico podem ser ainda mais exacerbadas por uma resposta inflamatória periférica, como ocorre na COVID-19. Um modelo de roedor de infecção de influenza H5N1 periférica mostrou ativação microglial do SNC persistente e fosforilação anormal de α-sinucleína, associada a uma perda de neurônios dopaminérgicos na substância negra pars compacta.7 Postulamos que o acúmulo de α-sinucleína antiviral após infecção por SARS-CoV-2 pode agravar a vulnerabilidade autônoma da célula pré-existente e levar à propagação de α-sinucleína e neurodegeneração generalizada. Estudos longitudinais prospectivos em sobreviventes de COVID-19 podem ajudar a apoiar essa hipótese.
A infecção por SARS-CoV-2 também pode interferir na depuração da α-sinucleína. Outros vírus neurotrópicos, como a gripe H1N1, podem obstruir a depuração de proteínas para manter os níveis ideais de proteínas virais, tornando as células hospedeiras infectadas incapazes de contrabalançar o acúmulo de α-sinucleína.8 As proteínas SARS-CoV-2 são capazes de se ligar a moléculas de tráfego de proteínas humanas.9 Um tal proteína em particular, ORF8, está especificamente envolvida na regulação do retículo endoplasmático.9 Se o SARS-CoV-2 puder prejudicar a proteostase através da ligação de ORF8 e causar tráfego desregulado de proteínas do retículo endoplasmático, então α-sinucleína pode agregar-se de forma incontrolável.
Finalmente, o estresse bioenergético da neuroinvasão SARS-CoV-2 pode ser intransponível para certas populações neuronais. Os neurônios dopaminérgicos nigroestriatais exibem altos requisitos de energia celular para alimentar a fosforilação oxidativa basal elevada na mitocôndria, alta densidade terminal de axônio e extensa arborização axonal. Considerando esse grande uso de energia metabólica, se as reservas adicionais de energia celular não estiverem disponíveis, o estresse celular da infecção por COVID-19 pode levar esses neurônios vulneráveis além do limiar da neurodegeneração.
AJS relata taxas pessoais de AbbVie, Voyager e Neurocrine Biosciences, fora do trabalho enviado. Ele recebe uma remuneração como editor-chefe da revista Movement Disorders. Todos os outros autores declaram não haver interesses conflitantes. Original em inglês, tradução Google, revisão Hugo. Fonte: The Lancet, VOLUME 19, ISSUE 9, P719.
terça-feira, 18 de agosto de 2020
Provoca
Hoje, terça-feira, na TV Cultura, programa Provoca, com Marcelo Tass, entrevista BOB BURNQUIST E CAROLINA NOCETTI, médica, acerca da maconha medicinal. Não perca!
segunda-feira, 17 de agosto de 2020
Um novo modelo radical do cérebro ilumina sua fiação
 |
| A neurociência de rede não é simplesmente uma nova maneira de estudar o cérebro. É uma maneira de chegar mais perto da essência do cérebro, de como ele realmente funciona. ILUSTRAÇÃO: SAM WHITNEY |
08.17.2020 - A Radical New Model of the Brain Illuminates Its Wiring.
A neurociência em rede pode revolucionar a forma como entendemos o cérebro - e mudar nossa abordagem para distúrbios neurológicos e psiquiátricos.
domingo, 16 de agosto de 2020
sábado, 15 de agosto de 2020
Cannabis reduz sintomas do Parkinson em aposentado de SC
por Katterina Zandonai
"As dores não foram embora de forma permanente, mas as pernas estão travando menos", conta o seu Neuri, que busca apoio para continuar o tratamento
15082020 - O seu Neuri Felippi, de 47 anos, levava uma vida tranquila na cidade de Seara, região Oeste de Santa Catarina. Saía cedo para trabalhar como motorista de ônibus e do serviço ia direto para casa para curtir a companhia da esposa e do filho. Sempre de bem com a vida e de alto astral, teve sua rotina alterada de 6 anos para cá.
O sorriso e o bom humor deram lugar às dores. As pernas passaram a travar involuntariamente, e não demorou muito para que as dificuldades para dirigir começassem a aparecer.
Com o aumento do desconforto e preocupado com a possibilidade de não conseguir mais trabalhar, Neuri decidiu buscar ajuda médica. Após várias consultas e dezenas de exames clínicos, foi diagnosticado com Parkinson, uma doença neurológica que atinge mais de 200 mil pessoas no Brasil e que compromete o sistema nervoso central, provocando a degeneração das células.
Ciente que a doença que não tem cura, mas tem tratamento, o motorista fez uso de diversos medicamentos, mas nenhum surtiu efeito.
Apoio de ONG foi fundamental
Determinado em ter uma melhor qualidade de vida, Neuri decidiu que era hora de tentar algo novo. Após ser apresentado ao óleo à base de canabidiol por uma amiga, resolveu deixar de lado os métodos convencionais de tratamento.
“Ela comentou comigo que o irmão sofria da mesma doença que a minha e estava tendo melhoras. Quando fiquei sabendo, não pensei duas vezes.”
Com a ajuda da associação de pacientes Santa Cannabis, de Florianópolis, o aposentado passou a utilizar a medicação como alternativa para aliviar as fortes crises.
“Fui muito bem orientado pela equipe da associação. Sem eles, não saberia por onde começar o tratamento.”
Há 7 meses utilizando o óleo da substância encontrada na planta da maconha, o ex-motorista encontra-se com a esperança renovada.
“As dores não foram embora permanentemente, mas as pernas estão travando menos.”
Otimista com os resultados das 24 gotinhas que pinga embaixo da língua três vezes ao dia, Neuri se preocupa agora em não interromper a medicação. Com dificuldades de custear o remédio importado com o dinheiro da aposentadoria, o catarinense resolveu criar uma vaquinha virtual. Sua meta é arrecadar R$ 1.680 para realizar o tratamento por seis meses.
“Gostaria muito de pedir a colaboração de todos que puderem ajudar de alguma maneira. Isso irá fazer muita diferença na minha vida. Ficarei eternamente grato.”
Os interessados em ajudar o catarinense podem acessar a vaquinha neste link. Fonte: Cannabisesaude.
sexta-feira, 14 de agosto de 2020
Michael J. Fox Foundation e IBM criaram uma I.A. para entender a progressão de Parkinson
14/08/2020 - Michael J. Fox Foundation e IBM criaram uma I.A. para entender a progressão de Parkinson
O modelo promete determinar o quanto a doença de Parkinson de um paciente progrediu. Veja mais aqui: 16/08/2020 | IBM Research e a Michael J. Fox Foundation desenvolvem metodologia de modelagem para ajudar a compreender a doença de Parkinson usando aprendizado de máquina.
quinta-feira, 13 de agosto de 2020
Meta-análise do microbioma intestinal de pacientes com doença de Parkinson sugere alterações ligadas à inflamação intestinal
August 12, 2020 - Meta-analysis of the gut microbiome of Parkinson's disease patients suggests alterations linked to intestinal inflammation.
Resumo
A microbiota intestinal está emergindo como um importante modulador de doenças neurodegenerativas e evidências acumuladas ligaram os micróbios intestinais à sintomatologia e fisiopatologia da doença de Parkinson (DP). A DP é freqüentemente precedida por sintomas gastrointestinais e alterações do sistema nervoso entérico que acompanham a doença. Vários estudos analisaram o microbioma intestinal na DP, mas falta um consenso sobre as características da microbiota específica da DP. Aqui, conduzimos uma meta-análise reanalisando 10 conjuntos de dados do microbioma 16S atualmente disponíveis para investigar se existem alterações subjacentes na microbiota intestinal de pacientes com DP. Encontramos alterações consistentes no microbioma associado à DP, que são significativas e robustas para confundir os estudos, embora as diferenças na estrutura do microbioma entre DP e controles sejam limitadas. Enriquecimento dos gêneros Lactobacillus, Akkermansia e Bifidobacterium e depleção de bactérias pertencentes às famílias Lachnospiraceae e Ruminococcaceae, que são importantes produtoras de ácidos graxos de cadeia curta, emergiram como as alterações mais consistentes do microbioma intestinal DP. Esta disbiose pode resultar em um estado pró-inflamatório que poderia explicar os sintomas gastrointestinais recorrentes que afetam pacientes com DP.
Expulsaram de um supermercado em Ibiza um paciente com Parkinson
12.08.2020 | Expulsan de un supermercado de Ibiza a un enfermo de Parkinson.
Trabalhador de uma loja da Vila expulsa o ex-empresário Juan Manuel Periche, que sofre de constantes espasmos, por confundi-lo com um bêbado.
 |
| Periche, en una foto de un reportaje anterior en Diario de Ibiza. V. MARÍ |
Ontem, o funcionário do supermercado explicou: “Meu ponto de vista era: 'Nossa, outro bêbado que vai me ferrar'. "Mau da minha parte por não perguntar", acrescentou. "Foi algo horrível", disse Periche ontem. «Não queremos gente como tu, [o caixa] deixa-me ir, fico nervoso e pensam que estou bêbado ou drogado, mas antes de agir deviam pensar, expulsaram-me e não me deixaram entrar, não me deixaram explicar "Ele lembrou ontem de manhã. “Minha liberdade como pessoa e como pessoa com deficiência foi anulada”, descreveu.
Periche sofre de constantes espasmos que se agravam quando alguém o repreende apenas por causa da sua aparência, como teve que suportar no último dia 4 no supermercado Spar da Avenida de España na Vila. "Eles não me deixaram entrar", frisou.
Queixa
Após o incidente desagradável, ele apresentou queixa na Delegacia Nacional. Nela ele explica o evento, que o homem pegou a garrafa de água que ele tentou comprar, que ele não deixou que ele se explicasse, que ele o jogou dentro e que não o deixou voltar "colocando a mão no peito". "Eu não toquei nele nem o empurrei", disse ontem o trabalhador do supermercado.
A história de Periche é perturbadora. Deixou de ser empresário com mais de 600 funcionários e passou a perder tudo, a ser despejado e a ficar nas ruas.
“A minha empresa chamava-se Construcciones y Proyectos Lirmo SL e trabalhamos na construção do aeroporto e das auto-estradas de Sant Antoni, mas em 2008 a bolha rebentou e apanhou-me com duas notas negativas”. "Sou uma vítima da crise e do abuso dos contratos", resumiu ele em uma reportagem no Diario de Ibiza após seu despejo. A partir de então, a doença de Parkinson piorou a tal ponto que ele às vezes mal conseguia andar.
«Quando chegou Dezembro de 2008 e tive que pagar a liquidação dos trabalhadores, o salário do mês e o subsídio de Natal, encontrei duas alternativas: ou pagar ao Tesouro ou pagar aos trabalhadores, e decidi pagar o funcionários”, disse ele.
Desde que ficou sem um apartamento, ele mora onde pode. Agora fá-lo no quarto de uma pensão pela qual paga 20 euros por dia. Veja mais aqui: El Parkinson no es una borrachera.
quarta-feira, 12 de agosto de 2020
Cemitério de sertão
 |
| Cemitério do Karajá (Foto: Religión Digital) |
eu quero só
esta cruz de pau
com chuva e sol,
este sete palmos
e a Ressurreição!
Mas para viver
eu já quero ter
a parte que me cabe
no latifúndio seu:
que a terra não é sua,
seu doutor Ninguém!
A terra é de todos
Porque é de Deus!
Para descansar...
Mas para viver,
terra eu quero ter.
Com Incra ou sem Incra,
com lei ou sem lei.
Que outra Lei mais alta
já a Terra nos deu
a todos os pobres
sem voz e sem vez;
que os filhos da gente
são gente também!
Para descansar...
Mas para viver,
terra exijo ter.
Dinheiro e arame
não nos vão deter.
Mil facões zangados
cortam para valer.
Dois mil braços juntos
cercam terra e céu.
Para descansar...
Mas para viver,
terra e liberdade
eu preciso ter.
E não peço esmola
nem compro o que é meu.
A Sudam e o diabo
podem se vender:
gente não se vende,
nem se compra Deus!
Para descansar...
Dom Pedro Casaldáliga
Estimulação cerebral profunda na doença de Parkinson em estágio inicial
August 12, 2020 - Deep-Brain Stimulation in Early-Stage Parkinson Disease.
(...) Este estudo fornece evidências de Classe II de que o DBS implantado em DP em estágio inicial diminui o risco de progressão da doença e polifarmácia em comparação com a terapia médica ideal isolada.
A estimulação cerebral profunda pode melhorar o funcionamento social e ocupacional em pacientes com doença de Parkinson?
August 11, 2020 - Can Deep Brain Stimulation Improve Social, Occupational Functioning in Patients With Parkinson Disease?
(...) Embora promissor, o status de trabalho, caracterizado como desempregado ou empregado em tempo integral, não foi significativamente diferente entre os grupos DBS (44,2%) e BMT (N.T.: best medical therapy) (40,2%). Um problema significativo relacionado com a incapacidade para o trabalho era a prevalência de apatia.
“Durante o manejo pós-operatório de DBS em DP, a incapacidade subjetiva de trabalhar pode ser influenciada positivamente pelo manejo de medicamentos dopaminérgicos, resultando potencialmente em um “médico feliz com um paciente feliz”, concluíram os autores do estudo. Tradução Google, revisão Hugo.
terça-feira, 11 de agosto de 2020
ROBIN WILLIAMS: A DOENÇA NEURODEGENERATIVA QUE LEVOU AO SUICÍDIO
Poucos meses após a morte de Robin Williams, sua esposa descobriu que o ator sofria de demência de corpos de Lewy, uma doença neurodegenerativa que levou ao suicídio: é o que é.
11082020 - Seis anos atrás, Robin Williams cometeu suicídio e apenas alguns meses depois sua esposa Susan Schneider descobriu que o ator estava sofrendo de uma doença neurodegenerativa: demência por corpos de Lewy. Aqui está o que é.
Robin Williams foi declarado morto por asfixia após se enforcar com um cinto e quando os resultados da autópsia foram divulgados em novembro de 2014, foi revelado que o ator sofria de demência de corpos de Lewy. A doença neurodegenerativa que afetou Robin Williams começa a se manifestar por volta dos 60 anos e é considerada por especialistas como o terceiro tipo de demência em freqüência em humanos. Os primeiros sintomas são semelhantes aos do Parkinson e da demência e envolvem principalmente o comprometimento da memória. Susan Schneider na Neurology escreveu: "Robin tinha dificuldade em lembrar até mesmo uma única linha, quando apenas três anos antes ele estava atuando por cinco meses na Broadway, muitas vezes até em dois shows por dia e sem um único erro em centenas de linhas. a memória e a incapacidade de controlá-la foram devastadoras para ele. "
Os corpos de Levy foram identificados pela primeira vez por Heinrich Lewy em 1910. O neurologista alemão Fritz descobriu que as proteínas do cérebro faziam com que algumas pessoas tivessem uma atitude e um modo de pensar anormais. A doença causa distúrbios cognitivos que apresentam flutuações irregulares, que podem ocorrer em um intervalo de algumas horas ou semanas. Outros sintomas da doença são ataques de pânico e alucinações. Entre outras coisas, Susan Scheider explicou que seu marido durante as filmagens de Night at the Museum 3 - O Segredo do Faraó, teve um ataque de pânico e que Williams provavelmente também sofreu de alucinações que ele não mencionou explicitamente e que surgiram durante um exame médico. As alucinações dessa doença costumam ser assustadoras, enquanto as relacionadas à doença de Parkinson são alucinações benignas.
Robin Williams, sua esposa relata seus últimos meses em um artigo
A demência com corpos de Lewy pode causar delírio e paranóia no paciente, também devido a distúrbios do sono que se apresentam como insônia e não como hipersonia. A mulher do ator disse que Robin começou a exibir ansiedade excessiva, "em níveis de alarme", a que se seguiu insônia nos meses seguintes.
Os sintomas comuns ao Parkinson e outros tipos de demência dificultam um diagnóstico imediato e específico da doença. Robin Williams foi diagnosticado com Parkinson, mas Susan Schneider descobriu o diagnóstico exato da doença de seu marido apenas alguns meses após seu desaparecimento. Infelizmente, mesmo a demência com corpos de Lewy não é curada, a expectativa de vida dos pacientes é em média de cerca de oito anos a partir de quando ocorre. Original em italiano, tradução Google, revisão Hugo. Fonte: Movie Player. Veja mais sobre Robin Williams, AQUI.
segunda-feira, 10 de agosto de 2020
sábado, 8 de agosto de 2020
Mais jovem a ter Parkinson morre após cirurgia ser adiada pela pandemia
Jahleel Marsh, de 4 anos, vivia em Victoria, Austrália, e sofreu uma parada cardíaca enquanto estava no hospital no último sábado
07/08/2020 - A criança mais jovem a sofrer de Parkinson no mundo morreu após a pandemia do novo coronavírus atrasar uma operação que poderia ter salvo sua vida. Jahleel Marsh, de 4 anos, vivia em Victoria, Austrália, e sofreu uma parada cardíaca enquanto estava no hospital no último sábado (1º).
Ele foi diagnosticado com Deficiência de Aminoácido Descarboxilase (AADC) – uma doença que atinge uma em 56 milhões milhões de pessoas e é conhecida como Parkinson infantil – aos três meses de idade. Isso fez dele o mais jovem do mundo a ser diagnosticado com este distúrbio cerebral.
Rebecca Marsh, a mãe do garoto, disse que ele poderia ter sobrevivido se tivesse a chance de se submeter a uma cirurgia marcada para maio. Ela estava arrecadando fundos para levar seu filho à Polônia para o procedimento – conhecido como Terapia de Substituição Genética.
Contudo, a cirurgia foi adiada em decorrência das rígidas restrições de viagens impostas pela pandemia de Covid-19. Fonte: Mais Goiás.
sexta-feira, 7 de agosto de 2020
Quais obstáculos estão impedindo o diagnóstico precoce da doença de Parkinson?
Melhorar a capacidade de confirmar o diagnóstico da doença de Parkinson (DP) mais cedo e determinar quem está em risco de DP foram referenciados como fatores-chave para a progressão mais lenta da doença, de acordo com os resultados da revisão.
August 6, 2020 - Melhorar a capacidade de confirmar o diagnóstico da doença de Parkinson (DP) mais cedo e determinar quem está em risco de DP foram referenciados como fatores-chave na progressão mais lenta da doença, de acordo com resultados de revisão publicados na Frontiers Neurology.
A complexidade da DP pode muitas vezes fazer com que os médicos confundam os sintomas iniciais com os de outras condições. De fato, uma pesquisa com pacientes com DP (PwP) indicou que mais de 1 em cada 4 PwP foram inicialmente diagnosticados incorretamente, com 48% desses indivíduos recebendo tratamento para a condição errada.
Ao retardar a progressão da DP, o diagnóstico precoce é crucial. Como observam os pesquisadores, "existe uma latência substancial entre o início real da patologia da DP e nossa capacidade de confirmar o diagnóstico, durante o qual a acumulação de danos estruturais e funcionais pode ser avançada demais para modificação ou proteção eficaz".
Então, que obstáculos estão limitando os médicos a identificar a DP mais cedo?
Como mencionado anteriormente, a complexidade da DP é uma questão importante, pois os pesquisadores ainda estão aprendendo mais sobre a condição. Atualmente, o manejo sintomático por meio de esforços para evitar mais deficiências de dopamina serve como padrão-ouro do tratamento clínico da DP.
Embora isso possa ter sucesso nos estágios iniciais da doença, o declínio contínuo dos neurônios dopaminérgicos pode dificultar essa estratégia. A frequência dos períodos OFF, caracterizados pela recorrência dos sintomas após um período de controle dos sintomas, demonstrou aumentar à medida que a doença progride, afetando 70% da PwP após 9 anos, acima dos 40% após 4 a 5 anos de evolução. diagnóstico.
Além disso, os sintomas não motores na DP são fatores adicionais que os pesquisadores observam que desempenham um papel essencial na definição da condição em um estágio inicial, mas têm poucas opções de tratamento. Esses sintomas não motores têm implicações extensas em uma variedade de distúrbios importantes, que variam do sono a problemas olfativos.
Ao desenvolver a capacidade de diagnosticar a DP em um estágio inicial, os pesquisadores destacaram a eficácia potencial dos biomarcadores na identificação daqueles que podem estar em risco. Até agora, um número crescente de marcadores tem sido proposto como ferramentas eficazes de rastreamento para DP, incluindo marcadores clínicos, de imagem, bioquímicos e genéticos, observaram os pesquisadores. Embora nenhum biomarcador proposto possa prever definitivamente o início da DP, alguns marcadores estão focados nas fases iniciais da DP, o que pode fornecer novas informações sobre a presença e progressão da doença.
O potencial de identificar biomarcadores na patogênese da DP pode ser um avanço no tratamento de pacientes, pois os médicos podem adaptar abordagens sintomáticas com base nos sintomas individualizados de uma PwP. A eficácia dessas possíveis ferramentas de diagnóstico ainda não está confirmada, no entanto, os pesquisadores ainda examinam os mais recentes métodos diagnósticos, prognósticos e terapêuticos na DP.
"Fundamentalmente, o que é necessário para avançar em nossa busca por soluções para DP é uma melhor compreensão da progressão natural da DP e dos processos e mecanismos patológicos subjacentes", concluíram os autores do estudo. Original em inglês, tradução Google, revisão Hugo. Fonte: AJMC.
terça-feira, 4 de agosto de 2020
Principais perguntas e respostas sobre COVID-19 e doença de Parkinson
A maconha medicinal tem um papel no tratamento da doença de Parkinson?
Um alto nível de interesse levou os especialistas da Fundação parkinson a analisar todas as pesquisas existentes relacionadas à maconha e à doença de parkinson.
- A maconha está se tornando cada vez mais legalizada internacionalmente e muitas pessoas estão se perguntando se isso pode ajudar com a doença de parkinson.
- Houve poucos ensaios científicos principalmente porque a substância ainda é ilegal em muitos lugares
- Apesar de alguns efeitos potencialmente negativos, os especialistas acreditam que a erva possa aliviar sintomas como dores musculares e articulares, ansiedade e insônia
04 AUGUST 2020 - Em uma conferência organizada há dois anos pela Fundação parkinson, muitos neurologistas tinham um problema premente em mente: maconha.
"Os médicos estavam dizendo que a pergunta número um de seus pacientes era: 'Posso usar cannabis medicinal para a doença de parkinson?'", Lembrou James Beck, vice-presidente sênior da Fundação e diretor científico.
A resposta não é simples, de acordo com um resumo das recomendações de uso da erva que foi solicitado por essa pergunta e publicado recentemente pela Fundação parkinson.
Os pesquisadores estudam o uso de maconha em pacientes com doença de parkinson há mais de 20 anos, mas existem poucos ensaios clínicos randomizados e controlados, em parte porque a droga ainda é ilegal sob a lei federal, explicou Susan Fox, diretora de neurologia do Monte Sinai. Sistema de Saúde na cidade de Nova York.
Um 'saco misto'
Mas a crescente legalização da maconha despertou interesse. "Quando as pessoas ouvem que algo é legalizado, acham que é seguro usá-lo", afirmou Fox. Ela acrescentou que seus pacientes perguntam "muito" se devem usar maconha.
Esse alto nível de interesse levou os especialistas da parkinson Foundation a analisar todas as pesquisas existentes relacionadas à maconha e à doença de parkinson.
O resultado final foi um saco misto.
Os especialistas da fundação descobriram que muitos dos efeitos colaterais típicos da maconha podem exacerbar os sintomas da doença de parkinson. A maconha pode causar equilíbrio diminuído e quedas repentinas da pressão arterial, o que pode ser especialmente perigoso para pessoas com doença de parkinson, que já são propensas a pressão arterial baixa e movimento prejudicado.
"A combinação de cannabis e doença de parkinson pode levar a quedas, o que é uma grande preocupação e uma das principais causas de mortalidade de pessoas com doença de parkinson", disse Beck. Como a doença afeta pessoas com 60 anos ou mais, uma queda pode ser devastadora, especialmente para pessoas com uma condição crônica como a de parkinson.
Alívio dos sintomas
A maconha também pode ampliar o pensamento confuso e as alucinações, outros dois sintomas comuns de parkinson. "Se as pessoas já estão tendo problemas com alucinações ou paranóia, provavelmente é melhor não considerar tomar uma droga como a cannabis que poderia piorar esses sintomas", observou Beck.
Apesar dos riscos e das pesquisas limitadas, os especialistas acreditam que a maconha pode aliviar sintomas como dores musculares e articulares, ansiedade e insônia.
"Se alguém quer experimentar, [dor, ansiedade e insônia] são coisas razoáveis para se pensar que a maconha pode ser útil", disse Beck. "Mas isso não vai ajudá-los com seus tremores ou com a progressão da doença de parkinson".
Beck observou que o uso de maconha também pode ajudar alguns pacientes que têm dificuldade em manter seu peso, como é conhecido por gerar apetite.
A declaração da fundação abrange não apenas os efeitos colaterais, mas também a falta de efeitos.
"Este é um problema em que pode haver alguns benefícios sintomáticos, mas não é provável que ajude com os sintomas motores, como tremores ou lentidão de movimentos", disse Beck.
Vá "baixo e devagar"
Os pacientes de parkinson que escolhem usar maconha são aconselhados a começar com pequenas doses e a subir, dependendo de como a droga os afeta, aconselhou a fundação.
Embora a declaração não recomende nenhum método específico de consumo de produtos de maconha, Beck disse que os pacientes devem ter cuidado especial com formas comestíveis, que podem levar um tempo para atingir o pico de dosagem na corrente sanguínea, potencialmente causando sobredosagem. Pessoas com doença de parkinson também tendem a ter um sistema digestivo mais lento, o que pode atrasar ainda mais a droga de atingir o pico de dosagem.
"A chave é realmente diminuir, em termos de dosagem, e ir devagar à medida que aumenta", disse Beck. "Dessa forma, os efeitos colaterais podem ser entendidos e mitigados".
A orientação da fundação para os médicos é aceitar e serem honestos com seus pacientes.
"Os médicos precisam estar abertos a isso para que seus pacientes lhes digam o que está acontecendo, e eles podem usar essas informações para garantir que seus pacientes estejam o mais seguros possível", disse Beck. "É melhor apoiar o que eles estão fazendo, mas também ser franco com a falta de fortes evidências para demonstrar que a maconha é eficaz para qualquer coisa com a doença de parkinson". Original em inglês, tradução Google, revisão Hugo. Fonte: Health24.