180824 - Resumo do editor
A doença de Parkinson (DP) é considerada uma síndrome neurocomportamental com sintomas de humor, cognitivos e comportamentais bem documentados. Muitas das anormalidades comportamentais associadas à DP são devidas ou exacerbadas pelos medicamentos usados para tratar a miríade de sintomas da doença. As alterações mentais geralmente ocorrem no final do curso da doença, muito depois de os medicamentos antiparkinsonianos terem sido iniciados e, portanto, torna-se difícil determinar se essas alterações são induzidas pelo tratamento, exacerbadas pelo tratamento ou intrínsecas ao processo da doença. As terapias cirúrgicas podem piorar ainda mais ou até mesmo causar declínio comportamental ou cognitivo em pacientes com DP. Este capítulo fornece uma visão geral das várias alterações comportamentais e cognitivas adversas observadas como resultado do tratamento farmacológico e cirúrgico da DP. Discute a fenomenologia e o tratamento da psicose induzida por drogas. O capítulo analisa as flutuações de humor e comportamentos repetitivos e compulsivos devido a medicamentos dopaminérgicos. As alterações comportamentais e cognitivas negativas das cirurgias ablativas e da estimulação cerebral profunda (ECP) para DP também são apresentadas.
Introdução
Embora a doença de Parkinson (DP) seja definida apenas pela presença de suas características motoras, tornou-se cada vez mais claro que a DP não é apenas um distúrbio neurológico, mas uma síndrome neurocomportamental com sintomas de humor, cognitivos e comportamentais bem documentados. Infelizmente, muitas das anormalidades comportamentais associadas à DP são devidas ou exacerbadas pelos medicamentos usados para tratar a miríade de sintomas da doença. Além disso, acumulam-se evidências de que as terapias cirúrgicas podem piorar ou mesmo causar declínio comportamental ou cognitivo em pacientes com DP. Como essas alterações mentais podem ocorrer no final do curso da doença, muito depois de os medicamentos antiparkinsonianos terem sido iniciados, pode ser difícil determinar se essas alterações são induzidas pelo tratamento, exacerbadas pelo tratamento ou intrínsecas ao processo da doença.
Para complicar ainda mais o problema, há a questão da demência com corpos de Lewy (DLB) e nossa compreensão limitada da síndrome demencial que geralmente ocorre na DP (ver). Enquanto a presença de alucinações visuais em um estado não tratado é uma das características clínicas da DCL, as alucinações visuais na DCL são indistinguíveis da alucinose induzida por drogas na DP. Além disso, a DCL é diagnosticada clinicamente quando a demência ocorre antes ou logo após o início do parkinsonismo (McKeith et al., 1996), mas ficou claro que o aspecto demencial pode se desenvolver anos depois (Apaydin et al., 2002). Finalmente, todos os transtornos demenciais, incluindo a demência de DP e DLB, estão associados a uma variedade de sintomas psicóticos e outros sintomas comportamentais (Cahn-Weiner et al., 2002). Esses sintomas clínicos sobrepostos tornam difícil distinguir entre os diferentes distúrbios.
Cap. 60
Este capítulo fornece uma visão geral das várias alterações comportamentais e cognitivas adversas observadas como resultado do tratamento farmacológico e cirúrgico da DP. A fenomenologia e o tratamento da psicose induzida por drogas serão discutidos em detalhes, e as flutuações de humor, bem como os comportamentos repetitivos e compulsivos devido a medicamentos dopaminérgicos, serão revisados. A literatura recente destacando as alterações comportamentais e cognitivas negativas de cirurgias ablativas e estimulação cerebral profunda (DBS) para DP também será abordada.
Trechos de seção
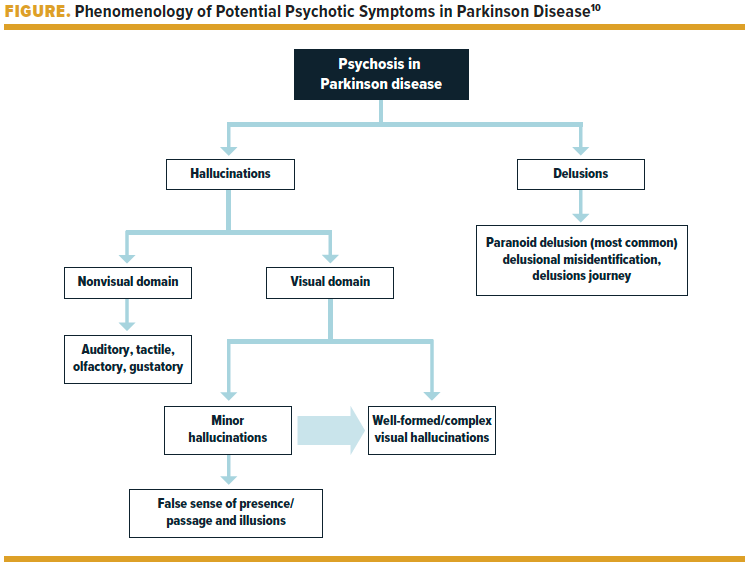
Psicose induzida por drogas
Embora a psicose costumava ser definida como um transtorno mental importante no qual o teste da realidade é prejudicado, a definição atual descreve a psicose como um transtorno caracterizado por alucinações, delírios ou pensamento desorganizado (American Psychiatric Association, 1994). Alucinações são percepções sem qualquer base na realidade, ou seja, ver, ouvir, cheirar, saborear ou sentir coisas que não estão presentes. Estes precisam ser distinguidos das ilusões, que são percepções distorcidas, como...
Visão geral dos tratamentos cirúrgicos para a doença de Parkinson
A abordagem cirúrgica da DP evoluiu dramaticamente desde a era pré-levodopa. As primeiras tentativas de tratar a DP cirurgicamente foram altamente variáveis, em parte devido a uma compreensão incompleta da fisiopatologia dos gânglios da base, mas principalmente por causa de técnicas inadequadas para direcionar as estruturas cerebrais. A localização do alvo melhorou drasticamente com o advento das técnicas estereotáxicas (Spiegel et al., 1947), mas, infelizmente, os tratamentos cirúrgicos para DP foram abandonados após a introdução da levodopa em...
Conclusões
Para fornecer cuidados de qualidade ao paciente com DP, não podemos mais nos contentar em apenas tratar os sintomas motores, porque as manifestações cognitivas e comportamentais resultantes do tratamento da DP são tão incapacitantes, se não mais. Isso vale não apenas para os tratamentos farmacológicos atualmente disponíveis, mas também para as várias opções cirúrgicas. Pesquisas futuras com foco na compreensão dos mecanismos subjacentes da psicose induzida por drogas e sua relação com a DP e a DCL devem nos permitir... (para leitura dos artigos na íntegra, necessário o pagamento). Fonte: Sciencedirect.