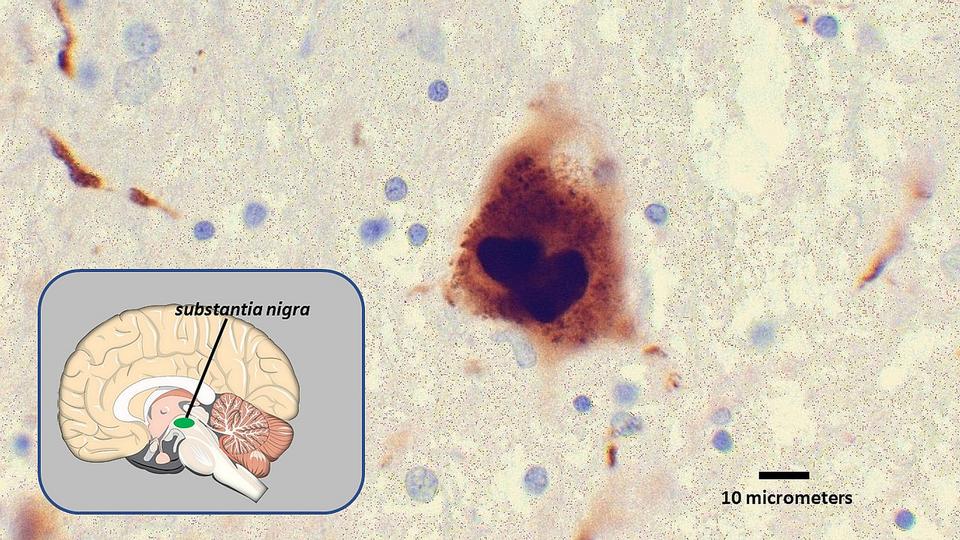
January 31, 2021 - Study to explore the effects of equine-assisted therapy on Parkinson’s disease.
Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
domingo, 31 de janeiro de 2021
sábado, 30 de janeiro de 2021
sexta-feira, 29 de janeiro de 2021
Determinar a velocidade de processamento cognitivo para pessoas com doença de Parkinson
28 jan 2021 - Determinar a velocidade de processamento cognitivo para pessoas com doença de Parkinson.
bra·di·fre·ni·a
(bradi- + -frenia)
[
"bradifrenia", in Dicionário Priberam da Língua Portuguesa [em linha], 2008-2021
quinta-feira, 28 de janeiro de 2021
Resposta ao comentário sobre "Associação de doenças intestinais com doença de Parkinson e doença de Alzheimer: uma revisão sistemática e meta-análise"
Tratamento potencial da doença de Parkinson usando nanotubos de carbono de nova geração: um estudo biomolecular in silico
27 Jan 2021- Resumo
Antecedentes: Um dos mecanismos subjacentes da doença de Parkinson é a agregação de proteínas α-sinucleína, incluindo amiloides e corpos de Lewy no cérebro. Objetivo: estudar o efeito inibitório de nanotubos de carbono dopados (CNTs) na agregação amilóide. Materiais e métodos: ferramentas de dinâmica molecular foram utilizadas para simular a influência dos CNTs dopados com fósforo, nitrogênio e bromo e nitrogênio na formação da α-sinucleína amilóide. Resultados: Os CNTs exibiram fortes interações com α-sinucleína, com os CNTs dopados com fósforo tendo as interações mais substanciais. Conclusão: Os CNTs dopados, especialmente o nanotubo de carbono dopado com fósforo, podem prevenir eficazmente a formação de α-sinucleína amiloide, portanto, pode ser considerado como um tratamento potencial para a doença de Parkinson. No entanto, são necessárias mais investigações in vitro e clínicas. (segue…) Original em inglês, tradução Google, revisão Hugo. Fonte: Futuremedicine.
Se aprovado, o DBS adaptável pode ser adicionado ao dispositivo Percept da Medtronic, que foi aprovado em junho de 2020.
Andrea Kühn, Prof. Dr. Med, professor e chefe, distúrbios do movimento e neuromodulação, Charité University Hospital, Berlin
28012021 - A Medtronic anunciou o ensaio ADAPT-PD (Algoritmo DBS Adaptativo para Terapia Personalizada na Doença de Parkinson) para avaliar a segurança e eficácia da estimulação cerebral profunda adaptativa (aDBS) em pacientes com doença de Parkinson (PD).1
O estudo randomizado será investigado em 12 locais de estudo em centros de pesquisa de distúrbios do movimento nos EUA, Europa e Canadá. O estudo espera inscrever 36 indivíduos para uma avaliação de 15 meses.
Andrea Kühn, Prof. Dr. Med., Professor e chefe, distúrbios do movimento e neuromodulação, Charité University Hospital, Berlin, disse em um comunicado que "a tecnologia aDBS permitirá que o DBS seja responsivo em tempo real, comunicando-se com o cérebro do paciente, conforme necessário, o que poderia reduzir a carga de programação de um médico. "
O desfecho primário será a comparação de aDBS com DBS contínuo padrão por horas de tempo ‘On’ sem discinesias problemáticas, eficácia e efeitos adversos por relatórios de pacientes. Os indivíduos até receberem cDBS na linha de base, seguido por 1 de 2 algoritmos aDBS cegos e randomizados.
aDBS é um recurso de investigação do dispositivo Percept PC aprovado em junho de 2020 para o tratamento da doença de Parkinson, tremor essencial, distonia, epilepsia ou transtorno obsessivo-compulsivo.2 O Percept usa tecnologia proprietária BrainSense para capturar e registrar continuamente os sinais cerebrais durante a administração da terapia , o único dispositivo desse tipo.
Os médicos que usam o dispositivo Percept PC podem rastrear esses sinais para correlacioná-los aos sintomas, eventos adversos (AEs) ou ingestão de medicamentos de seus pacientes. NeurologyLive escreveu anteriormente sobre a aprovação da Percept; mais informações podem ser encontradas clicando aqui.
“Não há nada que possa substituir o julgamento clínico no tratamento de pacientes. Pela primeira vez, esta tecnologia dá feedback aos médicos diretamente do cérebro do paciente com DBS ”, disse Mike Daly, vice-presidente e gerente geral, Brain Modulation, Restorative Therapies Group, Medtronic, em uma declaração sobre a aprovação da Percept. “Com essas percepções baseadas em dados e específicas do paciente, acreditamos que isso pode mudar o padrão de atendimento”.
Se aprovado, o aDBS será adicionado ao dispositivo Percept e permitirá o ajuste automático do DBS para fornecer terapia para gerenciar os sintomas de DP com base no estado clínico do paciente. DBS é uma terapia bem estabelecida, segura e eficaz para o tratamento de sintomas motores na DP, como bradicinesia e rigidez. Os atuais sistemas DBS aprovados empregam cDBS e devem ser ajustados manualmente.
"O Percept PC foi desenvolvido com uma quantidade significativa de recursos integrados em seu sistema. Vemos essa tecnologia evoluindo para oferecer ainda mais valor ao longo do tempo. O ADAPT-PD, recentemente iniciado, é o primeiro teste a reunir evidências clínicas para desbloquear esses recursos", disse Daly disse na declaração. "Além disso, a estimulação ajustada com base na necessidade do paciente, aDBS, pode reduzir a potência total e possivelmente estender a vida útil do dispositivo."
A base para ADAPT-PD foi estabelecida após os primeiros estudos DBS de loop fechado em PD usando o protótipo experimental do sistema apenas para pesquisa, Activa PC + S-Nexus.3 ADAPT-PD difere daqueles primeiros estudos em que a estimulação pode ser ajustada automaticamente enquanto os sinais cerebrais são monitorados, permitindo que os pacientes no estudo sejam tratados e medidos fora da clínica.
REFERÊNCIAS
1. A Medtronic lança o primeiro ensaio de estimulação cerebral profunda adaptativa (aDBS) em pacientes com doença de Parkinson. Comunicado à imprensa. Medtronic. 14 de janeiro de 2021. Acessado em 26 de janeiro de 2021. https://www.prnewswire.com/news-releases/medtronic-launches-first-of-its-kind-adaptive-deep-brain-stimulation-adbs-trial-in -parkinsons-disease-patients-301207921.html
2. O FDA aprova o neuroestimulador Percept ™ para PC, o primeiro de seu tipo, com tecnologia BrainSense ™. Comunicado à imprensa. 25 de junho de 2020. Acessado em 26 de janeiro de 2021. http://www.globenewswire.com/news-release/2020/06/25/2053361/0/en/FDA-Approves-First-Of-Its-Kind-Percept -PC-Neuroestimulador-with-BrainSense-Technology.html
3. Velisar A, Syrkin-Nikolau J, Blumenfeld Z, et al. Estimulação cerebral profunda de loop fechado neural de limiar duplo em pacientes com doença de Parkinson. Brain Stimul. 2019: 12 (4). doi: 10.1016 / j.brs.2019.02.020. Original em inglês, tradução Google, revisão Hugo. Fonte: Neurologylive.
quarta-feira, 27 de janeiro de 2021
Cannabis Medicinal no Combate à Doença de Parkinson
Categoria: Interesse Geral, Autor: Adriana Farias da Silva
Descrição:
Não dá pra dizer que a Cannabis Medicinal faz milagres para quem sofre da Doença de Parkinson porque milagres não existem. Mas o uso do Canabidiol tem mostrado excelentes resultados no combate a depressão, à rigidez muscular, e as dificuldades de locomoção das pessoas que sofrem desse mal. Quem detalha tudo isso é a Dra. Adriana Farias da Silva, pesquisadora da Escola Paulista de Medicina — Unifesp, no seu novo livro Cannabis Medicinal no Combate à Doença de Parkinson.
Dra. Adriana revela que a esmagadora maioria dos pacientes que fizeram uso do CBD apresentaram melhoras e ainda sem efeitos colaterais significativos. Salienta também que no caso da Doença de Parkinson qualquer melhora do paciente tem um excelente impacto em toda a família que convive com o doente.
No Cannabis Medicinal no Combate à Doença de Parkinson Dra. Adriana detalha tudo que o paciente, ou sua família, precisa saber para usar com sucesso o novo medicamento. Explica em linguagem simples e acessível como ele funciona no corpo, mostra o resultados das pesquisas, fala em dosagens e até onde comprar e como conseguir que o governo pague a conta. Sim, o canabidiol é um medicamento aprovado pela Anvisa com venda em farmácia autorizada e importação permitida.
Se você sofre da Doença de Parkinson ou tem alguém na família que não responde mais a contento com o tratamento convencional, precisa ler este livro da Dra. Adriana. Pode ser um novo caminho que vai melhorar a vida do paciente e de toda a família.
Veja também aqui: JANUARY 29, 2021 - High Interest in Medical Cannabis as Parkinson’s Treatment, Survey Says.
A linguagem como uma janela para a doença de Parkinson
January 26, 2021 - Estela, Klaus e Miloslav são adultos idosos dos arredores de Medellín, Berlim e Praga, respectivamente. Junto com mais de seis milhões de pessoas, eles sofrem de doença de Parkinson, um distúrbio cerebral que progressivamente perturba redes cerebrais específicas e causa problemas de movimento, como tremores, rigidez e dificuldade para andar, bem como sintomas cognitivos variados, como atenção e desafios de memória.
Infelizmente para esses três, o exame neurológico provou ser caro e difícil de acessar. Seu cenário, que é comum em todo o mundo, sugere a necessidade de medidas de baixo custo, automatizadas, remotas e transculturalmente válidas que podem complementar as ferramentas de teste neurológico padrão.
Recentemente, meus colegas e eu publicamos um estudo na Cortex que trata desse assunto. O estudo é um esforço internacional envolvendo 330 participantes e equipes multidisciplinares da Colômbia, Alemanha e República Tcheca. Usando técnicas de aprendizado de máquina, analisamos a comunicação espontânea em pacientes com doença de Parkinson e indivíduos saudáveis em três idiomas diferentes: espanhol, alemão e tcheco.
Para os participantes, o estudo foi simples. Tudo o que eles precisavam fazer era descrever sua rotina diária enquanto eram gravados em áudio. Comparada com muitas avaliações clássicas, esta abordagem é útil porque envolve o mínimo de estresse e fadiga e não exclui indivíduos analfabetos.
Os discursos dos participantes foram então transcritos e analisados quanto a padrões. Neste caso, focamos na morfologia, ou a estrutura interna das palavras. Um algoritmo aprendeu os diferentes padrões de estrutura de palavras de um subgrupo de participantes com doença de Parkinson e um grupo de comparação e foi alimentado com textos não identificados dos participantes restantes. O procedimento teve como objetivo detectar se uma pessoa tinha doença de Parkinson ou não com base nessa linguagem espontânea. Foi reiterado várias vezes com diferentes subgrupos de participantes.
Os resultados foram convincentes. Em cada uma das três línguas, mais de 80% dos participantes com doença de Parkinson foram identificados corretamente como tal. Essas altas taxas de classificação permaneceram quase inalteradas, independentemente do sexo, idade e anos de educação dos pacientes. Além disso, as características morfológicas mais distintas foram significativamente associadas à gravidade da doença dos pacientes, conforme capturado por seu grau de deficiência motora.
Este trabalho colaborativo ilustra como a ciência da linguagem e a inteligência artificial podem se unir para promover inovações na saúde do cérebro. Primeiro, essas análises são totalmente automatizadas, de modo que superam as desigualdades financeiras e geográficas, resultando em acesso desigual a médicos altamente especializados. Em segundo lugar, a consistência dos resultados para espanhol, alemão e tcheco sugere que a abordagem pode ser válida e generalizável em vários idiomas diferentes. Terceiro, tudo o que os pacientes fizeram foi falar por menos de um minuto, sugerindo que podemos obter insights úteis sobre o cérebro de uma pessoa por meio de um protocolo breve e ecologicamente válido.
Olhando para o futuro, pretendemos aumentar a pesquisa na América Latina e nos Estados Unidos, e testar a abordagem em outras doenças neurodegenerativas comuns, como a doença de Alzheimer e a demência frontotemporal. Esta linha de trabalho representa uma encarnação promissora da missão GBHI em direção a caminhos mais equitativos para estudar distúrbios cerebrais. Original em inglês, tradução Google, revisão Hugo. Fonte: Global Brain Health Institute.
A nicotina na dieta pode ajudar a combater a doença de Parkinson?
February 27, 2019 - Can dietary nicotine help fight Parkinson's disease?
Vários estudos sugerem que a nicotina na dieta pode ter a capacidade de retardar o progresso da doença de Parkinson.
No entanto, pesquisas atualizadas da Fundação Michael J. Fox sugerem que, embora os estudos pré-clínicos sugiram uma ligação entre a nicotina, não é uma intervenção clinicamente útil para o Parkinson.
Neste artigo, investigamos as evidências disponíveis que exploram uma ligação entre a nicotina e o Parkinson, bem como suas limitações.
Cannabis medicinal melhora os resultados em pacientes com Parkinson
Jan 27 2021 - Com a cannabis medicinal agora legalizada em muitas partes do mundo, há um interesse crescente em seu uso para aliviar os sintomas de muitas doenças, incluindo a doença de Parkinson (DP).
De acordo com os resultados de uma pesquisa com pacientes com DP na Alemanha no Journal of Parkinson's Disease, mais de 8% dos pacientes com DP relataram usar produtos de cannabis e mais da metade desses usuários (54%) relataram um efeito clínico benéfico.
Produtos de cannabis contendo THC (tetrahidrocanabinol, o principal composto psicoativo da cannabis) podem ser prescritos na Alemanha quando as terapias anteriores não tiveram sucesso ou não foram toleradas, e onde a cannabis pode ser esperada com uma chance não muito improvável de aliviar os sintomas incapacitantes.
O CBD (canabidiol puro, derivado diretamente da planta do cânhamo, um primo da planta da maconha) está disponível sem receita nas farmácias e na internet.
A cannabis medicinal foi legalmente aprovada na Alemanha em 2017, quando a aprovação foi dada para sintomas resistentes à terapia em pacientes gravemente afetados, independentemente do diagnóstico e sem dados clínicos baseados em evidências. Os pacientes com DP que atendem a esses critérios têm direito à prescrição de cannabis medicinal, mas há poucos dados sobre qual tipo de canabinóide e qual via de administração pode ser promissora para cada paciente com DP e quais sintomas. Também carecemos de informações sobre até que ponto a comunidade DP é informada sobre a cannabis medicinal e se eles experimentaram cannabis e, em caso afirmativo, com que resultado. "
Dr med. Carsten Buhmann, investigador líder do estudo e professor, Departamento de Neurologia, University Medical Center Hamburg-Eppendorf
Os investigadores tiveram como objetivo avaliar as percepções dos pacientes sobre a cannabis medicinal, bem como avaliar as experiências dos pacientes que já usam produtos de cannabis. Eles realizaram uma pesquisa nacional, transversal e baseada em questionário entre os membros da Associação Alemã de Parkinson (Deutsche Parkinson Vereinigung e.V.), que é o maior consórcio de pacientes com DP em países de língua alemã, com quase 21.000 membros. Os questionários foram enviados em abril de 2019 com o jornal dos membros da associação e também foram distribuídos na clínica dos investigadores.
Mais de 1.300 questionários foram analisados; os resultados mostraram que o interesse da comunidade DP pela cannabis medicinal era alto, mas o conhecimento sobre os diferentes tipos de produtos era limitado. Cinquenta e um por cento dos entrevistados sabiam da legalidade da cannabis medicinal e 28% sabiam das várias vias de administração (inalação versus administração oral), mas apenas 9% sabiam da diferença entre THC e CBD.
A tolerabilidade geral era boa. Mais de 40% dos usuários relataram que ajudou a controlar a dor e as cãibras musculares, e mais de 20% dos usuários relataram uma redução da rigidez (acinesia), congelamento, tremor, depressão, ansiedade e pernas inquietas. Os pacientes relataram que os produtos de cannabis inalados contendo THC foram mais eficientes no tratamento da rigidez do que os produtos orais contendo CBD, mas foram ligeiramente menos bem tolerados.
Os pacientes que usam cannabis tendem a ser mais jovens, a viver em grandes cidades e a ter mais consciência dos aspectos jurídicos e clínicos da cannabis medicinal. Sessenta e cinco por cento dos não usuários estavam interessados em usar cannabis medicinal, mas a falta de conhecimento e o medo dos efeitos colaterais foram relatados como principais motivos para não experimentá-la.
"Nossos dados confirmam que os pacientes com DP têm um grande interesse no tratamento com cannabis medicinal, mas não têm conhecimento sobre como tomá-la e, especialmente, as diferenças entre os dois canabinóides principais, THC e CBD", observou o Prof. Dr. med. Buhmann. "Os médicos devem considerar esses aspectos ao aconselhar seus pacientes sobre o tratamento com cannabis medicinal. Os dados relatados aqui podem ajudar os médicos a decidir quais pacientes podem se beneficiar, quais sintomas podem ser tratados e que tipo de canabinóide e via de administração podem ser adequados."
"A ingestão de cannabis pode estar relacionada a um efeito placebo devido às altas expectativas e condicionamento do paciente, mas mesmo isso pode ser considerado um efeito terapêutico. Deve-se enfatizar, porém, que nossos resultados são baseados em relatos subjetivos de pacientes e clinicamente apropriados estudos são necessários com urgência”, concluiu.
Bastiaan R. Bloem, MD, PhD, Diretor, Radboudumc Center of Expertise for Parkinson & Movement Disorders, Nijmegen, The Netherlands, e Co-Editor-in Chief of the Journal of Parkinson's Disease, acrescentou: "Estas descobertas são interessantes porque confirmam um interesse generalizado entre os pacientes no uso de cannabis como um tratamento potencial para pessoas que vivem com DP. É importante enfatizar que mais pesquisas são necessárias antes que a cannabis possa ser prescrita como tratamento e que as diretrizes atualmente recomendam contra o uso de cannabis, mesmo como automedicação, porque a eficácia não está bem estabelecida e porque existem questões de segurança (efeitos adversos incluem, entre outros, sedação e alucinações). Como tal, o presente trabalho serve principalmente para enfatizar a necessidade de ensaios clínicos cuidadosamente controlados para estabelecer ainda mais a eficácia e a segurança do tratamento com cannabis." Original em inglês, tradução Google, revisão Hugo. Fonte: News-medical. Veja também aqui: January 27, 2021- Over half of cannabis users with Parkinson’s disease gets health benefits.
terça-feira, 26 de janeiro de 2021
Efeitos da estimulação do globus pallidus internus na camptocormia em pessoas com doença de Parkinson
Jan 25, 2021 - Effects of globus pallidus internus stimulation on camptocormia(*) in people with Parkinson’s disease.
(*) A camptocormia é definida como uma flexão anterior anormal, severa e involuntária da coluna toracolombar, que se manifesta durante a permanência e caminhada e diminui na posição reclinada.
segunda-feira, 25 de janeiro de 2021
Lilly adquire a empresa de biotecnologia Prevail Therapeutics por US $ 1,04 bilhão
25 January 2021 - A Eli Lilly and Company concluiu a aquisição anteriormente anunciada da empresa de biotecnologia Prevail Therapeutics por cerca de US $ 1,04 bilhão.
No mês passado, a Eli Lilly fechou um acordo definitivo para adquirir Prevail.
Prevail se concentra no desenvolvimento de terapias genéticas baseadas em AAV9 potencialmente modificadoras da doença para pacientes com doenças neurodegenerativas.
O último acordo estabelece uma nova modalidade para descoberta e desenvolvimento de medicamentos na Lilly.
Ele irá expandir os esforços de pesquisa da empresa criando um programa de terapia genética ancorado pelo portfólio de ativos de neurociência pré-clínica e de estágio clínico da Prevail.
Este negócio também inclui um direito de valor contingente não negociável (CVR) no valor de até $ 4 por ação em dinheiro.
Segundo o acordo, o CVR deve ser pago após a obtenção da primeira aprovação regulatória para a venda comercial de um produto do pipeline da Prevail.
Essa aprovação pode ser proveniente de vários países, como Estados Unidos, Reino Unido, Japão, Alemanha, França, Itália ou Espanha. (segue...) Original em inglês, tradução Google, revisão Hugo. Fonte: Pharmaceutical-technology.
Catarinense consegue decisão inédita na Justiça para plantio de maconha
25/01/2021 - Um morador de Florianópolis, de 56 anos, conseguiu decisão favorável da Justiça para poder plantar maconha. Ele tem doença de Parkinson, e recomendação de uso medicinal do óleo extraído da planta.
A autorização é inédita em Santa Catarina porque foi confirmada pela Justiça Federal e Estadual. Com isso, o catarinense não pode ser responsabilizado criminalmente pelo cultivo.
O processo foi acompanhado pela Santa Cannabis, ONG que nasceu em SC e busca facilitar o acesso a tratamentos com maconha medicinal. A entidade completou dois anos este mês. Fonte: Wh3.
sábado, 23 de janeiro de 2021
FDA aprova sistema de estimulação cerebral profunda de quarta geração para tratamento da doença de Parkinson
01.22.21 - A Food and Drug Administration (FDA) aprovou um sistema de estimulação cerebral profunda (DBS) de quarta geração (Vercise Genus; Boston Scientific Corporation, Marlborough, MA). O dispositivo DBS é usado para tratar os sintomas da doença de Parkinson (DP), fornecendo estimulação elétrica direcionada por meio de eletrodos implantados cirurgicamente no cérebro. Os dispositivos têm a opção de serem recarregáveis ou não recarregáveis com base na preferência individual. Embora muitas pessoas prefiram bateria de longa duração disponível com um sistema recarregável, aproximadamente 80% dos dispositivos DBS não são recarregáveis.
"Usamos o sistema Vercise Gevia com os eletrodos direcionais Cartesia para fornecer aos nossos pacientes um dispositivo pequeno, uma bateria com duração de pelo menos 15 anos e controle ideal dos sintomas, fornecendo a dose certa de estimulação exatamente onde é necessária", disse Jill Ostrem , diretor médico e chefe de divisão, University of California, San Francisco Movement Disorders and Neuromodulation Center. "Agora, o portfólio Genus de última geração - com um gerador de pulso implantável não recarregável compatível com MR (IPG) também - oferece maior acesso a pacientes que podem não ser candidatos a um sistema recarregável."
O sistema DBS se baseia em avanços imediatos nas capacidades de longevidade, direcionalidade e estimulação da bateria. Recursos de visualização aprimorados são fornecidos para os médicos verem a colocação do eletrodo dentro do contexto da anatomia segmentada de um indivíduo.
"Continuamos a priorizar as inovações terapêuticas que melhoram a qualidade de vida de nossos pacientes com uma ampla gama de ofertas personalizadas", disse Maulik Nanavaty, vice-presidente sênior e presidente de Neuromodulação da Boston Scientific. "Para as pessoas que vivem com distúrbios de movimento, isso significa desenvolver novas tecnologias que são projetadas para refinar o controle motor, reduzir os tempos de programação e expandir a compatibilidade do MR para melhorar sua experiência de tratamento e, finalmente, sua vida diária."
O sistema DBS de quarta geração espera iniciar um lançamento controlado nos próximos meses. Original em inglês, tradução Google, revisão Hugo. Fonte: Practicalneurology.
sexta-feira, 22 de janeiro de 2021
Microba faz parceria com UQ para combater a doença de Parkinson, minerando o microbioma intestinal
January 22, 2021 - A biotecnologia Microba, com sede em Brisbane, fez parceria com pesquisadores da Faculdade de Medicina da Universidade de Queensland (UQ) para desenvolver novos tratamentos e biomarcadores para a doença de Parkinson, investigando mudanças nas bactérias intestinais de pessoas com a doença.
A doença de Parkinson é a segunda doença neurodegenerativa mais prevalente em todo o mundo, com mais de 10 milhões de pessoas sofrendo da doença em vários graus. A doença é caracterizada pela perda de células cerebrais que produzem dopamina. Atualmente não há diagnósticos precoces e os tratamentos apenas ajudam a controlar alguns sintomas. A pesquisa está cada vez mais apontando para o microbioma intestinal como desempenhando um papel no desenvolvimento da doença de Parkinson, com evidências mostrando que as mudanças na função intestinal costumam ocorrer muitos anos antes do início dos sintomas, como tremores.
A experiência da Microba em analisar o microbioma intestinal com tecnologia de sequenciamento líder chamada metagenômica será usada por pesquisadores da UQ para estudar mudanças no microbioma com o objetivo de identificar biomarcadores para diagnóstico precoce e desenvolver novas intervenções terapêuticas. A parceria envolverá uma combinação de estudos em humanos em pacientes com doença de Parkinson e trabalho em modelos animais.
O primeiro ensaio clínico da parceria, financiado pelo Programa Advance Queensland do Governo de Queensland, está programado para começar em 2021 em vários locais em Queensland. Ele determinará se um novo tratamento pode restaurar espécies benéficas do microbioma intestinal e melhorar os sintomas, como constipação em pacientes com doença de Parkinson.
O co-fundador da Microba, Professor Gene Tyson, disse que este projeto seria um passo importante para o avanço da pesquisa sobre o microbioma intestinal em doenças neurodegenerativas.
“Acreditamos que esta parceria irá revelar sinais relacionados com doenças no microbioma que não foram vistos antes. Estamos entusiasmados em aplicar as ferramentas líderes de medição e análise da Microba para permitir a descoberta nesta doença debilitante ”
O líder de pesquisa e líder do grupo em neurociência clínica no Translational Neuroscience Research Group, Dr. Richard Gordon, disse que a equipe estava animada para trabalhar com a Microba neste importante programa de pesquisa.
“O microbioma representa uma nova fronteira em nossa compreensão do Parkinson. Com a experiência da Microba, esperamos obter insights sem precedentes sobre o papel funcional do microbioma no processo da doença para orientar nossa busca por novos tratamentos e biomarcadores para o diagnóstico precoce ”, disse ele.
Microba continua a trabalhar no desenvolvimento de diagnósticos e terapêuticos derivados do microbioma intestinal nas áreas de Doença Inflamatória Intestinal (DII) e Imuno-Oncologia. Original em inglês, tradução Google, revisão Hugo. Fonte: Adelaideonlinenews.
Estudo sugere que fungos intestinais não estão associados à doença de Parkinson
Embora o microbioma bacteriano esteja fortemente conectado à DP e a disfunção intestinal seja quase universal nesta doença
Amsterdam, NL, 21 de janeiro de 2021 - O microbioma intestinal bacteriano está fortemente associado à doença de Parkinson (DP), mas nenhum estudo havia investigado anteriormente o papel dos fungos no intestino. Neste novo estudo publicado no Journal of Parkinson's Disease, uma equipe de pesquisadores da University of British Columbia examinou se os constituintes fúngicos do microbioma intestinal estão associados à DP. A pesquisa indicou que os fungos intestinais não são um fator contribuinte, refutando assim a necessidade de qualquer tratamento antifúngico potencial do intestino em pacientes com DP.
"Vários estudos realizados desde 2014 caracterizaram mudanças no microbioma intestinal", explicou o pesquisador principal Silke Appel-Cresswell, MD, Centro de Pesquisa Pacific Parkinson e Centro Djavad Mowafaghian para Saúde do Cérebro e Divisão de Neurologia da Faculdade de Medicina da Universidade de British Columbia "A maioria dos estudos existentes, no entanto, emprega sequenciamento específico de bactérias. Até o momento, um papel potencial para os constituintes fúngicos do microbioma intestinal, também conhecido como" micobiome", permanece inexplorado."
A fim de investigar se os constituintes fúngicos do microbioma intestinal estão associados com DP, pesquisadores inscreveram 95 pacientes com DP e 57 controles do Pacific Parkinson's Research Center (PPRC) da University of British Columbia. Os participantes forneceram uma única amostra fecal e completaram uma visita de estudo de duas horas, durante a qual seus sintomas de DP foram avaliados.
A análise determinou que o microbioma fúngico na DP não difere essencialmente do dos controles correspondentes e não houve fortes associações entre os fungos intestinais e os sintomas da DP.
Os fungos eram muito esparsos entre os microbiomas fecais dos participantes. Após a filtragem, 106 dos 152 participantes (64/95 PD e 42/57 controle) permaneceram para análise composicional a jusante; o restante não tinha virtualmente nenhum conteúdo genômico fúngico detectável. A maioria dos gêneros identificados era de origem ambiental ou dietética.
Saccharomyces foi de longe o gênero de fungo mais dominante detectado. Embora essas investigações não tenham revelado qualquer papel significativo para fungos intestinais na DP, curiosamente, foi observada uma menor abundância geral de fungos (em relação às bactérias) no intestino DP, o que pode refletir um ambiente menos hospitaleiro do intestino na DP.
Este artigo desempenha um papel importante ao atender ao apelo da comunidade de pesquisa em DP e de organizações de financiamento para publicar resultados negativos, crucial para evitar o investimento de recursos preciosos de pesquisa em prováveis esforços fúteis e fornecer uma reflexão mais equilibrada dos dados no campo.
"Os dados são uma peça importante no quebra-cabeça de compreensão do papel geral do microbioma intestinal na DP", continuou o Dr. Appel-Cresswell. "Os pacientes com DP podem ter certeza de que o supercrescimento fúngico do intestino, ou disbiose, provavelmente não é um fator que contribui para qualquer um dos sintomas de DP, tanto motores quanto não motores."
"O microbioma intestinal na DP continua a ser um campo de pesquisa empolgante, onde estamos apenas no início de desvendar mecanismos potenciais. Será importante publicar resultados negativos, bem como descobertas positivas, juntamente com métodos detalhados para ter um reflexo realista do dados na literatura para acelerar a descoberta ", concluiu.
A DP é um distúrbio lentamente progressivo que afeta o movimento, o controle muscular e o equilíbrio. É a segunda doença neurodegenerativa relacionada à idade mais comum, afetando cerca de 3% da população aos 65 anos de idade e até 5% dos indivíduos com mais de 85 anos. Nos últimos anos, mais atenção tem sido dada ao intestino como um elemento-chave no início e progressão da DP. Original em inglês, tradução Google, revisão Hugo. Fonte: Eurekalert. Veja mais aqui: JANUARY 27, 2021 - Gut Fungi Not Linked to Parkinson’s Development.
quinta-feira, 21 de janeiro de 2021
Exames gerais de saúde podem encontrar sinais precoces da doença de Parkinson
January 21, 2021 - Em um novo estudo, os pesquisadores descobriram que a pressão arterial, o hematócrito (a porcentagem de glóbulos vermelhos no sangue) e os níveis de colesterol sérico mudam em pacientes com doença de Parkinson muito antes do início dos sintomas motores.
Essa descoberta pode abrir caminho para o diagnóstico precoce e o tratamento da doença.
A pesquisa foi conduzida por uma equipe da Universidade de Nagoya, no Japão.
A doença de Parkinson, a segunda doença mais comum que afeta o sistema nervoso depois da doença de Alzheimer, é causada por uma deficiência em um neurotransmissor chamado dopamina.
Sabe-se que mais da metade de todos os neurônios dopaminérgicos já estão perdidos em pacientes com doença de Parkinson no estágio em que experimentam sintomas motores, como tremores, rigidez e lentidão de movimento.
Além disso, estudos anteriores mostraram que sintomas não motores, como constipação, distúrbio comportamental do sono de movimento rápido dos olhos, comprometimento do olfato e depressão, surgem em pacientes com doença de Parkinson 10 a 20 anos antes do início dos sintomas motores.
Esses resultados sugerem que a doença de Parkinson se desenvolve décadas antes do início dos sintomas motores.
No estudo, a equipe se concentrou nos resultados de exames gerais de saúde, que são realizados anualmente entre indivíduos no Japão.
Eles analisaram vários anos de dados de exames de 22 pacientes do sexo masculino e 23 do sexo feminino com doença de Parkinson, cujos resultados do checkup antes do início dos sintomas motores estavam disponíveis.
Para efeito de comparação, a equipe também usou dados de exames de 60 homens e 60 mulheres saudáveis, que fizeram exames por pelo menos quatro anos.
Os pesquisadores primeiro compararam os valores basais de cada item de verificação entre pacientes com doença de Parkinson e indivíduos saudáveis separadamente por sexo.
Em pacientes do sexo masculino, o peso, o índice de massa corporal, o hematócrito, os níveis de colesterol total e de baixa densidade e os níveis de creatinina sérica foram menores do que em homens saudáveis.
Em pacientes mulheres, os níveis de pressão arterial e uma enzima chamada aspartato aminotransferase foram mais elevados, enquanto os valores de outros itens foram mais baixos em comparação com os de mulheres saudáveis.
Em seguida, os pesquisadores examinaram as mudanças longitudinais nos itens de verificação em pacientes com doença de Parkinson antes do início dos sintomas motores.
Como resultado, eles descobriram que no estágio pré-motor, os níveis de pressão arterial aumentam em pacientes mulheres, enquanto os níveis de colesterol total e de baixa densidade e o hematócrito diminuem em homens.
As descobertas sugerem que exames gerais de saúde podem ajudar a detectar os primeiros sinais de desenvolvimento da doença de Parkinson.
Os médicos podem ser capazes de detectar mudanças biológicas nos corpos dos pacientes bem antes do início dos sintomas motores e podem iniciar tratamentos médicos em um estágio inicial.
Um dos autores do estudo é a Professora Masahisa Katsuno.
O estudo foi publicado em Scientific Reports. Original em inglês, tradução Google, revisão Hugo. Fonte: Knowridge.
A descoberta pode levar a uma maneira mais precisa de tratar os sintomas da doença de Parkinson avançada
21 DE JANEIRO DE 2021 - Pesquisadores da Universidade de Alberta descobriram um biomarcador potencial - a resposta de um reflexo específico no corpo apelidado de reflexo de Hoffmann - que ajudaria os cirurgiões a fornecer estimulação cerebral profunda (DBS) com mais precisão e eficácia para pacientes com doença de Parkinson avançada.
O trabalho, liderado pelo neurocirurgião Tejas Sankar da U of A, foi publicado recentemente na revista Brain Stimulation. DBS envolve implantar eletrodos no cérebro e conectá-los a um dispositivo semelhante a um marca-passo na parede torácica. Esses eletrodos podem então serem programados para fornecer estimulação de alta frequência que melhora os sintomas da doença de Parkinson.
Sankar, um professor associado de cirurgia na Faculdade de Medicina e Odontologia e membro do Instituto de Neurociência e Saúde Mental, é o único neurocirurgião em Edmonton atualmente realizando o procedimento, que pode melhorar tremendamente a qualidade de vida de indivíduos com Parkinson avançado. É um trabalho árduo, devido aos desafios que envolvem a colocação dos eletrodos.
“Os fios que implantamos no cérebro são muito pequenos e leva a maior parte de várias horas com um paciente acordado na sala de cirurgia para colocar esses eletrodos exatamente onde precisam ir”, disse Sankar. A equipe cirúrgica confirma que a colocação está correta por meio de uma variedade de verificações, incluindo imagens, registro de sinais neurofisiológicos e teste do paciente com estimulação enquanto ele está na mesa, para ver se sintomas como tremores são reduzidos.
Embora seja eficaz em última análise, o último método de teste não é ideal, observou Sankar.
“É um processo subjetivo e muito cansativo para os pacientes e para a equipe, pois leva muitas e muitas horas”, disse ele. “Há uma meta de longa data na cirurgia de estimulação cerebral profunda para tentar encontrar algum tipo de biomarcador que durante a cirurgia dirá que você colocou o eletrodo exatamente onde deveria estar para obter o melhor resultado.”
Verificando um reflexo para melhores resultados
No reflexo de Hoffmann - um teste que os médicos usam para examinar os reflexos das extremidades superiores - Sankar e sua equipe encontraram um candidato promissor para o tão procurado biomarcador. Ele foi inspirado por uma colaboração que teve com o falecido neurocientista Richard Stein, que estudou os reflexos da coluna, incluindo o Hoffmann, que tem sido usado por décadas para avaliar as funções neurológicas para várias condições. O reflexo é facilmente provocado, pode ser estudado em diferentes músculos e não requer a participação do paciente, o que o torna um candidato ideal para uso durante a cirurgia de estimulação cerebral profunda.
Sankar disse que o reflexo de Hoffmann é semelhante ao conhecido teste de reflexo do joelho, em que tocar um tendão do joelho faz com que outros músculos da perna se contraiam e a perna chute em resposta. O reflexo de Hoffmann produz uma reação característica na maioria das pessoas, mas é alterada nas pessoas com Parkinson. Sankar e sua equipe verificaram que o posicionamento do eletrodo identificado por meio do teste de reflexo de Hoffmann refletia o posicionamento verificado por meio do sistema existente de verificações e testes.
Verificar a colocação ideal do eletrodo é um desafio contínuo com a cirurgia de estimulação cerebral profunda, com a colocação subótima ocorrendo em até 17 por cento dos casos. Um biomarcador que poderia garantir um posicionamento preciso ajudaria a minimizar os efeitos colaterais potenciais relacionados à estimulação e fornecer o maior benefício possível aos pacientes.
“Os bens imóveis são realmente valiosos no cérebro, então, se colocarmos o eletrodo exatamente no local certo, ligarmos a estimulação e mantê-lo confinado a esse local, (os pacientes) podem ter benefícios dramáticos para os sintomas de Parkinson”, disse Sankar.
Os colaboradores da equipe de Sankar incluem Jennifer Andrews, uma pós-doutoranda que fez grande parte do trabalho experimental examinando o reflexo; e François Roy, um neurofisiologista clínico que é co-investigador de Sankar em uma bolsa do Fundo Kaye.
Possíveis aplicações após a cirurgia
A equipe também está avaliando se o mesmo reflexo pode ser usado para orientar a programação de estímulos elétricos após a cirurgia. Outro colaborador, membro do NMHI e neurologista Fang Ba, se encontra com pacientes durante vários meses após cirurgia de estimulação cerebral profunda, selecionando vários parâmetros de estimulação e tentando otimizar o controle de vários sintomas de Parkinson. O reflexo de Hoffmann também poderia tornar esse processo pós-cirúrgico mais eficiente.
Os próximos passos envolvem examinar o que acontece com o reflexo de Hoffmann quando um paciente está sob anestesia geral para determinar se a cirurgia pode ser feita sob esses parâmetros e aprofundar nas maneiras como ele pode ser usado após a cirurgia.
De acordo com Sankar, o biomarcador poderia ser usado para rastrear a progressão do Parkinson e para procurar outros reflexos que podem funcionar tão bem quanto o reflexo de Hoffmann, se não melhor.
O estudo, "Mudanças intraoperatórias na via do reflexo H durante a cirurgia de estimulação cerebral profunda para a doença de Parkinson: um biomarcador potencial para a colocação ideal do eletrodo", foi apoiado em parte pela University Hospital Foundation e pelo Charles H. Backman Fund.
/ University of Alberta Release. O material neste lançamento público vem da organização de origem e pode ser de natureza pontual, editado para maior clareza, estilo e extensão. Veja na íntegra aqui. Original em inglês, tradução Google, revisão Hugo. Fonte: Miragenews.
Aumento do risco de doença de Parkinson em pacientes com esquizofrenia
2021-01-20 - Um novo estudo conduzido na Universidade de Turku mostra que os pacientes com transtorno do espectro da esquizofrenia têm um risco aumentado de doença de Parkinson (DP) mais tarde na vida, de acordo com um comunicado à imprensa. O risco aumentado pode ser devido a mudanças no sistema de dopamina do cérebro causadas por antagonistas do receptor de dopamina ou efeitos neurobiológicos da esquizofrenia.
O estudo de controle foi realizado na Universidade de Turku em colaboração com a Universidade da Finlândia Oriental, onde o estudo examinou as ocorrências de transtornos psicóticos previamente diagnosticados e esquizofrenia em mais de 25.000 pacientes finlandeses com DP tratados de 1996 a 2019.
No estudo, observou-se que os pacientes com DP tinham transtornos psicóticos e esquizofrenia previamente diagnosticados com mais frequência do que os pacientes controle da mesma idade não diagnosticados com DP, de acordo com os autores do estudo.
Em estudos anteriores, vários fatores de risco foram reconhecidos para DP, incluindo idade, sexo masculino, exposição a inseticidas e ferimentos na cabeça. No entanto, o entendimento atual é que o desenvolvimento da DP se deve a um efeito conjunto de diferentes fatores ambientais, hereditários e específicos do paciente.
Os resultados descobriram que um transtorno psicótico previamente diagnosticado ou esquizofrenia podem ser fatores que aumentam o risco de DP mais tarde na vida, de acordo com o autor do estudo e doutorando Tomi Kuusimäki, da Universidade de Turku.
Na DP, os neurônios localizados na substância negra no mesencéfalo degeneram lentamente, o que leva à deficiência de um neurotransmissor chamado dopamina. Enquanto isso, na esquizofrenia, o nível de dopamina aumenta em algumas partes do cérebro.
Além disso, as farmacoterapias usadas no tratamento primário de DP e esquizofrenia parecem ter mecanismos de ação contrastantes. Os sintomas de DP podem ser aliviados com agonistas do receptor da dopamina, enquanto a esquizofrenia é comumente tratada com antagonistas do receptor da dopamina.
De acordo com Kuusimäki, a ocorrência de DP e esquizofrenia na mesma pessoa tem sido considerada rara porque essas doenças estão associadas a alterações opostas no sistema dopaminérgico do cérebro. Original em inglês, tradução Google, revisão Hugo. Fonte: Pharmacytimes.
quarta-feira, 20 de janeiro de 2021
Estudo descobre mecanismo de plasticidade molecular na doença de Parkinson
20 Janeiro 2021 - Um estudo da Universidade de Coimbra (UC), liderado pelo neurocientista Miguel Castelo-Branco, da Faculdade de Medicina, revela "um mecanismo surpreendente de reorganização funcional do cérebro".
Publicado na PNAS (Proceedings of the National Academy of Sciences), revista da Academia Americana de Ciências, o estudo teve como objetivo "avaliar a capacidade de reorganização do cérebro na fase inicial de uma doença neurodegenerativa, a doença de Parkinson", refere a UC numa nota hoje divulgada.
A investigação, que foi desenvolvida com a colaboração do Centro Hospitalar e Universitário de Coimbra (CHUC), "insere-se numa estratégia de estudar a capacidade que o cérebro tem de se readaptar ao longo da vida na saúde e na doença".
Para isso, a equipa, que também integra investigadores do Coimbra Institute for Biomedical Imaging and Translational Research (CIBIT) e do Instituto de Ciências Nucleares Aplicadas à Saúde (ICNAS), "combinou de forma única um conjunto de métodos funcionais e moleculares de imagem que permitissem avaliar os movimentos oculares" -- uma função que na doença de Parkinson está alterada muito precocemente -- dos participantes no projeto durante a realização de tarefas muito simples.
O resultado do estudo é surpreendente, porque "a plasticidade foi demonstrada a nível funcional e molecular no cérebro adulto, que se pensa ter menor plasticidade que o cérebro jovem", afirma, citado pela UC, Miguel Castelo-Branco.
"Para além do mais, este efeito foi observado numa fase inicial de uma doença neurodegenerativa, a doença de Parkinson. Isto mostra as reservas de compensação que o nosso cérebro tem, mesmo na adversidade", sublinha.
Sabendo-se que os sistemas visual e motor se modificam na doença de Parkinson, o artigo agora publicado, que tem como primeira autora a investigadora do CIBIT Diliana Rebelo, demonstrou que "a falência do sistema de execução de movimentos oculares é compensada nas fases iniciais da doença pelo recrutamento aumentado da parte do sistema visual que os programa".
Os autores do estudo detetaram ainda, usando a técnica de PET (tomografia por emissão de positrões), um mecanismo molecular que "explica esta compensação funcional ao nível das estruturas que estão na base da comunicação entre os neurónios: as sinapses".
Verificou-se, prosseguem os especialistas, que "os níveis de um tipo de recetores (D2) de dopamina, que é a molécula chave na doença de Parkinson, ajustavam-se em várias partes do cérebro, relacionadas com a programação de movimentos oculares. Esse ajustamento tinha uma relação íntima com o padrão de compensação funcional encontrado".
De forma mais simples, pode dizer-se que "há uma espécie de reorientação dos circuitos oculares, de reformação de conexões, mesmo a nível molecular. É quase como se houvesse um `shift` para a parte mais posterior do cérebro", ilustra, citado pela UC, Miguel Castelo-Branco.
A descoberta de um elo entre plasticidade sináptica e reorganização da atividade cerebral na doença de Parkinson "abre caminho para, em trabalhos futuros, se entender os limites da reorganização do cérebro adulto e na aplicação à reabilitação neurológica", informa.
Ou seja, esclarece o docente da Faculdade de Medicina da UC, este estudo demonstra que "a reabilitação em doentes de Parkinson é possível. Estes resultados podem ter impacto para atrasar o declínio".
Por outro lado, "este trabalho também dá informação sobre o efeito dos fármacos, isto é, fornece informação que pode ser relevante para a terapêutica, porque a dopamina é a molécula central na doença de Parkinson".
"Ao olharmos para os mecanismos de compensação molecular, ficamos com muito mais informação sobre os efeitos terapêuticos dos fármacos", que "nomeadamente dá pistas para ajudar a prevenir efeitos secundários associados à terapêutica", conclui. Fonte: RTP.
terça-feira, 19 de janeiro de 2021
Vírus inativos podem causar Parkinson
JANUARY 19, 2021 - Vírus adormecidos escondidos no sistema nervoso podem dar origem à doença de Parkinson, de acordo com um modelo biológico recém-publicado.
O artigo que descreve esta descoberta, "Como a microcompetição com vírus latentes pode causar agregação de α-sinucleína, disfunção mitocondrial e, eventualmente, doença de Parkinson", foi publicado no Journal of NeuroVirology.
Mitocôndrias com mau funcionamento - estruturas dentro das células que fornecem energia - e aglomerados mal dobrados da proteína alfa-sinucleína são duas marcas do Parkinson; mas precisamente o que os causa permanece desconhecido.
Uma nova teoria chamada “modelo de microcompetição” sugere que vírus latentes (latentes) escondidos dentro de nossas células competem com genes nativos pelo acesso a proteínas envolvidas na transformação de DNA em proteínas.
Os vírus latentes geralmente não causam sintomas, evitando assim qualquer suspeita de que um vírus esteja presente. Exemplos destes incluem o vírus Epstein-Barr, citomegalovírus, vírus herpes simplex 1, HIV e o vírus varicela zoster.
Quando esses vírus infectam uma pessoa, o sistema imunológico limita o grau de multiplicação deles. À medida que uma pessoa envelhece, no entanto, o sistema imunológico fica menos eficiente, permitindo lentamente que os vírus latentes se copiem.
Outros fatores, frequentemente relacionados ao envelhecimento, como certos medicamentos, cirurgia, quimioterapia, radiação e estresse, também contribuem para o enfraquecimento do sistema imunológico.
À medida que o vírus se multiplica, ele força uma competição crescente com os genes celulares pelos recursos da célula.
Neste modelo, o risco de Parkinson aumenta quando a competição por recursos celulares contribui para a disfunção mitocondrial e torna os neurônios e as células imunológicas menos capazes de funcionar com eficiência.
O principal complexo protéico previsto para ser sequestrado por vírus latentes é denominado complexo GABP p300 / cbp, formado pelas três proteínas GABP, p300 e cbp. Destes, o GABP é importante para fazer várias proteínas envolvidas no transporte através da membrana mitocondrial.
Duas dessas proteínas - TIM23 e TOM20 - formam partes importantes e não redundantes da maquinaria celular responsável pela importação de proteínas precursoras para a mitocôndria. (Uma proteína precursora é uma proteína inativa que pode ser transformada em uma forma ativa por meio de modificações específicas dentro da célula.)
Estudos anteriores ligaram as reduções no TIM23 ao desenvolvimento de Parkinson.
O TIM23 e o TOM20 importam várias proteínas precursoras necessárias para a cadeia de transporte de elétrons (ETC) para a mitocôndria. A ETC é uma série coordenada de reações bioquímicas que geram a esmagadora maioria da energia da célula.
As interrupções na ETC fazem com que espécies reativas de oxigênio - uma forma quimicamente reativa de oxigênio - se acumulem, danificando ainda mais as mitocôndrias e outros componentes celulares.
O modelo de microcompetição também prevê que o complexo GABP p300 / cbp menos disponível faz com que as proteínas alfa-sinucleína mal dobradas se agreguem diminuindo a taxa de reciclagem da proteína da célula, um processo chamado autofagia.
Em um ambiente saudável, a autofagia mantém baixo o número de alfa-sinucleína mal dobrada, evitando que se liguem e desencadeiem o crescimento de aglomerados tóxicos.
Pesquisas anteriores sugerem que esses aglomerados se formam quando o gene da alfa-sinucleína é duplicado inadequadamente ou quando a autofagia fica mais lenta.
Reforçando o efeito anterior do GABP nas mitocôndrias, aglomerados tóxicos de alfa-sinucleína estão implicados em causar disfunção mitocondrial ao bloquear a ação de TOM20.
Uma queda na autofagia representa um desafio particular para as células nervosas, pois geralmente não se duplicam, o que significa que uma célula nervosa com muito dano não pode ser substituída por uma célula nova e saudável.
O GABP também parece regular a produção de um dos principais reguladores da autofagia, uma proteína chamada beclin-1, reforçando ainda mais a ideia de que os vírus aumentam o risco de Parkinson ao competir pelo GABP. Original em inglês, tradução Google, revisão Hugo. Fonte: ParkinsonsNews Today.
segunda-feira, 18 de janeiro de 2021
Pesquisadores israelenses desenvolvem novo método para o tratamento de Parkinson
2021-01-18 - JERUSALEM, 18 de janeiro (Xinhua) - Pesquisadores israelenses descobriram um novo método para tratar a doença de Parkinson, disse a Universidade Ben Gurion (BGU) na segunda-feira.
Mais de 10 milhões de pessoas em todo o mundo sofrem com a doença, na qual ocorre uma degeneração gradual das células cerebrais, causando graves problemas de mobilidade e eventual morte.
No estudo publicado na revista Brain, os pesquisadores descobriram que proteínas do cérebro chamadas BMP5 / 7 prometem um novo tratamento para o Parkinson por meio da interrupção da via de desenvolvimento da doença.
Os pesquisadores descobriram que a função dessa proteína foi significativamente reduzida nas células cerebrais de pacientes com Parkinson.
Em seus experimentos, a equipe usou ferramentas de engenharia genética para reduzir a expressão de proteínas nas células cerebrais de camundongos.
Verificou-se que a redução na quantidade dessa proteína levou ao acúmulo de precipitados tóxicos e morte de células cerebrais, como ocorre em pacientes com Parkinson.
"Esta descoberta é muito emocionante porque oferece um tratamento que, ao contrário dos existentes, pode retardar ou interromper a progressão do Parkinson", concluíram os pesquisadores. Original em inglês, tradução Google, revisão Hugo. Fonte: Xinhuanet. Veja também aqui: January 28, 2021 - Discovery of New Drug Candidates for Parkinson’s Disease Offer Promise to Impede Progression of the Illness, e aqui: January 29, 2021 - Protein identified that may help treat Parkinson’s disease.
sexta-feira, 15 de janeiro de 2021
segunda-feira, 11 de janeiro de 2021
sexta-feira, 8 de janeiro de 2021
Potencial dos probióticos para o tratamento da doença de Parkinson: uma revisão sistemática dos estudos clínicos
08012021 - Resumo
Milhões de pessoas no mundo sofrem de distúrbios neurológicos como Parkinson, derrames, Alzheimer, ansiedade, Parkinson e assim por diante. Atualmente, cerca de 1 milhão de pessoas sofrem dessa doença nos Estados Unidos. Influencia cerca de 1-2% dos adultos com 65 anos e 4% dos adultos com 80 anos. A doença de Parkinson é uma das doenças neurodegenerativas mais comuns, marcada pela lesão dos neurônios dopaminérgicos e pelo acúmulo de alfa-sinucleína. Mostra os sintomas motores e não motores, como tremor, rigidez e bradicinesia, hiposmia, dor, depressão, cansaço, hipotensão ortostática e assim por diante. probióticos são microrganismos vivos que previnem distúrbios neurológicos, alterando a microbiota intestinal no intestino delgado. Probióticos usados no tratamento da doença de Parkinson, que equilibra os microbiomas intestinais. Dados clínicos e pré-clínicos mostram o papel benéfico dos probióticos no tratamento da doença de Parkinson. Original em inglês, tradução Google, revisão Hugo. Fonte: European Journal of Molecular & Clinical Medicine.
Metabolização defeituosa da medicação para Parkinson no cérebro ligada a efeitos colaterais graves
7 January 2021 - Até agora, a razão pela qual a droga levodopa (L-Dopa), que reduz os sintomas motores da doença de Parkinson, diminui sua eficácia após alguns anos de uso, era desconhecida. Um efeito colateral que ocorre com frequência são os movimentos involuntários (N.T.: discinesias). Uma colaboração sueco-francesa, liderada pela Universidade de Uppsala, agora conseguiu conectar os problemas com o metabolismo defeituoso da L-Dopa no cérebro. O estudo foi publicado na Science Advances.
“As descobertas podem levar a novas estratégias para o tratamento da doença de Parkinson avançada”, disse o professor Per Andrén, do Departamento de Biociências Farmacêuticas da Universidade de Uppsala. Ele e o Dr. Erwan Bézard, da Universidade de Bordeaux, França, lideraram o estudo em conjunto.
A doença de Parkinson (DP) é causada pela morte lenta das células nervosas que produzem o neurotransmissor principal dopamina. Isso resulta em sintomas típicos, como rigidez e tremor. O tratamento com L-Dopa, um precursor da dopamina, inicialmente funciona muito bem como regra; mas depois de alguns anos, o efeito de cada dose torna-se progressivamente mais efêmero. Os efeitos colaterais adversos, como a rápida alternância entre a rigidez e os movimentos descontrolados que se tornam cada vez mais graves com o tempo, são muito comuns. Finalmente, os benefícios do tratamento com L-Dopa são prejudicados e os sintomas podem se tornar debilitantes. Não se sabe quais mecanismos neuroquímicos causam esses efeitos colaterais. Os movimentos involuntários são conhecidos coletivamente como “discinesias induzida por L-Dopa”.
Usando um novo método, "imagem de espectrometria de massa de ionização / dessorção a laser assistida por matriz" (MALDI-MSI / matrix-assisted laser desorption/ionisation mass spectrometry imaging), os pesquisadores foram capazes de mapear vários neurotransmissores e outras biomoléculas diretamente no tecido cerebral de primatas não humanos, o que não tinha sido possível antes. As amostras vieram de um biobanco francês.
Assim, eles foram capazes de comparar em detalhes e identificar as diferenças entre os cérebros de dois grupos de animais parkinsonianos. Um grupo estava sofrendo de complicações motoras causadas pelo tratamento a longo prazo com L-Dopa. No segundo grupo estavam indivíduos que tinham sintomas de DP no mesmo grau e estavam recebendo tratamento idêntico com L-Dopa, mas nos quais a medicação não causou os efeitos colaterais motores.
No grupo com distúrbios motores, foram detectados níveis anormalmente elevados de L-Dopa e 3-O-metildopa. Este último, um metabólito, é um produto formado quando a L-Dopa é convertida em dopamina. Isso foi visto em todas as regiões do cérebro examinadas, exceto - para surpresa dos pesquisadores - a parte específica do cérebro conhecida como estriado, que se acredita estar envolvida em distúrbios do movimento induzidos por L-Dopa.
Isso sugere que mecanismos cerebrais diferentes daqueles que foram previamente reconhecidos podem estar subjacentes aos distúrbios motores. Em vez de se originarem no corpo estriado, esses problemas são provavelmente desencadeados por um efeito direto da L-Dopa ou dopamina, ou uma combinação das duas, em alguma outra parte do cérebro.
“Embora pareça haver uma conexão direta entre L-Dopa e complicações motoras, o mecanismo que provoca os movimentos involuntários ainda não está claro e sujeito a novas pesquisas. Por outro lado, os novos resultados mostram um papel direto da L-Dopa neste distúrbio motor - independentemente da dopamina. E isso indica que a L-Dopa também pode agir por conta própria no cérebro ”, diz Andrén.
Elva Fridjonsdottir et al., Imagens de espectrometria de massa identificam níveis cerebrais anormalmente elevados de L-DOPA e desregulação monoaminérgica extrastriatal na discinesia induzida por L-DOPA, Science Advances. DOI: 10.1126 / sciadv.abe5948
Para mais informações por favor entre em contato: Per Andrén, Professor do Departamento de Biociências Farmacêuticas, Universidade de Uppsala Tel: +46 70 167 93 34, e-mail: per.andren@farmbio.uu.se. Original em inglês, tradução Google, revisão Hugo. Fonte: UppsalaUniversitet.
Diagnóstico com teste veloz de alfa-sinucleína mais confiável
JANUARY 7, 2021 - Os pesquisadores desenvolveram um método mais rápido de medir a taxa na qual a proteína alfa-sinucleína forma aglomerados tóxicos que distingue de forma confiável as pessoas com doença de Parkinson daquelas sem a doença.
Os resultados apóiam o uso deste teste - que reduz em mais da metade do tempo necessário para obter os resultados finais - no diagnóstico de Parkinson.
O estudo, “Um ensaio rápido de sementes de α-sinucleína do painel CSF da doença de Parkinson mostra alta precisão diagnóstica” (A rapid α‐synuclein seed assay of Parkinson’s disease CSF panel shows high diagnostic accuracy), foi publicado na revista Annals of Clinical and Translational Neurology.
A doença de Parkinson é caracterizada pelo acúmulo de agregados de proteína alfa-sinucleína tóxicos (corpos de Lewy) dentro das células cerebrais, particularmente neurônios produtores de dopamina, contribuindo para sua degeneração e morte. A dopamina é um mensageiro químico (neurotransmissor) que permite a comunicação entre as células nervosas (neurônios).
Dado o seu papel no desenvolvimento e progressão da doença de Parkinson, a alfa-sinucleína é vista como um biomarcador potencial principal.
Embora a quantificação de todas as formas de alfa-sinucleína em fluidos e tecidos não consiga distinguir com precisão entre pacientes com Parkinson e pessoas saudáveis, medir sua atividade de semeadura, ou a taxa na qual a proteína se aglomera para formar agregados tóxicos, demonstrou alta utilidade diagnóstica.
Atualmente, os testes de atividade de semeadura de alfa-sinucleína usados em amostras de líquido cefalorraquidiano (LCR, o líquido que banha o cérebro e a medula espinhal) podem discriminar pacientes com Parkinson de indivíduos saudáveis com especificidade superior a 80% (porcentagem de casos não afetados sendo corretamente descartados) e 85 % de sensibilidade (porcentagem de casos de Parkinson sendo corretamente identificados).
No entanto, esses métodos normalmente requerem de cinco a 13 dias para fornecer os resultados finais. Em um estudo anterior, uma equipe de pesquisadores nos EUA relatou o desenvolvimento de um método aprimorado cujas reações demoraram apenas um a dois dias.
Agora, a mesma equipe testou seu método contra um painel de amostras de LCR de 108 pessoas com Parkinson moderado a avançado e 85 indivíduos saudáveis pareados por idade e sexo (usados como controles).
Os pacientes não tinham história significativa de demência e os controles não tinham história de distúrbios neurológicos e nenhum membro da família de primeiro grau com Parkinson. Amostras e dados clínicos foram obtidos do banco de dados BioFIND da The Michael J. Fox Foundation.
Os resultados mostraram que o teste identificou 97% dos pacientes com Parkinson como tendo a doença (sensibilidade) e considerou 87% dos controles como negativos para a condição (especificidade). Notavelmente, o desempenho do teste foi comparável ao relatado anteriormente para os métodos atuais ao analisar amostras BioFIND (sensibilidade de 95,2-96,2% e especificidade de 82,3-89,9%).
Curiosamente, cinco dos 11 falsos positivos aparentes e dois dos três falsos negativos também foram previamente indicados como tais pelos métodos atuais, sugerindo que "esses casos foram inicialmente mal diagnosticados ou que as amostras continham um componente não identificado que influenciou o resultado de todos os três testes”, escreveram os pesquisadores.
Estudos futuros com um número maior de amostras ajudarão a esclarecer essa questão, eles observaram.
Além disso, os pacientes com Parkinson que relataram mais sintomas de distúrbio de comportamento do sono REM - uma condição em que as pessoas representam seus sonhos e muitas vezes experimentada por pacientes com Parkinson - mostraram uma taxa mais rápida de agregação de alfa-sinucleína do que aqueles com menos probabilidade de ter a doença.
"Nosso estudo usando o conjunto de amostras BioFIND CSF reafirma a já forte evidência da alta sensibilidade diagnóstica e precisão dos ensaios de semeadura [alfa-sinucleína] para o diagnóstico da doença de Parkinson", escreveram os pesquisadores.
Além disso, o teste “melhorou significativamente o tempo necessário para concluir o ensaio sem sacrificar o desempenho do ensaio”, apoiando seu uso em relação aos métodos anteriores, acrescentaram.
A equipe também observou que pesquisas adicionais focadas em como os processos moleculares que causam a doença de Parkinson se relacionam com os parâmetros do teste são necessárias para determinar se ele pode ser usado para monitorar o estado de Parkinson e sua progressão. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinson News Today.
quarta-feira, 6 de janeiro de 2021
Enzima artificial pode levar a um novo tratamento para a doença de Parkinson
6 de janeiro de 2021 - Uma equipe de pesquisadores criou uma enzima artificial que pode ajudar a formar um novo tratamento para a doença neurodegenerativa de Parkinson.
A equipe da Johns Hopkins Medicine criou a enzima que impede a propagação da alfa-sinucleína mal dobrada - a proteína que causa a doença de Parkinson. A proteína alfa-sinucleína viaja do intestino para o cérebro, onde se une em grupos letais conhecidos como "corpos de Lewy", que causam a morte das células cerebrais.
O estudo foi publicado na revista Nano Today.
Enzimas artificiais
As enzimas artificiais foram criadas pela equipe por suas propriedades antioxidantes e são combinações nanométricas de platina e cobre chamadas de ‘nanoligas bimetálicas PtCu’. A capacidade antioxidante depende em grande parte da composição da liga, dizem os pesquisadores.
O pesquisador sênior do estudo Xiaobo Mao, professor assistente de neurologia da Escola de Medicina da Universidade Johns Hopkins, disse: “O estresse oxidativo causado por espécies reativas de oxigênio é inevitável e aumenta com a idade devido à lentidão mecanística em processos como a degradação de proteínas. Isso indica a importância dos antioxidantes, porque na doença de Parkinson, espécies de oxigênio reativas em trânsito promovem a disseminação de alfa-sinucleína mal dobrada, levando a piores sintomas. ”
Como eles funcionam? Os pesquisadores dizem que as enzimas comem espécies reativas de oxigênio, uma vez injetadas no cérebro, o que ajuda a prevenir danos aos neurônios.
No modelo de fibrila dos pesquisadores, que replica o processo de neurodegeneração dos corpos de Lewy, a nanoenzima diminui a patologia induzida pela alfa-sinucleína e inibe a neurotoxicidade, além de diminuir as espécies reativas de oxigênio e impedir a alfa-sinucleína de passar da célula para célula e da substância negra ao estriado dorsal.
Mao já colaborou no passado com o especialista em doença de Parkinson Ted Dawson, professor de neurologia e diretor do Instituto de Engenharia Celular da Escola de Medicina da Universidade Johns Hopkins, que acrescentou evidências de que a alfa-sinucleína mal dobrada viaja ao longo do nervo vago do intestino ao cérebro.
Mao espera que novas pesquisas possam conectar as duas descobertas e levar a um tratamento para a doença de Parkinson direcionado ao intestino. Ele disse: “Nós sabemos que as nanoenzimas funcionam quando injetadas diretamente no cérebro. Agora, gostaríamos de ver se as nanoenzimas podem bloquear a progressão da doença induzida pela alfa-sinucleína patogênica viajando do intestino, através da barreira hematoencefálica e para o cérebro.” Original em inglês, tradução Google, revisão Hugo. Fonte: Healtheuropa.
“Esperamos abrir uma porta para novos tratamentos na doença de Parkinson”
Investigador Noam Shemesh, vencedor do Prémio Mantero Belard
Em entrevista à VISÃO, o investigador Noam Shemesh, vencedor do Prémio Mantero Belard, explica em que consiste a sua nova abordagem para detetar mais precocemente a doença de Parkinson e permitir, assim, testar “uma terapia de edição de genes” para tentar travar a doença nas fases iniciais
05.01.2021 -Noam Shemesh lidera a equipa galardoada com o Prémio Mantero Belard, atribuído pela Santa Casa da Misericórdia de Lisboa. É um dos vencedores deste ano dos Prémios Santa Casa Neurociências e a sua investigação traz aos doentes de Parkinson uma nova esperança de, no futuro, virem a ter novos tratamentos e uma melhor qualidade de vida. À VISÃO, o investigador explicou como pretende desenvolver uma metodologia de deteção precoce da doença e compreender melhor os mecanismos que levam à deterioração da função cerebral nesses doentes. Por isso, a equipa quer compreender as relações básicas entre genes específicos e a Doença de Parkinson.
Esta “inovadora” abordagem também pode “permitir testar adicionalmente uma nova terapia de edição de genes para ver se a doença pode ser travada nas suas fases iniciais”. Além de ter impacto significativo na investigação feita noutras doenças neurodegenerativas.
Noam Shemesh acredita que esta abordagem se traduz num avanço científico, uma vez que “as doenças neurodegenerativas são descobertas demasiado tarde e as opções de tratamento são muito limitadas”. A agravar, lamenta, “não existem tratamentos capazes de impedir o aparecimento, travar a progressão ou alterar o decurso da doença”, gerando “grande sofrimento nos doentes e nos seus familiares”. Por isso, a equipa de Noam Shemesh vai tentar trazer uma nova luz com a investigação que está a desenvolver na Fundação D. Anna de Sommer Champalimaud e Dr. Carlos Montez Champalimaud.
Qual é o objetivo do projeto que coordena e que foi distinguido com o Prémio Mantero Belard 2020?
Queremos colmatar uma lacuna ao nível da percepção de como as mudanças moleculares na doença de Parkinson afetam a atividade neural do cérebro e conduzem aos seus terríveis resultados funcionais. Ou seja, queremos compreender como é que as mudanças moleculares em células específicas criam desequilíbrios na atividade cerebral. E depois perceber como esses mesmos desequilíbrios se coordenam para se traduzirem numa patologia severa chamada doença de Parkinson.
Em que consiste o seu projeto “Da expressão genética à função das redes neuronais: estabelecendo a ponte na doença de Parkinson”?
Consiste em utilizar o auge da tecnologia – a ressonância magnética – juntamente com ferramentas genéticas, como a edição genética e a estimulação optogenética, para investigar as alterações que ocorrem no cérebro no decurso da doença de Parkinson. Vamos, assim, fazer uma caracterização microarquitetónica do cérebro, durante o curso temporal da doença, e uma caracterização específica da função dopaminérgica em todo o cérebro. Estamos, por isso, otimistas que esta abordagem terapêutica permitirá detetar estados muito precoces da doença. Isto permitir-nos-á adicionalmente testar uma nova e excelente terapia de edição de genes para depois ver se a doença pode ser travada nas suas fases iniciais.
Em que é que esta abordagem terapêutica se diferencia da que já existe?
A nossa abordagem é diferente, porque visa a ativação cerebral mesoscópica e a microarquitetura de tecidos como base da doença. E depois vamos-nos direcionar para aspetos específicos da atividade cerebral que se tornam anómalos. A utilização da ressonância magnética facilita muito esta abordagem.
Quais são as etapas deste projeto?
São três e bastante complexas. A primeira etapa consiste em recorrer aos scanners de ressonância magnética que temos, na Fundação Champalimaud, para estudar a microarquitetura e o funcionamento do cérebro no decurso da doença. O que, mais tarde, pode vir a permitir uma deteção precoce da doença. Numa segunda fase, vamos aproveitar as manipulações optogenéticas para desencadear atividade em estruturas dopaminérgicas específicas no cérebro e caraterizar como é que o sistema dopaminérgico se torna anómalo ao longo do tempo. Por último, vamos utilizar as novas técnicas de edição de genes para testar um potencial tratamento precoce para a doença.
Esta investigação terá aplicação clínica, no futuro?
Embora este projeto seja de natureza científica básica, acreditamos que a sua fruição poderia dar início a uma nova era para a aplicação clínica de algumas das nossas metodologias. Uma vez comprovada a eficácia das nossas ideias sobre como caraterizar a doença prematuramente, estas podem ser potencialmente traduzidas para a clínica e/ou gerar melhores metodologias de imagem para a deteção da doença de Parkinson. Os elementos de tratamento do projeto, se comprovadamente bem sucedidos, podem eventualmente levar a novos progressos com grande importância clínica no futuro.
Esperamos que, ao desenvolver uma metodologia de deteção precoce da doença de Parkinson e ao compreendermos melhor os mecanismos que levam à deterioração da função cerebral nesses doentes, possamos abrir uma porta para novos tratamentos
NOAM SHEMESH, COORDENADOR DO PROJETO GALARDOADO COM O PRÉMIO MANTERO BELARD 2020
Pretende, assim, desenvolver um tratamento inovador e trazer uma nova esperança para estes doentes?
Um dos maiores problemas das doenças neurodegenerativas é que são descobertas demasiado tarde e depois as opções de tratamento são muito limitadas. Não existem tratamentos capazes de impedir o aparecimento, travar a progressão ou alterar o decurso da doença. Assim, precisamos de muita investigação para compreender os mecanismos que levam ao seu aparecimento.Daí a importância do nosso projeto que visa a compreensão das relações básicas entre genes específicos e a Doença de Parkinson. A nossa investigação também pode trazer esperança para uma eventual aplicação como tratamento. Por isso, esperamos que, ao desenvolver uma metodologia de deteção precoce da doença de Parkinson e ao compreendermos melhor os mecanismos que levam à deterioração da função cerebral nesses doentes, possamos abrir a porta para novos tratamentos. Ou seja, para que surjam novos tratamentos que possam melhorar a vida destes doentes se forem aplicados numa fase precoce da doença.
Quando é que os doentes poderão beneficiar desta terapia?
Em hebraico, temos um ditado: “A profecia foi dada aos tolos”. É impossível prever quando é que estas terapias podem ser benéficas, mas temos a certeza de que o nosso projeto será um avanço no conhecimento e que ele próprio fará avançar a humanidade na procura de tratamentos. Podemos afirmar que o nosso projeto, pelo seu caráter inovador, irá trazer novas ideias que, no futuro, poderão ser adaptadas para intervenções terapêuticas nos doentes. Também acreditamos que a abordagem aqui apresentada é bastante geral e poderá abranger outras doenças neurodegenerativas.
Porque é que a sua equipa decidiu estudar a doença de Parkinson?
Porque é uma doença devastadora, generalizada e socialmente importante, que gera grande sofrimento nos doentes e nos seus familiares, além de acarretar, a nível mundial, um significativo esforço socioeconómico. Há alguns aspetos particulares que tornam a doença mais recetiva ao nosso tipo de investigação e é uma grande honra poder investigá-la com o generoso apoio da Santa Casa da Misericórdia de Lisboa através do Prémio Mantero Belard.
PRÉMIOS SANTA CASA NA ÁREA DAS NEUROCIÊNCIAS
Prémio Mantero Belard
Criado em 2013
Distingue a investigação científica ou clínica no âmbito das doenças neurodegenerativas, associadas ao envelhecimento, como Parkinson e Alzheimer, que possibilite o surgimento de novas estratégias no tratamento e restabelecimento das funções neurológicas.
Valor: 200 mil euros
Prémio Melo e Castro
Criado em 2013
Promove a descoberta de soluções para a reabilitação de lesões vertebromedulares de natureza traumática e não traumática (adquiridas ou congénitas).
Valor: 200 mil euros
Prémio João Lobo Antunes
Criado em 2017
Foi concebido como homenagem ao médico, neurocirurgião e cientista. Destina-se a licenciados em Medicina, em regime de internato médico, e visa estimular a cultura científica e a investigação clínica na área das Neurociências, sem esquecer o princípio de João Lobo Antunes relativo à humanização do ato médico, “os seus pacientes e as suas histórias”.
Valor: 40 mil euros
Fonte: Visão.