Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
sexta-feira, 31 de julho de 2020
Apomorfina e Infusão Contínua de Levodopa: Valem a pena no Parkinson?
Lembro que a infusão contínua de levodopa (duodopa) e apomorfina não são disponíveis no Brasil.
quinta-feira, 30 de julho de 2020
Efeitos agudos da estimulação cerebral profunda adaptativa na doença de Parkinson
29 July 2020 - A estimulação cerebral profunda adaptativa baseada em beta (N.T.: oscilações beta) (aDBS) é eficaz na doença de Parkinson (DP), quando avaliada na fase imediata pós-implantação. No entanto, os potenciais benefícios do aDBS em pacientes com eletrodos implantados cronicamente, nos quais as alterações devido ao efeito da microlesão desapareceram, ainda precisam ser avaliados.
Métodos
Para determinar a eficácia aguda e o perfil de efeito colateral do aDBS na DP em comparação com o DBS contínuo convencional (cDBS) e sem estimulação (NoStim), anos após a implantação do DBS, 13 pacientes com DP submetidos à substituição da bateria foram pseudo-randomizados de forma cruzada, em três condições (NoStim, aDBS ou cDBS), com um intervalo de dois minutos entre elas. Os vídeos dos pacientes foram avaliados às cegas usando uma versão curta da Escala de Classificação de Doenças de Parkinson Unificada (subUPDRS) e o Teste de Inteligibilidade da Fala (SIT - Speech Intelligibility Test).
Resultados
A duração média da doença foi de 16 anos e o tempo médio desde a implantação do DBS foi de 6,9 anos. Os escores do subUPDRS (11 pacientes testados) foram significativamente menores tanto no aDBS (p menor ou igual 0,001) quanto no cDBS (p = 0,001), quando comparados ao NoStim. Os subescores de bradicinesia foram significativamente menores no aDBS (p = 0,002) e não alcançaram significância durante o cDBS (p = 0,08), quando comparado ao NoStim. Dois pacientes demonstraram tremor reemergente durante aDBS. Os escores do SIT dos pacientes que apresentaram disartria induzida por estimulação pioraram significativamente no cDBS (p = 0,009), mas não no aDBS (p = 0,407), quando comparados ao NoStim. No geral, a estimulação foi aplicada 48,8% do tempo durante aDBS.
Conclusão
O aDBS baseado em beta é eficaz em pacientes com DP com fenótipos bradicinéticos, oferece menos estímulo que o cDBS e, potencialmente, tem um perfil de efeitos colaterais da fala mais favorável. Pacientes com tremor proeminente podem exigir uma estratégia adaptativa modificada.
(…)
Os efeitos terapêuticos agudos do aDBS baseado em beta são tão grandes quanto o DBS convencional em pacientes implantados cronicamente, assim como imediatamente após a implantação do eletrodo [9]. Isso está de acordo com a evidência de que as oscilações beta permanecem presentes e informativas ao longo do tempo [71]. Os presentes achados são importantes, pois as avaliações em pacientes implantados cronicamente não são confundidas por efeitos de microlesão. Além disso, comparações foram realizadas com cDBS, utilizando parâmetros de estimulação otimizados para cDBS, com exceção dos contatos de estimulação. Descobrimos que a SID foi reduzida com aDBS, provavelmente porque a estimulação foi aplicada apenas quando necessário. No entanto, resta saber se o aDBS permanece eficaz com o uso prolongado e se os algoritmos de estimulação precisam ser ajustados em alguns pacientes com tremor. (segue…) Original em inglês, tradução Google, revisão Hugo. Fonte: Sciencedirect.
Veja também aqui: 2020-07-29 - Acute effects of Adaptive Deep Brain Stimulation in Parkinson’s disease.
Figura 1. Representação esquemática do aDBS
quarta-feira, 29 de julho de 2020
NexStride, o dispositivo que usa luz laser para ajudar os pacientes de Parkinson a andar
28 Julho, 2020 - Assista vídeo AQUI.
Estimulação cerebral em pacientes com doença de Parkinson inicial
28 de julho de 2020 - Novos dados sugerem que a estimulação cerebral profunda (ECP – dbs no inglês) do núcleo subtalâmico (NST – STN no inglês) em pacientes com doença de Parkinson inicial reduz a necessidade de uso de múltiplos medicamentos e o risco de progressão da doença, em comparação com o tratamento padrão, durante cinco anos de tratamento. Segundo os pesquisadores, é necessário um estudo maior para confirmar esses achados, que foram publicados on-line antes da edição impressa em 29 de junho no periódico Neurology.
Os eventos adversos foram semelhantes entre os pacientes submetidos a estimulação cerebral profunda + farmacoterapia e aqueles submetidos a farmacoterapia isolada. Este resultado é uma indicação preliminar da segurança em longo prazo da estimulação cerebral profunda, de acordo com os pesquisadores. Além disso, os pacientes que receberam estimulação cerebral profunda precisaram de uma dose diária equivalente de levodopa (DDEL) significativamente mais baixa e tiveram menor probabilidade de precisar de múltiplos medicamentos do que os pacientes que receberam farmacoterapia isolada.
"Apesar de podermos ficar realmente animados com esses achados, não podemos mudar nossa conduta, o que recomendamos aos pacientes, com base neste estudo", disse Dr. David Charles, médico, professor e vice-presidente de neurologia da Vanderbilt University, nos Estados Unidos. "Precisamos fazer o próximo ensaio clínico para alcançar essa classe de evidências."
Extensão de um estudo piloto
Pesquisas anteriores indicaram que o tratamento com estimulação cerebral profunda + farmacoterapia ideal fornece mais benefícios que a farmacoterapia isolada em pacientes com doença de Parkinson em estágio intermediário ou avançado. Dr. Charles e colaboradores conduziram um estudo piloto randomizado e cego para avaliar a segurança e a tolerabilidade da estimulação cerebral profunda em 30 pacientes com doença de Parkinson inicial. Os participantes elegíveis estavam no estágio II da escala de Hoehn e Yahr sem medicação, tinham entre 50 e 75 anos de idade, haviam tomado medicação por seis meses a quatro anos e não apresentavam discinesia ou outras flutuações motoras.
Os pacientes foram randomizados para grupos iguais para farmacoterapia ideal associada a estimulação cerebral profunda em núcleo subtalâmico ou farmacoterapia isolada. Os pesquisadores avaliaram os pacientes a cada seis meses por dois anos. Os resultados sugeriram que a estimulação cerebral profunda no núcleo subtalâmico foi segura e retardou a progressão do tremor de repouso nessa população.
Exceto por pesquisas que incluíram pacientes com doença de Parkinson avançada, dados sobre acompanhamentos prolongados de pacientes submetidos a estimulação cerebral profunda por doença de Parkinson são limitados. Estudos prospectivos descobriram que a estimulação cerebral profunda fornece benefícios motores em pacientes com doença de Parkinson avançada após 5 a 10 anos, mas não incluíram grupos de controle compostos de pacientes randomizados para farmacoterapia isolada. Compreender a durabilidade do efeito da estimulação cerebral profunda é particularmente importante em pacientes com doença de Parkinson inicial, porque eles podem ser expostos à estimulação por um período maior do que outros pacientes.
Estimulação cerebral profunda pode reduzir a progressão do tremor de repouso
O Dr. David e colaboradores convidaram pacientes que concluíram o estudo piloto para participar de um estudo observacional de acompanhamento. Todos os 29 pacientes que completaram o estudo piloto consentiram em participar do acompanhamento. Os pesquisadores realizaram exames ambulatoriais anuais aos três, quatro e cinco anos após o início do estudo. Esses exames foram semelhantes aos realizados no início do estudo piloto. As pontuações dos pacientes na Unified Parkinson's Disease Rating Scale (UPDRS) Part III foram obtidas por meio de avaliação cegada de vídeos. A rigidez não foi avaliada. Os pesquisadores calcularam a dose diária equivalente da levodopa dos pacientes e a energia elétrica total fornecida (EETF). Os eventos adversos foram classificados como leves, moderados ou graves.
Devido a um problema com o financiamento do estudo, os pesquisadores examinaram apenas oito pacientes no grupo terapia ideal e nove pacientes no grupo estimulação cerebral profunda no terceiro ano. A análise final incluiu 28 pacientes, porque um paciente não preencheu os critérios de inclusão após a conclusão do estudo.
No quinto ano, a média de idade dos participantes foi de 66,1 anos. Os participantes estavam em uso de medicamentos para doença de Parkinson há em média 7,2 anos. Nenhuma morte ocorreu durante o estudo. Quatro participantes que foram designados aleatoriamente para farmacoterapia ideal escolheram receber estimulação cerebral profunda de núcleo subtalâmico durante o estudo. Os pesquisadores avaliaram esses participantes com base no grupo de tratamento ao qual eles foram designados na randomização, usando uma análise por intenção de tratar que comparou estimulação cerebral profunda de núcleo subtalâmico precoce + farmacoterapia com farmacoterapia isolada.
Entre os pacientes que realizaram estimulação cerebral profunda precoce, a razão de chances (OR, sigla do inglês, odds ratio) de piores pontuações UPDRS III durante cinco anos foi de 0,42 versus o grupo farmacoterapia isolada. A diferença na pontuação média da UPDRS III entre os grupos devido à randomização foi de 3,70, o que foi uma diferença clinicamente importante, de acordo com os pesquisadores.
No grupo estimulação cerebral profunda precoce, a OR do pior tremor de repouso foi de 0,21 vs. o grupo de farmacoterapia. A diferença entre os grupos no escore médio de tremor em repouso favoreceu o grupo estimulação cerebral profunda. A exclusão do tremor de repouso das pontuações UPDRS III dos participantes eliminou diferenças entre os grupos nas chances de se ter sintomas motores piores e na magnitude da diferença na pontuação dos sintomas motores.
No início do grupo estimulação cerebral profunda, a OR de ser necessária uma maior dose diária equivalente de levodopa foi de 0,26 em comparação com o grupo farmacoterapia. A diferença entre os grupos na média de dose diária equivalente de levodopa favoreceu significativamente o grupo estimulação cerebral profunda. Além disso, no quinto ano a proporção de pacientes que necessitou de múltiplos medicamentos foi de 93% no grupo farmacoterapia e de 43% no grupo estimulação cerebral profunda.
Os pesquisadores não encontraram diferença entre os grupos na prevalência de discinesia no início do estudo. No quinto ano, a prevalência de discinesia foi de 50% no grupo farmacoterapia e de 21% no grupo estimulação cerebral profunda, no entanto, a diferença não foi estatisticamente significativa.
Os grupos do estudo tiveram perfis semelhantes de eventos adversos. Cinco eventos adversos durante o acompanhamento foram relacionados com a cirurgia ou o dispositivo de estimulação cerebral profunda. Dentre os 13 eventos adversos associados ao estudo, o mais comum foi náuseas.
O achado mais significativo do estudo foi que "a estimulação cerebral profunda implantada no início da doença de Parkinson diminuiu o risco de progressão da doença", disse o Dr. Charles. Nenhum tratamento, incluindo a estimulação cerebral profunda, comprovadamente diminui esse risco. "Esta é uma evidência de classe II. Precisamos obter evidências de classe I antes de alterar a conduta."
Dr. David e colaboradores receberam a aprovação da Food and Drug Administration (FDA) dos EUA para realizar um estudo multicêntrico de fase 3 para obter essa evidência. O novo estudo pode estender os achados sobre estimulação cerebral profunda no estágio intermediário e avançado da doença de Parkinson à fase inicial da doença, ou seja, pode mostrar que a estimulação cerebral profunda + farmacoterapia no estágio inicial da doença é segura, eficaz e superior à farmacoterapia isolada. "Mas a razão para fazer o ensaio clínico é determinar se a estimulação cerebral profunda altera ou diminui a progressão da doença", disse o Dr. David.
O efeito da discinesia é incerto
"Se um paciente desenvolve problemas que precisam de tratamento com estimulação cerebral profunda, e apenas uma pequena fração dos pacientes com doença de Parkinson evolui com essa necessidade, então o procedimento pode ser realizado", disse o Dr. Peter A. LeWitt, médico, Sastry Foundation Endowed Chair in Neurology da Wayne State University, nos EUA.
"Um fator de confusão do estudo é que a estimulação cerebral profunda fornece alívio dos sintomas das discinesias se o paciente tiver apresentado o problema após alguns anos de tratamento com levodopa", acrescentou o Dr. Peter. "Para demonstrar que o uso precoce da estimulação cerebral profunda impediu o desenvolvimento de discinesias, o desenho do estudo deveria incluir um período com os estimuladores desligados para determinar se houve prevenção no surgimento de discinesias, em vez de apenas supressão pela estimulação cerebral profunda, como qualquer paciente teria.
"Finalmente, o objetivo de reduzir a dose de levodopa ou o uso de múltiplos medicamentos não justifica submeter um paciente a um procedimento de neurocirurgia que não é isento de riscos e tem custo", continuou o Dr. Peter. "Os resultados deste estudo sem poder estatístico acrescentam à minha opinião que o uso 'prematuro' de estimulação cerebral profunda não é uma boa ideia para o tratamento da doença de Parkinson."
A Medtronic, que produz o dispositivo de estimulação cerebral profunda usado pelos pesquisadores, financiou parte do estudo. A Vanderbilt University recebe verba para programas de pesquisa e educacionais liderados pelo Dr. David. O Dr. Peter não informou relações relevantes.
Neurology. Publicado on-line em 29 de junho de 2020. Abstract
Este artigo foi publicado originalmente em Mdedge.
Fonte: Medscape. Veja também aqui: July 29, 2020 - Electrical stimulation may delay Parkinson’s disease progression.
Os eventos adversos foram semelhantes entre os pacientes submetidos a estimulação cerebral profunda + farmacoterapia e aqueles submetidos a farmacoterapia isolada. Este resultado é uma indicação preliminar da segurança em longo prazo da estimulação cerebral profunda, de acordo com os pesquisadores. Além disso, os pacientes que receberam estimulação cerebral profunda precisaram de uma dose diária equivalente de levodopa (DDEL) significativamente mais baixa e tiveram menor probabilidade de precisar de múltiplos medicamentos do que os pacientes que receberam farmacoterapia isolada.
"Apesar de podermos ficar realmente animados com esses achados, não podemos mudar nossa conduta, o que recomendamos aos pacientes, com base neste estudo", disse Dr. David Charles, médico, professor e vice-presidente de neurologia da Vanderbilt University, nos Estados Unidos. "Precisamos fazer o próximo ensaio clínico para alcançar essa classe de evidências."
Extensão de um estudo piloto
Pesquisas anteriores indicaram que o tratamento com estimulação cerebral profunda + farmacoterapia ideal fornece mais benefícios que a farmacoterapia isolada em pacientes com doença de Parkinson em estágio intermediário ou avançado. Dr. Charles e colaboradores conduziram um estudo piloto randomizado e cego para avaliar a segurança e a tolerabilidade da estimulação cerebral profunda em 30 pacientes com doença de Parkinson inicial. Os participantes elegíveis estavam no estágio II da escala de Hoehn e Yahr sem medicação, tinham entre 50 e 75 anos de idade, haviam tomado medicação por seis meses a quatro anos e não apresentavam discinesia ou outras flutuações motoras.
Os pacientes foram randomizados para grupos iguais para farmacoterapia ideal associada a estimulação cerebral profunda em núcleo subtalâmico ou farmacoterapia isolada. Os pesquisadores avaliaram os pacientes a cada seis meses por dois anos. Os resultados sugeriram que a estimulação cerebral profunda no núcleo subtalâmico foi segura e retardou a progressão do tremor de repouso nessa população.
Exceto por pesquisas que incluíram pacientes com doença de Parkinson avançada, dados sobre acompanhamentos prolongados de pacientes submetidos a estimulação cerebral profunda por doença de Parkinson são limitados. Estudos prospectivos descobriram que a estimulação cerebral profunda fornece benefícios motores em pacientes com doença de Parkinson avançada após 5 a 10 anos, mas não incluíram grupos de controle compostos de pacientes randomizados para farmacoterapia isolada. Compreender a durabilidade do efeito da estimulação cerebral profunda é particularmente importante em pacientes com doença de Parkinson inicial, porque eles podem ser expostos à estimulação por um período maior do que outros pacientes.
Estimulação cerebral profunda pode reduzir a progressão do tremor de repouso
O Dr. David e colaboradores convidaram pacientes que concluíram o estudo piloto para participar de um estudo observacional de acompanhamento. Todos os 29 pacientes que completaram o estudo piloto consentiram em participar do acompanhamento. Os pesquisadores realizaram exames ambulatoriais anuais aos três, quatro e cinco anos após o início do estudo. Esses exames foram semelhantes aos realizados no início do estudo piloto. As pontuações dos pacientes na Unified Parkinson's Disease Rating Scale (UPDRS) Part III foram obtidas por meio de avaliação cegada de vídeos. A rigidez não foi avaliada. Os pesquisadores calcularam a dose diária equivalente da levodopa dos pacientes e a energia elétrica total fornecida (EETF). Os eventos adversos foram classificados como leves, moderados ou graves.
Devido a um problema com o financiamento do estudo, os pesquisadores examinaram apenas oito pacientes no grupo terapia ideal e nove pacientes no grupo estimulação cerebral profunda no terceiro ano. A análise final incluiu 28 pacientes, porque um paciente não preencheu os critérios de inclusão após a conclusão do estudo.
No quinto ano, a média de idade dos participantes foi de 66,1 anos. Os participantes estavam em uso de medicamentos para doença de Parkinson há em média 7,2 anos. Nenhuma morte ocorreu durante o estudo. Quatro participantes que foram designados aleatoriamente para farmacoterapia ideal escolheram receber estimulação cerebral profunda de núcleo subtalâmico durante o estudo. Os pesquisadores avaliaram esses participantes com base no grupo de tratamento ao qual eles foram designados na randomização, usando uma análise por intenção de tratar que comparou estimulação cerebral profunda de núcleo subtalâmico precoce + farmacoterapia com farmacoterapia isolada.
Entre os pacientes que realizaram estimulação cerebral profunda precoce, a razão de chances (OR, sigla do inglês, odds ratio) de piores pontuações UPDRS III durante cinco anos foi de 0,42 versus o grupo farmacoterapia isolada. A diferença na pontuação média da UPDRS III entre os grupos devido à randomização foi de 3,70, o que foi uma diferença clinicamente importante, de acordo com os pesquisadores.
No grupo estimulação cerebral profunda precoce, a OR do pior tremor de repouso foi de 0,21 vs. o grupo de farmacoterapia. A diferença entre os grupos no escore médio de tremor em repouso favoreceu o grupo estimulação cerebral profunda. A exclusão do tremor de repouso das pontuações UPDRS III dos participantes eliminou diferenças entre os grupos nas chances de se ter sintomas motores piores e na magnitude da diferença na pontuação dos sintomas motores.
No início do grupo estimulação cerebral profunda, a OR de ser necessária uma maior dose diária equivalente de levodopa foi de 0,26 em comparação com o grupo farmacoterapia. A diferença entre os grupos na média de dose diária equivalente de levodopa favoreceu significativamente o grupo estimulação cerebral profunda. Além disso, no quinto ano a proporção de pacientes que necessitou de múltiplos medicamentos foi de 93% no grupo farmacoterapia e de 43% no grupo estimulação cerebral profunda.
Os pesquisadores não encontraram diferença entre os grupos na prevalência de discinesia no início do estudo. No quinto ano, a prevalência de discinesia foi de 50% no grupo farmacoterapia e de 21% no grupo estimulação cerebral profunda, no entanto, a diferença não foi estatisticamente significativa.
Os grupos do estudo tiveram perfis semelhantes de eventos adversos. Cinco eventos adversos durante o acompanhamento foram relacionados com a cirurgia ou o dispositivo de estimulação cerebral profunda. Dentre os 13 eventos adversos associados ao estudo, o mais comum foi náuseas.
O achado mais significativo do estudo foi que "a estimulação cerebral profunda implantada no início da doença de Parkinson diminuiu o risco de progressão da doença", disse o Dr. Charles. Nenhum tratamento, incluindo a estimulação cerebral profunda, comprovadamente diminui esse risco. "Esta é uma evidência de classe II. Precisamos obter evidências de classe I antes de alterar a conduta."
Dr. David e colaboradores receberam a aprovação da Food and Drug Administration (FDA) dos EUA para realizar um estudo multicêntrico de fase 3 para obter essa evidência. O novo estudo pode estender os achados sobre estimulação cerebral profunda no estágio intermediário e avançado da doença de Parkinson à fase inicial da doença, ou seja, pode mostrar que a estimulação cerebral profunda + farmacoterapia no estágio inicial da doença é segura, eficaz e superior à farmacoterapia isolada. "Mas a razão para fazer o ensaio clínico é determinar se a estimulação cerebral profunda altera ou diminui a progressão da doença", disse o Dr. David.
O efeito da discinesia é incerto
"Se um paciente desenvolve problemas que precisam de tratamento com estimulação cerebral profunda, e apenas uma pequena fração dos pacientes com doença de Parkinson evolui com essa necessidade, então o procedimento pode ser realizado", disse o Dr. Peter A. LeWitt, médico, Sastry Foundation Endowed Chair in Neurology da Wayne State University, nos EUA.
"Um fator de confusão do estudo é que a estimulação cerebral profunda fornece alívio dos sintomas das discinesias se o paciente tiver apresentado o problema após alguns anos de tratamento com levodopa", acrescentou o Dr. Peter. "Para demonstrar que o uso precoce da estimulação cerebral profunda impediu o desenvolvimento de discinesias, o desenho do estudo deveria incluir um período com os estimuladores desligados para determinar se houve prevenção no surgimento de discinesias, em vez de apenas supressão pela estimulação cerebral profunda, como qualquer paciente teria.
"Finalmente, o objetivo de reduzir a dose de levodopa ou o uso de múltiplos medicamentos não justifica submeter um paciente a um procedimento de neurocirurgia que não é isento de riscos e tem custo", continuou o Dr. Peter. "Os resultados deste estudo sem poder estatístico acrescentam à minha opinião que o uso 'prematuro' de estimulação cerebral profunda não é uma boa ideia para o tratamento da doença de Parkinson."
A Medtronic, que produz o dispositivo de estimulação cerebral profunda usado pelos pesquisadores, financiou parte do estudo. A Vanderbilt University recebe verba para programas de pesquisa e educacionais liderados pelo Dr. David. O Dr. Peter não informou relações relevantes.
Neurology. Publicado on-line em 29 de junho de 2020. Abstract
Este artigo foi publicado originalmente em Mdedge.
Fonte: Medscape. Veja também aqui: July 29, 2020 - Electrical stimulation may delay Parkinson’s disease progression.
terça-feira, 28 de julho de 2020
RYTARY VS. STALEVO
RYTARY E STALEVO SÃO A MESMA COISA?
Rytary (carbidopa e levodopa) e Stalevo (carbidopa, levodopa e entacapona) são usados para tratar a doença de Parkinson.
O Rytary também é utilizado para tratar o Parkinsonismo pós-encefalítico e o Parkinsonismo que podem ocorrer após intoxicação por monóxido de carbono ou intoxicação por manganês.
Rytary e Stalevo contêm uma combinação de um inibidor da descarboxilação de aminoácidos aromáticos e um aminoácido aromático. Stalevo também contém um inibidor da COMT.
Os efeitos colaterais de Rytary e Stalevo que são semelhantes incluem náusea, tontura, dor de cabeça, insônia, sonhos anormais, boca seca, ansiedade, prisão de ventre e vômito.
Os efeitos colaterais do Rytary, que são diferentes do Stalevo, incluem movimentos involuntários, pressão arterial baixa e tonturas ao permanecer em pé (hipotensão ortostática).
Os efeitos colaterais do Stalevo que são diferentes do Rytary incluem diarréia, sonolência, visão turva, dor de estômago ou perturbação, perda de apetite, alterações no paladar, erupção cutânea ou prurido, alterações incomuns da pele, cãibras musculares, dor nas costas e agitação .
Rytary e Stalevo podem interagir com metoclopramida e isoniazida.
O Rytary também pode interagir com inibidores da monoamina oxidase (IMAO), fenotiazinas, butirofenonas, risperidona, sais de ferro ou multivitaminas contendo sais de ferro.
O Stalevo também pode interagir com apomorfina, colestiramina, dobutamina, epinefrina, isoproterenol, metildopa, papaverina, fenitoína, probenecida, antibióticos, medicamentos para pressão arterial, antidepressivos, medicamentos para tratar distúrbios psiquiátricos, remédios para resfriado ou alergia, narcóticos, pílulas para dormir, relaxantes musculares, medicamentos para convulsões e medicamentos anti-ansiedade.
Podem ocorrer sintomas de abstinência se você parar subitamente de tomar Rytary ou Stalevo. (segue…) Original em inglês, tradução Google, revisão Hugo. Fonte: RX list.
Rytary (carbidopa e levodopa) e Stalevo (carbidopa, levodopa e entacapona) são usados para tratar a doença de Parkinson.
O Rytary também é utilizado para tratar o Parkinsonismo pós-encefalítico e o Parkinsonismo que podem ocorrer após intoxicação por monóxido de carbono ou intoxicação por manganês.
Rytary e Stalevo contêm uma combinação de um inibidor da descarboxilação de aminoácidos aromáticos e um aminoácido aromático. Stalevo também contém um inibidor da COMT.
Os efeitos colaterais de Rytary e Stalevo que são semelhantes incluem náusea, tontura, dor de cabeça, insônia, sonhos anormais, boca seca, ansiedade, prisão de ventre e vômito.
Os efeitos colaterais do Rytary, que são diferentes do Stalevo, incluem movimentos involuntários, pressão arterial baixa e tonturas ao permanecer em pé (hipotensão ortostática).
Os efeitos colaterais do Stalevo que são diferentes do Rytary incluem diarréia, sonolência, visão turva, dor de estômago ou perturbação, perda de apetite, alterações no paladar, erupção cutânea ou prurido, alterações incomuns da pele, cãibras musculares, dor nas costas e agitação .
Rytary e Stalevo podem interagir com metoclopramida e isoniazida.
O Rytary também pode interagir com inibidores da monoamina oxidase (IMAO), fenotiazinas, butirofenonas, risperidona, sais de ferro ou multivitaminas contendo sais de ferro.
O Stalevo também pode interagir com apomorfina, colestiramina, dobutamina, epinefrina, isoproterenol, metildopa, papaverina, fenitoína, probenecida, antibióticos, medicamentos para pressão arterial, antidepressivos, medicamentos para tratar distúrbios psiquiátricos, remédios para resfriado ou alergia, narcóticos, pílulas para dormir, relaxantes musculares, medicamentos para convulsões e medicamentos anti-ansiedade.
Podem ocorrer sintomas de abstinência se você parar subitamente de tomar Rytary ou Stalevo. (segue…) Original em inglês, tradução Google, revisão Hugo. Fonte: RX list.
Obs.: Rytary não está disponível no Brasil.
Novo dispositivo desenvolvido na UW pode ajudar a reconhecer sinais precoces de Parkinson ou Alzheimer
Jul. 27, 2020 - MADISON, Wisconsin (WMTV) - Pesquisadores da UW ajudaram a desenvolver um novo dispositivo capaz de diagnosticar doenças que, de outra forma, poderiam passar despercebidas.
"Acontece que a maneira como movemos a mão e a maneira como usamos a mão para interagir com objetos pode nos dizer muito sobre a nossa condição de saúde", disse o Dr. Yin Li, professor associado do Departamento de Bioestatística e Informática Médica da Universidade de Wisconsin-Madison. "Pessoalmente, me sinto muito empolgado com isso porque é a primeira tecnologia desse tipo".
O dispositivo é chamado Fingertrak. O dispositivo fica no pulso e pode mapear uma mão em movimento usando quatro pequenas câmeras.
“Portanto, essas câmeras são do tamanho de uma ervilha e são câmeras térmicas que capturam imagens dos contornos da mão e desenvolvemos esse modelo que une essas imagens”, disse o Dr. Li.
Li espera que o dispositivo possa avisar os médicos sobre os primeiros sinais da doença de Parkinson ou Alzheimer.
"Certas doenças terão um sinal precoce de degradação das habilidades motoras", disse ele. “Espero no futuro que este dispositivo possa ser algo como um rastreador de fitness, mas para pessoas idosas. Em vez de rastrear suas etapas, estamos realmente tentando monitorar como eles usam o movimento das mãos e detectar quaisquer indicadores de doenças "
Além de identificar possíveis problemas de saúde, o Fingertrak também pode traduzir a linguagem de sinais.
“A idéia é usar este dispositivo para traduzir automaticamente a linguagem de sinais. Ao rastrear o movimento dos dedos e das mãos, podemos interpretar esses gestos no idioma inglês. Então talvez usando um microfone para realmente converter isso em áudio "
Os pesquisadores da UW ajudaram a desenvolver um novo dispositivo capaz de diagnosticar doenças que, de outra forma, não seriam detectadas.
"Acontece que a maneira como movemos a mão e a maneira como usamos a mão para interagir com objetos pode nos dizer muito sobre a nossa condição de saúde", disse o Dr. Yin Li, professor associado do Departamento de Bioestatística e Informática Médica da Universidade de Wisconsin-Madison. "Pessoalmente, me sinto muito empolgado com isso porque é a primeira tecnologia desse tipo".
O dispositivo é chamado Fingertrak. O dispositivo fica no pulso e pode mapear uma mão em movimento usando quatro pequenas câmeras.
“Portanto, essas câmeras são do tamanho de uma ervilha e são câmeras térmicas que capturam imagens dos contornos da mão e desenvolvemos esse modelo que une essas imagens”, disse o Dr. Li.
Li espera que o dispositivo possa avisar os médicos sobre os primeiros sinais da doença de Parkinson ou Alzheimer.
"Certas doenças terão um sinal precoce de degradação das habilidades motoras", disse ele. “Espero no futuro que este dispositivo possa ser algo como um rastreador de fitness, mas para pessoas idosas. Em vez de rastrear suas etapas, estamos realmente tentando monitorar como eles usam o movimento das mãos e detectar quaisquer indicadores de doenças "
Além de identificar possíveis problemas de saúde, o Fingertrak também pode traduzir a linguagem de sinais.
“A idéia é usar este dispositivo para traduzir automaticamente a linguagem de sinais. Ao rastrear o movimento dos dedos e das mãos, podemos interpretar esses gestos no idioma inglês. Então talvez usando um microfone para realmente converter isso em áudio "
A UW desenvolveu essa tecnologia junto com pesquisadores da Universidade de Cornell. Original em inglês, tradução Google, revisão Hugo. Fonte: NBC.
"Acontece que a maneira como movemos a mão e a maneira como usamos a mão para interagir com objetos pode nos dizer muito sobre a nossa condição de saúde", disse o Dr. Yin Li, professor associado do Departamento de Bioestatística e Informática Médica da Universidade de Wisconsin-Madison. "Pessoalmente, me sinto muito empolgado com isso porque é a primeira tecnologia desse tipo".
O dispositivo é chamado Fingertrak. O dispositivo fica no pulso e pode mapear uma mão em movimento usando quatro pequenas câmeras.
“Portanto, essas câmeras são do tamanho de uma ervilha e são câmeras térmicas que capturam imagens dos contornos da mão e desenvolvemos esse modelo que une essas imagens”, disse o Dr. Li.
Li espera que o dispositivo possa avisar os médicos sobre os primeiros sinais da doença de Parkinson ou Alzheimer.
"Certas doenças terão um sinal precoce de degradação das habilidades motoras", disse ele. “Espero no futuro que este dispositivo possa ser algo como um rastreador de fitness, mas para pessoas idosas. Em vez de rastrear suas etapas, estamos realmente tentando monitorar como eles usam o movimento das mãos e detectar quaisquer indicadores de doenças "
Além de identificar possíveis problemas de saúde, o Fingertrak também pode traduzir a linguagem de sinais.
“A idéia é usar este dispositivo para traduzir automaticamente a linguagem de sinais. Ao rastrear o movimento dos dedos e das mãos, podemos interpretar esses gestos no idioma inglês. Então talvez usando um microfone para realmente converter isso em áudio "
Os pesquisadores da UW ajudaram a desenvolver um novo dispositivo capaz de diagnosticar doenças que, de outra forma, não seriam detectadas.
"Acontece que a maneira como movemos a mão e a maneira como usamos a mão para interagir com objetos pode nos dizer muito sobre a nossa condição de saúde", disse o Dr. Yin Li, professor associado do Departamento de Bioestatística e Informática Médica da Universidade de Wisconsin-Madison. "Pessoalmente, me sinto muito empolgado com isso porque é a primeira tecnologia desse tipo".
O dispositivo é chamado Fingertrak. O dispositivo fica no pulso e pode mapear uma mão em movimento usando quatro pequenas câmeras.
“Portanto, essas câmeras são do tamanho de uma ervilha e são câmeras térmicas que capturam imagens dos contornos da mão e desenvolvemos esse modelo que une essas imagens”, disse o Dr. Li.
Li espera que o dispositivo possa avisar os médicos sobre os primeiros sinais da doença de Parkinson ou Alzheimer.
"Certas doenças terão um sinal precoce de degradação das habilidades motoras", disse ele. “Espero no futuro que este dispositivo possa ser algo como um rastreador de fitness, mas para pessoas idosas. Em vez de rastrear suas etapas, estamos realmente tentando monitorar como eles usam o movimento das mãos e detectar quaisquer indicadores de doenças "
Além de identificar possíveis problemas de saúde, o Fingertrak também pode traduzir a linguagem de sinais.
“A idéia é usar este dispositivo para traduzir automaticamente a linguagem de sinais. Ao rastrear o movimento dos dedos e das mãos, podemos interpretar esses gestos no idioma inglês. Então talvez usando um microfone para realmente converter isso em áudio "
A UW desenvolveu essa tecnologia junto com pesquisadores da Universidade de Cornell. Original em inglês, tradução Google, revisão Hugo. Fonte: NBC.
segunda-feira, 27 de julho de 2020
Efeitos não motores da estimulação subtalâmica na doença de Parkinson
July 27, 2020 - A estimulação cerebral profunda do núcleo subtalâmico (STN-DBS) é uma modalidade terapêutica estabelecida para a doença de Parkinson (DP), com eficácia conhecida no tratamento de sintomas motores. Seus efeitos sobre os sintomas não motores (SNM) são menos bem documentados, principalmente a longo prazo. Este é um relatório de 36 meses de um estudo multicêntrico internacional em andamento, prospectivo, observacional e controlado, comparando os efeitos do STN-DBS bilateral com o tratamento médico padrão (MED) nos SNM na DP.
Diferenças significativas entre os grupos foram encontradas em vários domínios não motores em favor do STN-DBS. A pontuação total média da escala de sintomas não motores (SNM) mudou de 54,2 na linha de base para 38,6 aos 36 meses com STN-DBS e de 46,0 para 62,8 com MED. O Índice de Resumo do Questionário de Doença de Parkinson de 8 itens mudou de maneira semelhante. No mesmo intervalo, a dose diária média equivalente a levodopa (LEDD) mudou de 1011,3 mg para 703,9 mg com STN-DBS e de 913,0 para 981,2 com MED.
(...)
CONCLUSÕES
Este estudo fornece evidências de Classe IIb para efeitos benéficos do STN-DBS nos SNM no seguimento de 36 meses, o que também se correlacionou com a melhoria da qualidade de vida. Isso destaca a importância dos SNM para as avaliações de resultados do DBS. Original em inglês, tradução Google, revisão Hugo. Fonte: Practiceupdate.
Diferenças significativas entre os grupos foram encontradas em vários domínios não motores em favor do STN-DBS. A pontuação total média da escala de sintomas não motores (SNM) mudou de 54,2 na linha de base para 38,6 aos 36 meses com STN-DBS e de 46,0 para 62,8 com MED. O Índice de Resumo do Questionário de Doença de Parkinson de 8 itens mudou de maneira semelhante. No mesmo intervalo, a dose diária média equivalente a levodopa (LEDD) mudou de 1011,3 mg para 703,9 mg com STN-DBS e de 913,0 para 981,2 com MED.
(...)
CONCLUSÕES
Este estudo fornece evidências de Classe IIb para efeitos benéficos do STN-DBS nos SNM no seguimento de 36 meses, o que também se correlacionou com a melhoria da qualidade de vida. Isso destaca a importância dos SNM para as avaliações de resultados do DBS. Original em inglês, tradução Google, revisão Hugo. Fonte: Practiceupdate.
domingo, 26 de julho de 2020
Nova terapia promove qualidade de vida a pacientes com Parkinson
25/07/2020 - Pesquisadores do Instituto de Física de São Carlos (IFSC) da USP desenvolveram uma nova técnica para tratamento de pacientes com Parkinson. O novo protocolo, que combina laser e pressão negativa, permitiu trazer de volta mais qualidade de vida aos Parkinsonianos, amenizando as dores musculares e o desconforto causado pelos tremores provocados pela doença neurológica.
Um dos pesquisadores envolvidos no projeto é o pós-graduando Antônio Aquino, orientando do professor Vanderlei Bagnato, do IFSC. A aplicação é feita por meio do Vacum Laser, um aparelho desenvolvido há três anos pelo Grupo de Óptica, do IFSC, e que até então era utilizado, principalmente, para procedimentos estéticos.
Mais recentemente, o Vacum Laser foi testado experimentalmente pelos pesquisadores para reabilitação física, explica Aquino ao Jornal da USP. O aparelho combina em uma única plataforma o vácuo (sucção) por ventosas que provocam pressão negativa no local em que está sendo aplicado e o laser de forma concomitante centralizado na ventosa.
A doença de Parkinson é degenerativa e progressiva, e atualmente não existe cura. Os cuidados médicos têm sido na linha paliativa dos sintomas que surgem no decorrer do tempo: tremores involuntários, lentidão dos movimentos, passos arrastados, rigidez e atrofia muscular. No dia a dia, aos poucos, as pessoas vão deixando de ter autonomia. Sentem muitas dores e deixam de realizar movimentos básicos como caminhar e levantar de uma cadeira, além de dificuldades em falar e ingerir alimentos.
Segundo o pesquisador, que é também coordenador da Unidade de Terapia Fotodinâmica do IFSC, não se trata da cura para a doença, mas um tratamento complementar que trouxe conforto e bem-estar aos pacientes.
Para chegar aos resultados, os pesquisadores acompanharam três grupos de Parkinsonianos. O primeiro recebeu aplicações somente de laser; o segundo, aplicações de pressão negativa com ventosa; e o terceiro, as duas terapias associadas. Os pacientes do terceiro grupo obtiveram melhores resultados em seu estado de saúde.
As pessoas que foram tratadas com as aplicações combinando as duas terapias (laser e pressão negativa) tiveram redução acentuada das dores provocadas pele rigidez muscular e diminuição dos tremores involuntários.
"Após algumas sessões feitas por um profissional de fisioterapia, muitos deles resgataram a autonomia e voltaram a realizar atividades cotidianas e a se alimentar sem dificuldade", relata o pesquisador ao Jornal da USP.
Em setembro, os pesquisadores começarão a fazer novas fases de testes com um número maior de pessoas, mas o protocolo já está liberado para uso.
O "laser é capaz de promover tanto a analgesia quanto ação anti-inflamatória, beneficiando o paciente que já está sob ação da pressão negativa, o que proporciona relaxamento por meio da sucção do músculo, de modo a realizar uma massagem sem que seja necessário pressionar a musculatura que já está em contínuo estresse", explica o pesquisador ao Jornal da USP.
Aquino lembra que o tratamento deve ser associativo, ou seja, o paciente deve continuar com o acompanhamento convencional com o neurologista, a especialidade médica indicada para fazer o diagnóstico, e traçar uma conduta de tratamento para a doença.
O novo protocolo de tratamento foi desenvolvido por pesquisadores do IFSC em parceria com o Centro Universitário Central Paulista (Unicep) e a Univesidade Martin Luther-Halle (Alemanha). Artigo sobre o tema saiu publicado na revista Journal of Alzheimers Disease & Parkinsonism Can the Associated Use of Negative Pressure and Laser Therapy Be A New and Efficient Treatment for Parkinson's Pain? A Comparative Study. Fonte: Uol.
Um dos pesquisadores envolvidos no projeto é o pós-graduando Antônio Aquino, orientando do professor Vanderlei Bagnato, do IFSC. A aplicação é feita por meio do Vacum Laser, um aparelho desenvolvido há três anos pelo Grupo de Óptica, do IFSC, e que até então era utilizado, principalmente, para procedimentos estéticos.
Mais recentemente, o Vacum Laser foi testado experimentalmente pelos pesquisadores para reabilitação física, explica Aquino ao Jornal da USP. O aparelho combina em uma única plataforma o vácuo (sucção) por ventosas que provocam pressão negativa no local em que está sendo aplicado e o laser de forma concomitante centralizado na ventosa.
A doença de Parkinson é degenerativa e progressiva, e atualmente não existe cura. Os cuidados médicos têm sido na linha paliativa dos sintomas que surgem no decorrer do tempo: tremores involuntários, lentidão dos movimentos, passos arrastados, rigidez e atrofia muscular. No dia a dia, aos poucos, as pessoas vão deixando de ter autonomia. Sentem muitas dores e deixam de realizar movimentos básicos como caminhar e levantar de uma cadeira, além de dificuldades em falar e ingerir alimentos.
Segundo o pesquisador, que é também coordenador da Unidade de Terapia Fotodinâmica do IFSC, não se trata da cura para a doença, mas um tratamento complementar que trouxe conforto e bem-estar aos pacientes.
Para chegar aos resultados, os pesquisadores acompanharam três grupos de Parkinsonianos. O primeiro recebeu aplicações somente de laser; o segundo, aplicações de pressão negativa com ventosa; e o terceiro, as duas terapias associadas. Os pacientes do terceiro grupo obtiveram melhores resultados em seu estado de saúde.
As pessoas que foram tratadas com as aplicações combinando as duas terapias (laser e pressão negativa) tiveram redução acentuada das dores provocadas pele rigidez muscular e diminuição dos tremores involuntários.
"Após algumas sessões feitas por um profissional de fisioterapia, muitos deles resgataram a autonomia e voltaram a realizar atividades cotidianas e a se alimentar sem dificuldade", relata o pesquisador ao Jornal da USP.
Em setembro, os pesquisadores começarão a fazer novas fases de testes com um número maior de pessoas, mas o protocolo já está liberado para uso.
O "laser é capaz de promover tanto a analgesia quanto ação anti-inflamatória, beneficiando o paciente que já está sob ação da pressão negativa, o que proporciona relaxamento por meio da sucção do músculo, de modo a realizar uma massagem sem que seja necessário pressionar a musculatura que já está em contínuo estresse", explica o pesquisador ao Jornal da USP.
Aquino lembra que o tratamento deve ser associativo, ou seja, o paciente deve continuar com o acompanhamento convencional com o neurologista, a especialidade médica indicada para fazer o diagnóstico, e traçar uma conduta de tratamento para a doença.
O novo protocolo de tratamento foi desenvolvido por pesquisadores do IFSC em parceria com o Centro Universitário Central Paulista (Unicep) e a Univesidade Martin Luther-Halle (Alemanha). Artigo sobre o tema saiu publicado na revista Journal of Alzheimers Disease & Parkinsonism Can the Associated Use of Negative Pressure and Laser Therapy Be A New and Efficient Treatment for Parkinson's Pain? A Comparative Study. Fonte: Uol.
sábado, 25 de julho de 2020
Elon Musk, meio democrata, meio republicano é, no mínimo, polêmico
Elon Musk, de sofredor de bullying na adolescência até ser a 8a fortuna do mundo, passando por ser usuário de Zolpidem, ter um filho chamado X AE A-XII, cloroquinista e negacionista, o cara é “meio" maluco, me passando a idéia de que está permanentemente sob o efeito de drogas de comportamento.
Num particular torço por ele. Numa recente postagem no meu blog sobre a doença de parkinson, sob o título “Elon Musk alega que uma misteriosa invenção cerebral pode curar a depressão”, há referência à Neuralink, empresa de Musk direcionada à inteligência artificial, a que ele considera "a ameaça mais séria à existência da raça humana", promete implante de circuitos integrados (chips) capazes de contornar o parkinson. Para isto está recrutando engenheiros via twitter.
Bem que implantes de dbs, como o meu, além de serem interativos, pudessem aumentar a capacidade intelectual, pelo menos enquanto não chegam à cura do parkinson.
Num particular torço por ele. Numa recente postagem no meu blog sobre a doença de parkinson, sob o título “Elon Musk alega que uma misteriosa invenção cerebral pode curar a depressão”, há referência à Neuralink, empresa de Musk direcionada à inteligência artificial, a que ele considera "a ameaça mais séria à existência da raça humana", promete implante de circuitos integrados (chips) capazes de contornar o parkinson. Para isto está recrutando engenheiros via twitter.
Bem que implantes de dbs, como o meu, além de serem interativos, pudessem aumentar a capacidade intelectual, pelo menos enquanto não chegam à cura do parkinson.
Eficácia e segurança de antipsicóticos atípicos para psicose na doença de Parkinson: uma revisão sistemática e uma meta-análise de rede bayesiana
Doença de Parkinson pode se desenvolver antes mesmo do nascimento, revela estudo
De acordo com uma nova pesquisa da Cedars-Sinai, existe (N.T.: deverá um dia existir) um medicamento específico que pode ajudar a corrigir esses processos da doença.
De acordo com uma nova pesquisa da Cedars-Sinai, existe um medicamento específico que pode ajudar a corrigir esses processos da doença.
O Parkinson ocorre quando os neurônios cerebrais que produzem dopamina, uma substância que ajuda a coordenar o movimento muscular, ficam comprometidos ou morrem.
Os sintomas, que pioram com o tempo, incluem lentidão de movimentos, músculos rígidos, tremores e perda de equilíbrio. Na maioria dos casos, a causa exata da falha do neurônio não é clara e não há cura conhecida.
"O Parkinson de início jovem é especialmente comovente porque atinge as pessoas no auge da vida", disse Michele Tagliati, MD, diretor do Programa de Distúrbios do Movimento, vice-presidente e professor do Departamento de Neurologia da Cedars-Sinai.
"Esta nova e empolgante pesquisa fornece esperança de que um dia possamos detectar e tomar medidas precoces para prevenir esta doença em indivíduos em risco", compartilhou Tagliati, co-autor do estudo.
Para realizar o estudo, a equipe de pesquisa gerou células-tronco especiais, conhecidas como células-tronco pluripotentes induzidas (iPSCs), a partir de células de pacientes com doença de Parkinson jovem. Esse processo envolve levar as células sanguíneas adultas "de volta no tempo" a um estado embrionário primitivo.
"Nossa técnica nos deu uma janela no tempo para ver como os neurônios da dopamina poderiam funcionar desde o início da vida de um paciente", disse Clive Svendsen, PhD, diretor do Instituto de Medicina Regenerativa do Board of Governors Regenerative Medicine Institute e professor de Ciências Biomédicas e Medicina em Cedars-Sinai. Ele foi o autor sênior do estudo.
Os pesquisadores detectaram duas anormalidades importantes nos neurônios da dopamina no disco. Um deles foi o acúmulo de uma proteína chamada alfa-sinucleína, que ocorre na maioria das formas da doença de Parkinson.
A outra anormalidade foram os lisossomos com defeito, estruturas celulares que agem como 'latas de lixo' para a célula se decompor e dispor de proteínas. Esse mau funcionamento pode causar acúmulo de alfa-sinucleína.
"Esta pesquisa é um excelente exemplo de como médicos e pesquisadores de diferentes disciplinas unem forças para produzir ciência translacional com potencial para ajudar pacientes", disse Shlomo Melmed, MB, ChB, vice-presidente executivo de Assuntos Acadêmicos e reitor da Faculdade de Medicina da Cedars-Sinai.
Shlomo acrescentou: "Este importante trabalho é possível graças à dupla liderança de Cedars-Sinai, tanto como uma instituição acadêmica distinta quanto como um excelente hospital". Original em inglês, tradução Google, revisão Hugo. Fonte: Indiatimes.
quinta-feira, 23 de julho de 2020
Por que você se cansa mesmo se dorme o suficiente?
2020-07-23 - Não basta dormir por muito tempo. É precisamente o sono profundo que é necessário para recuperar e obter importantes benefícios à saúde. Com o tempo, a quantidade de sono pode parecer adequada, mas os benefícios de recreação, recuperação e saúde podem não se materializar, porque apenas qualidade e sono profundo trarão os benefícios de saúde necessários. Uma má qualidade do sono pode causar os mesmos problemas de saúde que a privação do sono.
- Costuma-se pensar que a fadiga não pode ser causada por falta de sono, porque as pessoas dormem rapidamente e dormem muito. Normalmente, adormecer antes de a cabeça bater em um travesseiro indica um déficit significativo de sono, diz o médico do sono Henri Tuomilehto.
O sono sempre consiste nas seguintes etapas na mesma ordem, que formam o ciclo do sono. A duração do ciclo do sono é de cerca de uma hora e meia. O ciclo do sono termina com um sono REM ou piscante, durante o qual a maioria dos sonhos é vista. É precedido por estágios mais leves do sono e um período de sono profundo que dura cerca de meia hora.
O sono profundo é mais importante
Todos os estágios do sono são importantes, mas, de acordo com o conhecimento atual, o sono profundo é considerado a coisa mais importante. O sono de boa qualidade, essencial para o bem-estar, exige que você esteja em uma fase de sono profundo pelo menos algumas vezes após adormecer. Dormir profundamente é garantido por ter uma proporção maior nos primeiros ciclos do sono do que nos posteriores. O sono profundo deve ser 20% do total do sono.
Se o ciclo do sono for interrompido por algum distúrbio, o ciclo começará novamente desde o início. A fase necessária do sono profundo pode, portanto, ser perdida. Isso geralmente acontece quando distúrbios do sono, como apneia do sono ou pernas inquietas, interrompem o ciclo do sono dezenas de vezes por hora.
Pílulas para dormir tradicionais, especialmente derivados da benzodiazepina, alteram a estrutura do sono e reduzem a proporção de sono profundo. Se você não atingir o estágio de sono profundo durante o sono, o sono não será atualizado adequadamente e você poderá sentir-se sonolento ou cansado ao acordar.
Costuma-se pensar que a fadiga não pode ser causada por falta de sono, devido ao adormecimento rápido e ao sono prolongado. Geralmente, adormecer antes de sua cabeça bater em um travesseiro é um sinal de um déficit significativo de sono.
A importância do sono profundo tem sido objeto de pesquisas cada vez maiores nos últimos anos. O cérebro se limpa removendo o resíduo metabólico prejudicial que se acumulou durante o período de retardo.
O sistema glifático, ou sistema de lavagem cerebral, funciona apenas no sono profundo, caso contrário, sua função é quase inexistente. No sono profundo, o líquido cefalorraquidiano que circunda o cérebro é capaz de liberar o tecido cerebral. É sobre gerenciamento de resíduos cerebrais.
Pode até haver um risco de doenças degenerativas do cérebro
O estudo sugeriu que muito pouco sono profundo - e o sistema glopopático resultante que funciona mal - são um fator de risco para doenças degenerativas do cérebro, como distúrbios da memória e doença de Parkinson.
Estudos demonstraram que a posição de dormir também é importante para o enxágue. Ele deve ficar deitado por um longo tempo para que o fluxo de limpeza funcione conforme o planejado. A descarga não é possível mesmo durante uma soneca longa, sentado em uma poltrona.
Acredita-se que o sistema de lavagem cerebral que ocorre no sono profundo esteja fortemente ligado à sensação de ser revigorado depois de acordar. Original em inglês, tradução Google, revisão Hugo. Fonte: Le Portale.
- Costuma-se pensar que a fadiga não pode ser causada por falta de sono, porque as pessoas dormem rapidamente e dormem muito. Normalmente, adormecer antes de a cabeça bater em um travesseiro indica um déficit significativo de sono, diz o médico do sono Henri Tuomilehto.
O sono sempre consiste nas seguintes etapas na mesma ordem, que formam o ciclo do sono. A duração do ciclo do sono é de cerca de uma hora e meia. O ciclo do sono termina com um sono REM ou piscante, durante o qual a maioria dos sonhos é vista. É precedido por estágios mais leves do sono e um período de sono profundo que dura cerca de meia hora.
O sono profundo é mais importante
Todos os estágios do sono são importantes, mas, de acordo com o conhecimento atual, o sono profundo é considerado a coisa mais importante. O sono de boa qualidade, essencial para o bem-estar, exige que você esteja em uma fase de sono profundo pelo menos algumas vezes após adormecer. Dormir profundamente é garantido por ter uma proporção maior nos primeiros ciclos do sono do que nos posteriores. O sono profundo deve ser 20% do total do sono.
Se o ciclo do sono for interrompido por algum distúrbio, o ciclo começará novamente desde o início. A fase necessária do sono profundo pode, portanto, ser perdida. Isso geralmente acontece quando distúrbios do sono, como apneia do sono ou pernas inquietas, interrompem o ciclo do sono dezenas de vezes por hora.
Pílulas para dormir tradicionais, especialmente derivados da benzodiazepina, alteram a estrutura do sono e reduzem a proporção de sono profundo. Se você não atingir o estágio de sono profundo durante o sono, o sono não será atualizado adequadamente e você poderá sentir-se sonolento ou cansado ao acordar.
Costuma-se pensar que a fadiga não pode ser causada por falta de sono, devido ao adormecimento rápido e ao sono prolongado. Geralmente, adormecer antes de sua cabeça bater em um travesseiro é um sinal de um déficit significativo de sono.
A importância do sono profundo tem sido objeto de pesquisas cada vez maiores nos últimos anos. O cérebro se limpa removendo o resíduo metabólico prejudicial que se acumulou durante o período de retardo.
O sistema glifático, ou sistema de lavagem cerebral, funciona apenas no sono profundo, caso contrário, sua função é quase inexistente. No sono profundo, o líquido cefalorraquidiano que circunda o cérebro é capaz de liberar o tecido cerebral. É sobre gerenciamento de resíduos cerebrais.
Pode até haver um risco de doenças degenerativas do cérebro
O estudo sugeriu que muito pouco sono profundo - e o sistema glopopático resultante que funciona mal - são um fator de risco para doenças degenerativas do cérebro, como distúrbios da memória e doença de Parkinson.
Estudos demonstraram que a posição de dormir também é importante para o enxágue. Ele deve ficar deitado por um longo tempo para que o fluxo de limpeza funcione conforme o planejado. A descarga não é possível mesmo durante uma soneca longa, sentado em uma poltrona.
Acredita-se que o sistema de lavagem cerebral que ocorre no sono profundo esteja fortemente ligado à sensação de ser revigorado depois de acordar. Original em inglês, tradução Google, revisão Hugo. Fonte: Le Portale.
A inflamação periférica exacerba a toxicidade e a neuropatologia da α-sinucleína nos modelos de Parkinson
22 July 2020 - Peripheral inflammation exacerbates α‐synuclein toxicity and neuropathology in Parkinson's models.
... Conclusões
O bom gerenciamento da inflamação periférica e central pode oferecer uma abordagem terapêutica promissora para prevenir ou retardar alguns aspectos comportamentais nas α-sinucleinopatias....
... Conclusões
O bom gerenciamento da inflamação periférica e central pode oferecer uma abordagem terapêutica promissora para prevenir ou retardar alguns aspectos comportamentais nas α-sinucleinopatias....
terça-feira, 21 de julho de 2020
Hospital implanta a primeira estimulação cerebral profunda com a tecnologia BrainSense para a doença de Parkinson na Califórnia
Jul 20, 2020 - O Hospital Presbiteriano Hoag Memorial tornou-se recentemente o primeiro hospital na Califórnia a implantar o sistema de Estimulação Cerebral Profunda (DBS) Percept ™ PC da Food and Drug Administration (FDA) em paciente da doença de Parkinson. Esse sistema DBS detecta sinais cerebrais específicos do paciente e fornece feedback instantâneo para otimizar a terapia em tempo real para pacientes com distúrbios do movimento.
Christopher Duma, MD, FACS, diretor médico do Programa de Tumor Cerebral do Hoag's Pickup Family Neurosciences Institute, implantou o neuroestimulador Percept PC com tecnologia BrainSense ™ da Medtronic no cérebro de um paciente em 13 de julho de 2020. Esta mais nova evolução da tecnologia permite que os médicos registrem continuamente os sinais cerebrais dos pacientes e os correlacionem com as experiências registradas pelos pacientes, como início e flutuação dos sintomas, ingestão de medicamentos e efeitos colaterais. Isso fornece um gerenciamento de neuroestimulação baseado em dados muito mais personalizado para pacientes com distúrbios neurológicos, como a doença de Parkinson, tremor essencial e até epilepsia.
Logo após o DBS ter sido aprovado pelo FDA em 1997, o Programa de Distúrbios do Movimento do Pickup Family Neurosciences Institute se tornou um dos primeiros no país a adotar essa terapia avançada para a doença de Parkinson, que usa um pequeno dispositivo semelhante a marca-passo que envia sinais elétricos para uma área alvo no cérebro. Desde então, o Dr. Duma implantou o DBS em mais de 800 pacientes, tornando o Programa de Distúrbios do Movimento do Instituto um líder no campo da terapia da doença de Parkinson. A abordagem inovadora do programa, combinada com a experiência de longa data do Dr. Duma com alguns dos maiores volumes anuais no sul da Califórnia, coloca o Programa de Distúrbios do Movimento do Instituto na vanguarda da medicina de ponta.
"O Percept BrainSense é um divisor de águas para a neuromodulação. Agora, podemos adaptar a terapia às necessidades de cada paciente com base no feedback direto da atividade cerebral", disse Duma. "Este é outro ótimo exemplo do compromisso da Hoag em liderar os avanços no atendimento ao paciente".
Além de oferecer tratamento cirúrgico minimamente invasivo para a doença de Parkinson, o Programa de Distúrbios do Movimento é especializado em avaliação de pacientes, terapia médica avançada, ensaios clínicos e grupos de apoio comunitário em Orange County. A equipe multidisciplinar de especialistas em distúrbios do movimento adota uma abordagem abrangente do atendimento, reunindo-se regularmente para discutir as melhores opções de tratamento disponíveis para cada paciente. Como declara a missão do Instituto de Neurociências da Família Pickup: Cuidado compassivo, excelência clínica e inteligência criativa.
"Estamos entusiasmados por ser um dos primeiros a usar esse sistema inovador de DBS para ajudar a tratar pacientes com doença de Parkinson", disse Sandeep Thakkar, D.O., neurologista de distúrbios do movimento. "Esta nova terapia personalizada é o resultado de uma colaboração de pesquisa entre o nosso programa de distúrbios do movimento e a Medtronic para trazer insights práticos e clínicos ao desenvolvimento de produtos. O Percept BrainSense transformou o padrão de atendimento de pacientes com doença de Parkinson, melhorando consideravelmente sua qualidade de vida. Nossa capacidade de monitorar as atividades cerebrais do paciente em tempo real pode reduzir o número de visitas à clínica - especialmente bem-vindas durante esta pandemia ".
SOBRE O INSTITUTO DE NEUROCIÊNCIAS DA FAMÍLIA
Cuidado compassivo, excelência clínica e inteligência criativa.
Oferecendo uma abordagem integrada e personalizada, usando diretrizes de boas práticas, a tecnologia mais avançada e a integração de especialistas médicos nas instalações mais adequadas, o Instituto de Neurociências Pickup da Família (PFNI) da Hoag oferece atendimento de classe mundial para pacientes com condições específicas do cérebro coluna vertebral, como acidente vascular cerebral, aneurismas e malformações vasculares, tumores cerebrais, epilepsia, distúrbios do movimento, distúrbios da memória e cognitivos, dor, cirurgia minimamente invasiva da coluna, esclerose múltipla, remédios para dependência e distúrbios do sono, bem como a interface mente-corpo de saúde. Muitos dos programas PFNI da Hoag receberam elogios, incluindo o programa de AVC, que foi o de Orange County e o segundo da Califórnia a ser nomeado como Centro Compreensivo de AVC Certificado pela DNV GL Healthcare. Foi agraciado com o prêmio Get With The Guidelines Stroke Gold Plus Performance Achievement da American Stroke Association pelo cuidado com o AVC. E como um dos primeiros centros nos EUA a oferecer o mais avançado sistema de tratamento radiocirúrgico disponível, o Leksell Gamma Knife® Perfexion ™, o programa de tumor cerebral PFNI é o maior em Orange County e também está entre os principais programas de volume no oeste dos Estados Unidos. Unidos. Hoag foi reconhecido como um Centro de Epilepsia Abrangente Nível 4 designado pela Associação Nacional de Centros de Epilepsia. O programa de memória e distúrbios cognitivos do PFNI é reconhecido nacionalmente.
SOBRE O HOAG MEMORIAL HOSPITAL PRESBYTERIAN
A Hoag é uma rede regional de assistência médica sem fins lucrativos em Orange County, Califórnia, que trata mais de 30.000 pacientes internados e 480.000 ambulatoriais anualmente. Hoag consiste em dois hospitais de tratamento intensivo - o Hoag Hospital Newport Beach, inaugurado em 1952, e o Hoag Hospital Irvine, inaugurado em 2010 - além de nove centros de saúde e 13 centros de atendimento de urgência. Hoag investiu US $ 261 milhões em programas e serviços para apoiar a comunidade carente nos últimos cinco anos, incluindo áreas como saúde mental, falta de moradia, transporte para idosos, educação e apoio a mães solteiras. Hoag é um hospital Magnet® designado pelo American Nurses Credentialing Center (ANCC). A Hoag oferece uma combinação abrangente de serviços de saúde que inclui cinco institutos que prestam serviços especializados nas seguintes áreas: câncer, coração e vascular, neurociências, saúde da mulher e ortopedia através da afiliada da Hoag, o Instituto Ortopédico Hoag, que consiste em um hospital ortopédico e quatro centros cirúrgicos ambulatoriais. Hoag foi nomeado um dos Melhores Hospitais Regionais no 2019 - 2020 U.S. News & World Report. Por 23 anos sem precedentes, os moradores de Orange County escolheram Hoag como um dos melhores hospitais do município em uma pesquisa de jornal local. Visite www.hoag.org para mais informações. Original em inglês, tradução Google, revisão Hugo. Fonte: Prnewswire.
Christopher Duma, MD, FACS, diretor médico do Programa de Tumor Cerebral do Hoag's Pickup Family Neurosciences Institute, implantou o neuroestimulador Percept PC com tecnologia BrainSense ™ da Medtronic no cérebro de um paciente em 13 de julho de 2020. Esta mais nova evolução da tecnologia permite que os médicos registrem continuamente os sinais cerebrais dos pacientes e os correlacionem com as experiências registradas pelos pacientes, como início e flutuação dos sintomas, ingestão de medicamentos e efeitos colaterais. Isso fornece um gerenciamento de neuroestimulação baseado em dados muito mais personalizado para pacientes com distúrbios neurológicos, como a doença de Parkinson, tremor essencial e até epilepsia.
Logo após o DBS ter sido aprovado pelo FDA em 1997, o Programa de Distúrbios do Movimento do Pickup Family Neurosciences Institute se tornou um dos primeiros no país a adotar essa terapia avançada para a doença de Parkinson, que usa um pequeno dispositivo semelhante a marca-passo que envia sinais elétricos para uma área alvo no cérebro. Desde então, o Dr. Duma implantou o DBS em mais de 800 pacientes, tornando o Programa de Distúrbios do Movimento do Instituto um líder no campo da terapia da doença de Parkinson. A abordagem inovadora do programa, combinada com a experiência de longa data do Dr. Duma com alguns dos maiores volumes anuais no sul da Califórnia, coloca o Programa de Distúrbios do Movimento do Instituto na vanguarda da medicina de ponta.
"O Percept BrainSense é um divisor de águas para a neuromodulação. Agora, podemos adaptar a terapia às necessidades de cada paciente com base no feedback direto da atividade cerebral", disse Duma. "Este é outro ótimo exemplo do compromisso da Hoag em liderar os avanços no atendimento ao paciente".
Além de oferecer tratamento cirúrgico minimamente invasivo para a doença de Parkinson, o Programa de Distúrbios do Movimento é especializado em avaliação de pacientes, terapia médica avançada, ensaios clínicos e grupos de apoio comunitário em Orange County. A equipe multidisciplinar de especialistas em distúrbios do movimento adota uma abordagem abrangente do atendimento, reunindo-se regularmente para discutir as melhores opções de tratamento disponíveis para cada paciente. Como declara a missão do Instituto de Neurociências da Família Pickup: Cuidado compassivo, excelência clínica e inteligência criativa.
"Estamos entusiasmados por ser um dos primeiros a usar esse sistema inovador de DBS para ajudar a tratar pacientes com doença de Parkinson", disse Sandeep Thakkar, D.O., neurologista de distúrbios do movimento. "Esta nova terapia personalizada é o resultado de uma colaboração de pesquisa entre o nosso programa de distúrbios do movimento e a Medtronic para trazer insights práticos e clínicos ao desenvolvimento de produtos. O Percept BrainSense transformou o padrão de atendimento de pacientes com doença de Parkinson, melhorando consideravelmente sua qualidade de vida. Nossa capacidade de monitorar as atividades cerebrais do paciente em tempo real pode reduzir o número de visitas à clínica - especialmente bem-vindas durante esta pandemia ".
SOBRE O INSTITUTO DE NEUROCIÊNCIAS DA FAMÍLIA
Cuidado compassivo, excelência clínica e inteligência criativa.
Oferecendo uma abordagem integrada e personalizada, usando diretrizes de boas práticas, a tecnologia mais avançada e a integração de especialistas médicos nas instalações mais adequadas, o Instituto de Neurociências Pickup da Família (PFNI) da Hoag oferece atendimento de classe mundial para pacientes com condições específicas do cérebro coluna vertebral, como acidente vascular cerebral, aneurismas e malformações vasculares, tumores cerebrais, epilepsia, distúrbios do movimento, distúrbios da memória e cognitivos, dor, cirurgia minimamente invasiva da coluna, esclerose múltipla, remédios para dependência e distúrbios do sono, bem como a interface mente-corpo de saúde. Muitos dos programas PFNI da Hoag receberam elogios, incluindo o programa de AVC, que foi o de Orange County e o segundo da Califórnia a ser nomeado como Centro Compreensivo de AVC Certificado pela DNV GL Healthcare. Foi agraciado com o prêmio Get With The Guidelines Stroke Gold Plus Performance Achievement da American Stroke Association pelo cuidado com o AVC. E como um dos primeiros centros nos EUA a oferecer o mais avançado sistema de tratamento radiocirúrgico disponível, o Leksell Gamma Knife® Perfexion ™, o programa de tumor cerebral PFNI é o maior em Orange County e também está entre os principais programas de volume no oeste dos Estados Unidos. Unidos. Hoag foi reconhecido como um Centro de Epilepsia Abrangente Nível 4 designado pela Associação Nacional de Centros de Epilepsia. O programa de memória e distúrbios cognitivos do PFNI é reconhecido nacionalmente.
SOBRE O HOAG MEMORIAL HOSPITAL PRESBYTERIAN
A Hoag é uma rede regional de assistência médica sem fins lucrativos em Orange County, Califórnia, que trata mais de 30.000 pacientes internados e 480.000 ambulatoriais anualmente. Hoag consiste em dois hospitais de tratamento intensivo - o Hoag Hospital Newport Beach, inaugurado em 1952, e o Hoag Hospital Irvine, inaugurado em 2010 - além de nove centros de saúde e 13 centros de atendimento de urgência. Hoag investiu US $ 261 milhões em programas e serviços para apoiar a comunidade carente nos últimos cinco anos, incluindo áreas como saúde mental, falta de moradia, transporte para idosos, educação e apoio a mães solteiras. Hoag é um hospital Magnet® designado pelo American Nurses Credentialing Center (ANCC). A Hoag oferece uma combinação abrangente de serviços de saúde que inclui cinco institutos que prestam serviços especializados nas seguintes áreas: câncer, coração e vascular, neurociências, saúde da mulher e ortopedia através da afiliada da Hoag, o Instituto Ortopédico Hoag, que consiste em um hospital ortopédico e quatro centros cirúrgicos ambulatoriais. Hoag foi nomeado um dos Melhores Hospitais Regionais no 2019 - 2020 U.S. News & World Report. Por 23 anos sem precedentes, os moradores de Orange County escolheram Hoag como um dos melhores hospitais do município em uma pesquisa de jornal local. Visite www.hoag.org para mais informações. Original em inglês, tradução Google, revisão Hugo. Fonte: Prnewswire.
segunda-feira, 20 de julho de 2020
Equoterapia é opção de tratamento para depressão e estresse
7 DE JULHO DE 2020 - Equoterapia é a opção de tratamento para depressão e estresse.
Mais sobre o tema AQUI.
Estimulando neurônios com nanodiscos magnéticos
Jul 20, 2020 - (Nanowerk News) Além de responder a estímulos elétricos e químicos, muitas das células neurais do corpo também podem responder a efeitos mecânicos, como pressão ou vibração. Mas essas respostas foram mais difíceis para os pesquisadores estudarem, porque não havia um método facilmente controlável para induzir essa estimulação mecânica das células. Agora, pesquisadores do MIT e de outros lugares descobriram um novo método para fazer exatamente isso.
A descoberta pode oferecer um passo em direção a novos tipos de tratamentos terapêuticos, semelhantes à neuroestimulação eletricamente usada para tratar a doença de Parkinson e outras condições. Diferentemente dos sistemas, que exigem uma conexão de fio externa, o novo sistema ficaria completamente livre de contato após uma injeção inicial de partículas e poderia ser reativado à vontade através de um campo magnético aplicado externamente.
A descoberta é relatada na revista ACS Nano ("Magnetic Vortex Nanodiscs Enable Remote Magnetomechanical Neural Stimulation"), em um artigo da ex-pós-doc Danijela Gregurec do MIT, Danijela Gregurec, Alexander Senko PhD '19, Professora Associada Polina Anikeeva, e nove outras no MIT, Boston’s Brigham and Women’s Hospital e na Espanha. Original em inglês, tradução Google, revisão Hugo. Fonte: NanoWerk.
A descoberta pode oferecer um passo em direção a novos tipos de tratamentos terapêuticos, semelhantes à neuroestimulação eletricamente usada para tratar a doença de Parkinson e outras condições. Diferentemente dos sistemas, que exigem uma conexão de fio externa, o novo sistema ficaria completamente livre de contato após uma injeção inicial de partículas e poderia ser reativado à vontade através de um campo magnético aplicado externamente.
A descoberta é relatada na revista ACS Nano ("Magnetic Vortex Nanodiscs Enable Remote Magnetomechanical Neural Stimulation"), em um artigo da ex-pós-doc Danijela Gregurec do MIT, Danijela Gregurec, Alexander Senko PhD '19, Professora Associada Polina Anikeeva, e nove outras no MIT, Boston’s Brigham and Women’s Hospital e na Espanha. Original em inglês, tradução Google, revisão Hugo. Fonte: NanoWerk.
Um novo composto para curar a doença de Parkinson
Pesquisa
A doença de Parkinson (DP) é o segundo distúrbio neurodegenerativo mais comum e sua prevalência continuará a crescer à medida que a população envelhece. Apesar do fato de que mais de dez milhões de pessoas em todo o mundo sofrem de DP, os tratamentos atuais se concentram apenas no alívio dos sintomas e nenhum deles conseguiu parar ou reverter a progressão da doença.
Alvo
Para avançar na caracterização do medicamento SYNUCLEAN-D, um pequeno composto que inibe efetivamente a agregação de alfa-sinucleína (alfa-syn), o processo subjacente à degeneração neuronal na DP. Original em inglês, tradução Google, revisão Hugo. Fonte: CaixaImpulse.
A doença de Parkinson (DP) é o segundo distúrbio neurodegenerativo mais comum e sua prevalência continuará a crescer à medida que a população envelhece. Apesar do fato de que mais de dez milhões de pessoas em todo o mundo sofrem de DP, os tratamentos atuais se concentram apenas no alívio dos sintomas e nenhum deles conseguiu parar ou reverter a progressão da doença.
Alvo
Para avançar na caracterização do medicamento SYNUCLEAN-D, um pequeno composto que inibe efetivamente a agregação de alfa-sinucleína (alfa-syn), o processo subjacente à degeneração neuronal na DP. Original em inglês, tradução Google, revisão Hugo. Fonte: CaixaImpulse.
Desvendando os segredos da substância negra para diagnosticar a doença de Parkinson
JUL 22, 2020 - A doença de Parkinson é uma condição devastadora pela qual neurônios em uma região específica do cérebro que controla o movimento perdem a funcionalidade ou morrem. Essa região do cérebro é conhecida como substantia nigra - que é latim para "substância negra", devido ao fato de conter uma alta concentração de neurônios dopaminérgicos contendo neuromelanina. Como conseqüência, aqueles que vivem com Parkinson sofrem de um conjunto de sintomas debilitantes que variam de tremores, rigidez e dificuldade em passar para fadiga crônica e dificuldades de memória. Os primeiros sinais da condição podem ser incrivelmente sutis e difíceis de detectar. Portanto, apesar de ser objeto de intensa pesquisa, ainda não existe um teste diagnóstico definitivo nem uma cura para o Parkinson.
Pesquisadores australianos da Universidade da Austrália do Sul estão desenvolvendo uma ferramenta simples de imagiologia neurológica, que permitirá aos médicos examinar mais de perto as áreas específicas do cérebro que são mais afetadas pelo Parkinson. Exames cerebrais como PET e SPECT são procedimentos de imagem padrão atualmente usados em hospitais. A desvantagem desses testes de imagem é, no entanto, a necessidade de os pacientes serem injetados com marcadores radioativos.
"Os desafios significativos associados à fabricação de radiotracers e o alto custo limitam severamente o acesso dos pacientes a essa tecnologia na Austrália e em outros lugares", disse a professora Gabrielle Todd.
"Devido à falta de um teste de diagnóstico preciso e acessível para a doença de Parkinson, isso resulta em uma alta taxa de erros de diagnóstico".
Para complicar ainda mais, a interpretação das digitalizações pode ser subjetiva, fortemente influenciada pelo nível de conhecimento do médico que as observa, bem como pela qualidade das imagens. Isso não é tarefa fácil, especialmente considerando o enorme espectro de variação dentro das intrincadas características neuroanatômicas entre os indivíduos. Não é de surpreender que os médicos considerem um desafio decidir se a substância negra do paciente com suspeita de Parkinson pode ser considerada "normal".
A professora Todd e sua equipe estão trabalhando em uma ferramenta de imagem que elimina as suposições do diagnóstico de Parkinson, especialmente nos estágios iniciais. Essa plataforma usa exames de ressonância magnética como uma entrada (uma técnica segura e amplamente disponível que não requer a administração de substâncias radioativas) com o objetivo de ser adotada por hospitais em todos os lugares e não apenas em departamentos especializados. A equipe de pesquisa está próxima de estabelecer um método fácil de usar para medir e avaliar objetivamente a substância negra das imagens de ressonância magnética, que são comparadas a um banco de dados de dados normativos.
“Coletivamente, esperamos facilitar para os radiologistas o aprendizado e a interpretação dos achados anormais da substantia nigra por MRI e fornecer aos neurologistas mais certeza sobre o diagnóstico do paciente”, disse Todd. Original em inglês, tradução Google, revisão Hugo. Fonte: Labroots.
Gel Intestinal de Levodopa Visto por evitar períodos de off no estágio avançado
JULY 20, 2020 - Levodopa Intestinal Gel Seen to Ease Long Off Periods of Advanced Disease.
Infelizmente não temos esta opção no Brasil.
Veja mais sobre o tema AQUI.
domingo, 19 de julho de 2020
Dia Mundial do Cérebro 2020
# WBD2020 Hashtag da conferência
#WorldBrainDay/Dia Mundial do Cérebro
Qua 22 julho 2020
O Dia Mundial do Cérebro é um dia internacional anual de conscientização, dedicado a um novo foco a cada ano. O tema 2020 é a doença de Parkinson. Organizada pela Federação Mundial de Neurologia e outras organizações parceiras, é realizada uma conferência on-line em 22 de julho para reunir especialistas sobre o assunto. O tema de 2019 foi Migraine: The Painful Truth, e 2018 focou em Ar Limpo para a Saúde do Cérebro.
Site da Conferência
#WorldBrainDay/Dia Mundial do Cérebro
Qua 22 julho 2020
O Dia Mundial do Cérebro é um dia internacional anual de conscientização, dedicado a um novo foco a cada ano. O tema 2020 é a doença de Parkinson. Organizada pela Federação Mundial de Neurologia e outras organizações parceiras, é realizada uma conferência on-line em 22 de julho para reunir especialistas sobre o assunto. O tema de 2019 foi Migraine: The Painful Truth, e 2018 focou em Ar Limpo para a Saúde do Cérebro.
Site da Conferência
Diferenças transculturais no cuidado e no ônus da doença de Parkinson entre os Estados Unidos e o México
18 July 2020 - Cross‐cultural differences in Parkinson's disease caregiving and burden between the United States and Mexico.
...
Conclusões
Os valores culturais latinos no México, incentivando a importância de cuidar de familiares com DP e respeitar os idosos, podem promover o cuidado e até torná-lo um ponto de orgulho cultural, ajudando a superar possíveis efeitos negativos sobre os cuidadores vistos nos Estados Unidos. As comunidades científicas e médicas devem considerar o cuidado como um papel culturalmente incorporado e potencialmente positivo, em vez de predominantemente tão oneroso quanto freqüentemente conceitualizado nas culturas ocidentais ou eurocêntricas. ...
...
Conclusões
Os valores culturais latinos no México, incentivando a importância de cuidar de familiares com DP e respeitar os idosos, podem promover o cuidado e até torná-lo um ponto de orgulho cultural, ajudando a superar possíveis efeitos negativos sobre os cuidadores vistos nos Estados Unidos. As comunidades científicas e médicas devem considerar o cuidado como um papel culturalmente incorporado e potencialmente positivo, em vez de predominantemente tão oneroso quanto freqüentemente conceitualizado nas culturas ocidentais ou eurocêntricas. ...
sábado, 18 de julho de 2020
sexta-feira, 17 de julho de 2020
Equador legaliza Cannabis medicinal e cultivo de cânhamo com limite de 1% de THC
17/07/2020 - Equador legaliza Cannabis medicinal e cultivo de cânhamo com limite de 1% de THC.
Novo biossensor detecta transmissão célula a célula da proteína alfa-sinucleína associada ao Parkinson
17. Juli 2020 - New biosensor detects cell-to-cell transmission of the Parkinson-associated protein alpha-Synuclein.
A fóvea intrinsecamente reestruturada está correlacionada com a perda de sensibilidade ao contraste na doença de Parkinson
16 July 2020 - The intrinsically restructured fovea is correlated with contrast sensitivity loss in Parkinson’s disease.
Fóvea: É a região da retina mais altamente especializada para a visão de alta resolução. A fóvea contém apenas cones e permite que a luz atinja os fotorreceptores sem passar pelas demais camadas da retina, maximizando a acuidade visual – que é a capacidade do olho de distinguir entre dois pontos próximos.
Sintoma de Parkinson que 'congela' movimento pode ser contido com tratamento desenvolvido no Brasil
Uma pessoa vai dar um passo, mas, de repente, congela. A sensação é como se os pés tivessem ficado presos ao chão.
170720 - Esta é uma consequência frequente da doença de Parkinson, o chamado "congelamento da marcha". Pesquisadores estimam que mais de um terço das pessoas com a doença têm este sintoma, que é uma causa frequente de quedas, dependência e má qualidade de vida.
Uma equipe da Universidade de São Paulo (USP), liderada pela pesquisadora Carla da Silva Batista e supervisionada por Carlos Ugrinowitsch, da Escola de Educação Física e Esporte da universidade, publicou em junho os resultados de um estudo clínico que mostrou a eficácia de um protocolo de treinamento para tratar do congelamento da marcha.
O estudo dividiu 32 pessoas com Parkinson em dois grupos: um passou por fisioterapia tradicional (15 pessoas) e outro, um treino específico proposto pelos pesquisadores (17). Este combina exercícios de sobrecarga, coordenação motora, cognição e instabilidade com bolas e pranchas — sim, cair também fez parte do treinamento pelo qual os pacientes passaram por 12 semanas, em um total de 36 sessões.
O segundo grupo, que passou pelo treinamento específico, teve resultados melhores em vários critérios, observados em questionários respondidos pelos próprios pacientes, por avaliação médica do quadro e também por ressonância magnética (veja detalhes dos resultados abaixo).
"Construímos um conjunto de exercícios complexos, porque a complexidade induz à neuroplasticidade — que é a adaptação do cérebro a novos estímulos", explicou Carla Batista à BBC News Brasil, destacando que os problemas vividos por quem sofre do congelamento estão relacionados a uma parte do cérebro chamada região locomotora mesencefálica.
A neuroplasticidade cerebral se expressa, por exemplo, na formação de neurônios e sinapses, conexões entre eles.
"No treinamento específico para o congelamento da marcha, combinamos tarefas concomitantes, exercícios de coordenação, força e equilíbrio. Também trabalhamos o medo de cair, às vezes induzindo à queda — e os pacientes relataram não só melhora nos movimentos, mas também na percepção do medo."
 |
| Combinação de exercícios de equilíbrio, força e cognição mostrou bons resultados para tratar do chamado congelamento da marcha GETTY IMAGES |
Carla Batista aparece com autora principal, ao lado de colegas da USP, da Universidade Federal do ABC, e também de universidades no exterior, fruto de períodos de estudo dela nos Estados Unidos. Ela fez parte do doutorado na Northwestern University e agora pós-doutorado na Oregon Health and Science University, nos dois casos com bolsas da Fundação de Amparo à Pesquisa do Estado de São Paulo (Fapesp).
O estudo publicado no Movement Disorders é do tipo clínico randomizado controlado (RCT, na sigla em inglês) — que envolve pacientes (clínico), divididos aleatoriamente (randomizado) em grupos, um deles usando o tratamento sob teste. Os experimentos, nesse caso, foram realizados entre junho de 2018 e abril de 2019.
Pelos relatos dos participantes, o grupo que participou do treino específico apontou maior melhora do que o grupo que seguiu a fisioterapia tradicional no congelamento da marcha em si (melhora de 20% vs. melhora de 1%) e na qualidade de vida (melhora de 23% vs. piora de 9%).
Na ressonância magnética, foi possível observar também a reativação das áreas do cérebro relacionadas ao congelamento da marcha. O modelo de análise de imagens de ressonância magnética usado neste estudo foi desenvolvido por equipes da USP e de pesquisadores dos EUA e Inglaterra, conforme apresentado em um artigo anterior, de 2017.
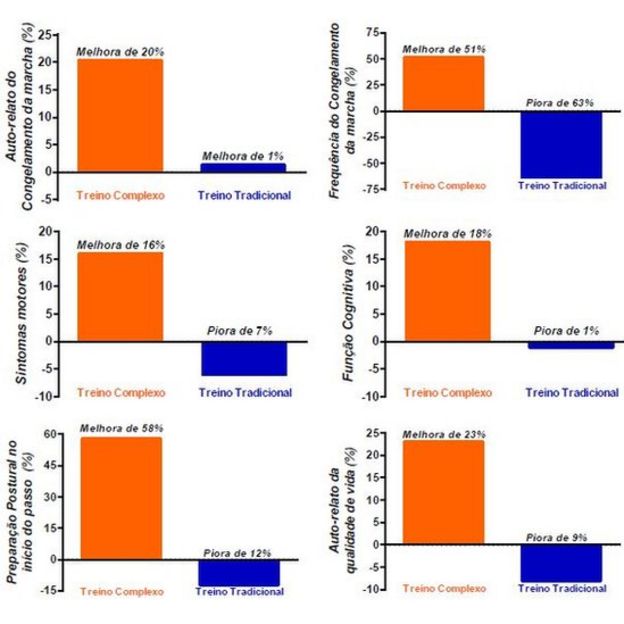 |
| Gráficos enviados pela equipe à BBC News Brasil mostram diferentes indicadores em que treino complexo se mostrou superior |
A preparação postural é um indicador importante, pois o congelamento da marcha normalmente ocorre no início do passo ou na virada do corpo, possivelmente por anormalidades motoras e cognitivas na configuração que precede o movimento.
O que uma pessoa que tem congelamento da marcha pode fazer hoje?
Entre os sintomas de Parkinson, estão ainda rigidez nos músculos, lentidão nos movimentos corporais, tremores e perda de equilíbrio.
De acordo com Carla Batista, o congelamento pode durar de segundos a dois minutos. Há remédios e até uma cirurgia, de estimulação cerebral profunda, que são usados para tratar do congelamento da marcha — mas, segundo a pesquisadora, até hoje, os resultados destes tratamentos são considerados inconclusivos.
"Com nossa proposta de tratamento, estamos apostando em uma terapia de baixo custo — na comparação com uma cirurgia, por exemplo — e que é eficaz em modificar a doença, seja diminuindo, retardando ou até prevenindo o aparecimento do congelamento da marcha. No futuro, a terapia poderia ser incorporada pelo Sistema Único de Saúde, por exemplo", apontou.
Agora, um próximo passo previsto para testar o tratamento será fazer um estudo clínico com número maior de pessoas e, possivelmente, envolvendo pessoas que tenham Parkinson mas não congelamento da marcha. A ideia é verificar se o treino específico desenvolvido pela equipe e aplicado durante dois anos é capaz de prevenir o aparecimento do sintoma.
Enquanto o tratamento não passa por esta nova validação e diante das incertezas atuais sobre remédios e cirurgias existentes, Batista diz que o paciente que passar pelo congelamento deve respirar fundo e depois tentar levantar a ponta do pé, seguida pelo calcanhar. Depois de respirar fundo, a pessoa pode tentar também balançar o corpo, jogando-o de um lado para o outro, até que venha um "gatilho" que dispara o movimento do passo.
 |
| Conhecida por seus sintomas motores, como tremor nas mãos, doença de Parkinson tem alcance mais amplo pouco a pouco descoberto, diz pesquisadora Direito de imagem GETTY IMAGES |
Um estudo publicado em 2018 na revista científica Lancet estimou que, no mundo, 6,1 milhões de pessoas viviam com Parkinson em 2016. Para o Brasil, o número estimado foi de 128.836 (*).
O número global aumentou desde 1990, quando havia cerca de 2,5 milhões de pessoas com a doença. Mas, desde então, não foi somente a dimensão quantitativa da doença que mudou.
"Antes, acreditava-se que o Parkinson afetasse somente indivíduos a partir da meia idade e na função motora — levando a músculos mais fracos, tremor… Hoje, entendemos que não se trata apenas de uma desordem motora, mas também cognitiva, gastrointestinal, cardiovascular… E temos evidências também de que pessoas acima dos 20 anos já podem ser afetadas", diz a pesquisadora. Original em inglês, tradução Google, revisão Hugo. Fonte: BBC.
(*) No mínimo 200 mil pessoas.
quinta-feira, 16 de julho de 2020
Pai irlandês com Parkinson diz que a vida foi transformada pelo adorável cão-guia preto
July 16, 2020 - Um irlandês com doença de Parkinson teve sua vida transformada para melhor, graças à ajuda de um labrador preto muito especial - e sempre tão bom.
Duncan Hughes, pai de dois filhos de Dublin, conheceu Leon, um labrador preto que o ajuda com estabilidade há cerca de seis meses, segundo a RTE.
Em vez de apenas atuar como companheiro, Leon é o primeiro cão-guia a ser treinado especificamente para ajudar na mobilidade geral de uma pessoa, sua estabilidade e sua marcha.
Hughes disse: "Este é o melhor tratamento para melhorar minha qualidade de vida entre todos os tratamentos que recebi para o Parkinson nos últimos 17 anos".
Ele acrescentou: "Antes, quando eu estava andando, as pessoas pensavam que eu estava bêbado ou drogado. Agora elas apenas sorriem. Nós dois estamos caminhando mais de seis quilômetros todos os dias agora. Foi uma mudança completa de vida".
A doença de Parkinson é uma doença neurológica de longo prazo que afeta a maneira como o cérebro coordena os movimentos do corpo, incluindo caminhar, falar e escrever.
Pensa-se que afeta hoje cerca de 8.000 pessoas na Irlanda.
Duncan costumava ter problemas quando seus pés ficavam presos no chão e congelavam. Ele não era capaz de fazer caminhadas regulares e lutava para se deslocar pela casa.
Existem várias maneiras de gerenciar a doença de Parkinson e aliviar os sintomas, mas não há cura.
Hughes disse à RTE que a assistência de Leon foi o tratamento mais benéfico e eficaz que ele teve para sua condição.
"Ele [Leon] é o primeiro tratamento para mim, com Parkinson, que abordou minha qualidade de vida.
"Na verdade, está melhorando minha vida. Ele é como uma parte de mim nesta fase.
"Eu não vou a lugar nenhum sem ele. Ele cuida de mim e eu cuido dele."
O relacionamento de Leon com Duncan e a ajuda que ele está fornecendo a ele é o primeiro estudo de longo prazo de um paciente com Parkinson usando um cachorro que foi treinado especificamente para eles. Original em inglês, tradução Google, revisão Hugo. Fonte: Irishpost.
Duncan Hughes, pai de dois filhos de Dublin, conheceu Leon, um labrador preto que o ajuda com estabilidade há cerca de seis meses, segundo a RTE.
Em vez de apenas atuar como companheiro, Leon é o primeiro cão-guia a ser treinado especificamente para ajudar na mobilidade geral de uma pessoa, sua estabilidade e sua marcha.
Hughes disse: "Este é o melhor tratamento para melhorar minha qualidade de vida entre todos os tratamentos que recebi para o Parkinson nos últimos 17 anos".
Ele acrescentou: "Antes, quando eu estava andando, as pessoas pensavam que eu estava bêbado ou drogado. Agora elas apenas sorriem. Nós dois estamos caminhando mais de seis quilômetros todos os dias agora. Foi uma mudança completa de vida".
A doença de Parkinson é uma doença neurológica de longo prazo que afeta a maneira como o cérebro coordena os movimentos do corpo, incluindo caminhar, falar e escrever.
Pensa-se que afeta hoje cerca de 8.000 pessoas na Irlanda.
Existem várias maneiras de gerenciar a doença de Parkinson e aliviar os sintomas, mas não há cura.
Hughes disse à RTE que a assistência de Leon foi o tratamento mais benéfico e eficaz que ele teve para sua condição.
"Ele [Leon] é o primeiro tratamento para mim, com Parkinson, que abordou minha qualidade de vida.
"Na verdade, está melhorando minha vida. Ele é como uma parte de mim nesta fase.
"Eu não vou a lugar nenhum sem ele. Ele cuida de mim e eu cuido dele."
O relacionamento de Leon com Duncan e a ajuda que ele está fornecendo a ele é o primeiro estudo de longo prazo de um paciente com Parkinson usando um cachorro que foi treinado especificamente para eles. Original em inglês, tradução Google, revisão Hugo. Fonte: Irishpost.
quarta-feira, 15 de julho de 2020
Segurança e imunogenicidade do PD01A imunoterapêutico ativo α-sinucleína na doença de Parkinson
July 15, 2020 - FUNDO
Evidências robustas apóiam o papel da patologia da α-sinucleína como um fator de disfunção neuronal na doença de Parkinson. PD01A é uma imunoterapia ativa específica com uma formulação peptídica curta direcionada contra a-sinucleína oligomérica. Este estudo de fase 1 avaliou a segurança e a tolerabilidade do imunoterapêutico PD01A em pacientes com doença de Parkinson.
MÉTODOS
Fizemos um primeiro estudo de fase 1 em humanos, randomizado, de imunizações com PD01A, seguido por três extensões consecutivas de estudo. Pacientes com idade entre 45 e 65 anos com diagnóstico clínico da doença de Parkinson (≤ 4 anos desde o diagnóstico e estágio 1 a 2 de Hoehn e Yahr), resultados de imagem (CT e RM de emissão de fótons com transportador de dopamina) consistentes com o diagnóstico da doença de Parkinson e em doses estáveis de medicamentos para a doença de Parkinson por pelo menos três meses foram recrutadas em uma única clínica particular em Viena, Áustria. Os pacientes foram divididos aleatoriamente (1: 1), usando uma sequência gerada por computador com tamanho de bloco variável, para receber quatro imunizações subcutâneas com 15 μg ou 75 μg de PD01A injetados nos braços e acompanhados inicialmente por 52 semanas, seguidos por uma 39 semanas de acompanhamento. Os pacientes foram então aleatoriamente designados (1: 1) novamente para receber a primeira imunização de reforço a 15 μg ou 75 μg e foram acompanhados por 24 semanas. Todos os pacientes receberam uma segunda imunização de reforço de 75 μg e foram acompanhados por mais 52 semanas. Os pacientes foram mascarados para alocação da dose. As análises primárias (de segurança) incluíram todos os pacientes tratados. Esses quatro estudos foram registrados nos EU Clinical Trials Register, números EudraCT 2011-002650-31, 2013-001774-20, 2014-002489-54 e 2015-004854-16.
RESULTADOS
32 pacientes foram recrutados entre 14 de fevereiro de 2012 e 6 de fevereiro de 2013 e 24 foram considerados elegíveis e designados aleatoriamente para receber quatro imunizações primárias de PD01A. Um paciente teve uma alteração no diagnóstico para atrofia de múltiplos sistemas e foi retirado e dois pacientes retiraram o consentimento durante os estudos. 21 (87%) dos 24 pacientes receberam todas as seis imunizações e completaram 221-259 semanas de estudo (dois pacientes no grupo de dose de 15 μg e um paciente no grupo de dose de 75 μg descontinuado). Todos os pacientes apresentaram pelo menos um evento adverso, mas a maioria deles foi considerada não relacionada ao tratamento do estudo (exceto as reações locais transitórias no local da injeção, que afetaram todos, exceto um paciente). Avaliações de ressonância magnética em série também descartaram processos inflamatórios. Os eventos adversos relacionados ao tratamento sistêmico foram fadiga (n = 4), dor de cabeça (n = 3), mialgia (n = 3), rigidez muscular (n = 2) e tremor (n = 2). O título geométrico do grupo geométrico de anticorpos contra o peptídeo imunizante PD01 aumentou de 1:46 na linha de base para 1: 3580 na semana 12 no grupo da dose de 15 μg e de 1:76 a 1: 2462 na semana 12 na dose de 75 μg grupo. Os títulos de anticorpos retornaram à linha de base ao longo de 2 anos, mas podem ser reativados rapidamente após a imunização de reforço a partir da semana 116, atingindo títulos médios do grupo geométrico de até 1:20218.
INTERPRETAÇÃO
Administrações repetidas de PD01A foram seguras e bem toleradas por um período prolongado. A imunoterapia ativa específica resultou em uma resposta imune humoral substancial com o envolvimento do alvo. Estudos de fase 2 são necessários para avaliar melhor a segurança e eficácia do PD01A no tratamento da doença de Parkinson. Original em inglês, tradução Google, revisão Hugo. Fonte: Practiceupdate. Veja mais sobre a vacina AQUI.
Evidências robustas apóiam o papel da patologia da α-sinucleína como um fator de disfunção neuronal na doença de Parkinson. PD01A é uma imunoterapia ativa específica com uma formulação peptídica curta direcionada contra a-sinucleína oligomérica. Este estudo de fase 1 avaliou a segurança e a tolerabilidade do imunoterapêutico PD01A em pacientes com doença de Parkinson.
MÉTODOS
Fizemos um primeiro estudo de fase 1 em humanos, randomizado, de imunizações com PD01A, seguido por três extensões consecutivas de estudo. Pacientes com idade entre 45 e 65 anos com diagnóstico clínico da doença de Parkinson (≤ 4 anos desde o diagnóstico e estágio 1 a 2 de Hoehn e Yahr), resultados de imagem (CT e RM de emissão de fótons com transportador de dopamina) consistentes com o diagnóstico da doença de Parkinson e em doses estáveis de medicamentos para a doença de Parkinson por pelo menos três meses foram recrutadas em uma única clínica particular em Viena, Áustria. Os pacientes foram divididos aleatoriamente (1: 1), usando uma sequência gerada por computador com tamanho de bloco variável, para receber quatro imunizações subcutâneas com 15 μg ou 75 μg de PD01A injetados nos braços e acompanhados inicialmente por 52 semanas, seguidos por uma 39 semanas de acompanhamento. Os pacientes foram então aleatoriamente designados (1: 1) novamente para receber a primeira imunização de reforço a 15 μg ou 75 μg e foram acompanhados por 24 semanas. Todos os pacientes receberam uma segunda imunização de reforço de 75 μg e foram acompanhados por mais 52 semanas. Os pacientes foram mascarados para alocação da dose. As análises primárias (de segurança) incluíram todos os pacientes tratados. Esses quatro estudos foram registrados nos EU Clinical Trials Register, números EudraCT 2011-002650-31, 2013-001774-20, 2014-002489-54 e 2015-004854-16.
RESULTADOS
32 pacientes foram recrutados entre 14 de fevereiro de 2012 e 6 de fevereiro de 2013 e 24 foram considerados elegíveis e designados aleatoriamente para receber quatro imunizações primárias de PD01A. Um paciente teve uma alteração no diagnóstico para atrofia de múltiplos sistemas e foi retirado e dois pacientes retiraram o consentimento durante os estudos. 21 (87%) dos 24 pacientes receberam todas as seis imunizações e completaram 221-259 semanas de estudo (dois pacientes no grupo de dose de 15 μg e um paciente no grupo de dose de 75 μg descontinuado). Todos os pacientes apresentaram pelo menos um evento adverso, mas a maioria deles foi considerada não relacionada ao tratamento do estudo (exceto as reações locais transitórias no local da injeção, que afetaram todos, exceto um paciente). Avaliações de ressonância magnética em série também descartaram processos inflamatórios. Os eventos adversos relacionados ao tratamento sistêmico foram fadiga (n = 4), dor de cabeça (n = 3), mialgia (n = 3), rigidez muscular (n = 2) e tremor (n = 2). O título geométrico do grupo geométrico de anticorpos contra o peptídeo imunizante PD01 aumentou de 1:46 na linha de base para 1: 3580 na semana 12 no grupo da dose de 15 μg e de 1:76 a 1: 2462 na semana 12 na dose de 75 μg grupo. Os títulos de anticorpos retornaram à linha de base ao longo de 2 anos, mas podem ser reativados rapidamente após a imunização de reforço a partir da semana 116, atingindo títulos médios do grupo geométrico de até 1:20218.
INTERPRETAÇÃO
Administrações repetidas de PD01A foram seguras e bem toleradas por um período prolongado. A imunoterapia ativa específica resultou em uma resposta imune humoral substancial com o envolvimento do alvo. Estudos de fase 2 são necessários para avaliar melhor a segurança e eficácia do PD01A no tratamento da doença de Parkinson. Original em inglês, tradução Google, revisão Hugo. Fonte: Practiceupdate. Veja mais sobre a vacina AQUI.
terça-feira, 14 de julho de 2020
segunda-feira, 13 de julho de 2020
domingo, 12 de julho de 2020
Impacto da Covid-19 no mercado dos estimuladores magnéticos transcranianos (TMS) (2020 a 2027) | Neuronetics, Yiruide, Magstim, Brainsway, Neurosoft
'Meus meninos são outros após a cannabis', diz mãe que obteve direito de cultivar planta para tratar filhos autistas em Campinas
Jovens de 10 e 7
anos têm prescrição médica para receber óleo rico em canabidiol,
substância presente na maconha (cannabis sativa). Família venceu
batalha judicial para plantar em casa.
12/07/2020 - “Eu
posso dizer que os meus meninos são uma criança antes e [outra]
depois da cannabis”. A frase da mãe de dois garotos, de 10 e 7
anos, diagnosticados com Transtorno do Espectro Autista (TEA),
acompanha a descrição do desenvolvimento dos filhos – com melhora
no humor, na qualidade do sono e da interação – a partir do
tratamento com óleo rico em canabidiol (CBD), elemento não
psicoativo da cannabis sativa.
A mulher e o marido
moram em Campinas (SP) e obtiveram, com apoio da Defensoria Pública,
permissão judicial para cultivar maconha em casa unicamente para
produzir o óleo prescrito para tratamento dos filhos. A família
pediu para não ser identificada.
As crianças
começaram o tratamento com o óleo de cannabis em abril de 2019. A
mãe afirma que ele trouxe resultado que os medicamentos tradicionais
nunca alcançaram. No entanto, o alto custo do óleo de cannabis
importado (R$ 2,5 mil pelo frasco de 30 ml) e a oscilação na
entrega da única associação com permissão para produzir o óleo
no Brasil podiam prejudicar o desenvolvimento.
Por isso, a família
procurou a Defensoria Pública em maio do ano passado para começar o
processo que resultou no habeas corpus concedido pelo Tribunal de
Justiça do Estado (TJ-SP) em 16 de junho deste ano. A vitória só
veio com recurso em segunda instância, após rejeição na primeira
decisão.
“A cannabis não é
cura para o autismo, ninguém está falando em cura, mas ela ajudou
muito”, pondera a mãe. As duas crianças tomavam, há anos,
medicamentos psicotrópicos (que atuam no sistema nervoso central e
modificam percepções), anticonvulsivos e suplementos para dormir.
Até hoje, ainda fazem uso de parte dos remédios, mas com redução
drástica.
Médico psiquiatra e
professor da PUC-Campinas, Osmar Henrique Della Torre afirma que o
tratamento com o óleo a base de cannabis é promissor e apresenta
melhorias aos pacientes. Ele pondera que ainda há necessidade de
mais estudos para analisar os efeitos dos canabinoides sobre os
transtornos mentais (leia mais da análise ao fim da matéria).
Para a família de
Campinas, o tratamento se tornou um aliado que aumentou, segundo a
mãe, a felicidade e capacidade de sociabilidade das crianças.
Luta diária para
criar os filhos
A mulher está
desempregada desde 2016, ano em que a empresa onde ela trabalhava
fechou. O cuidado que as duas crianças autistas exige é de tempo
integral, e ela se viu na necessidade de focar os esforços apenas
nelas. Com o marido trabalhando fora o dia todo, o custo de manter
uma cuidadora seria inviável.
Os irmãos têm
comportamentos totalmente diferenças. O mais velho possui autismo
nível 3, o grau mais severo. Ele tem hipersensibilidade auditiva,
não fala, tem significativo isolamento social e comportamentos
autolesivos, com mordidas nas mãos em momentos de excitabilidade e
frustrações.
O mais novo, ao
contrário, é mais bagunceiro, gosta de se comunicar e, segundo a
avaliação psicológica do Centro de Atendimento Multidisciplinar
(CAM) da Defensoria Pública, tem comportamento desafiador e
opositor, com dificuldades em seguir as regras e os limites impostos.
Possui TEA nível 2.
Com características
tão distintas, o contato entre os dois é restrito. Se o mais novo
entra no mesmo cômodo em que o mais velho está, este logo procura
um lugar mais silencioso e recluso. A atenção, portanto, é
constante.
Com os tratamentos
tradicionais, a mãe conta que as crianças eram mais reclusas e
antissociais. “Depois do óleo melhorou muito a qualidade do sono,
o humor melhorou muito. Eu acredito, a percepção que a gente tem é
que, com as medicações que eles tomavam, as crianças ficavam muito
dopadas”.
A família não
removeu todos os medicamentos tradicionais do tratamento dos meninos,
mas já houve redução significativa. A mãe das crianças projeto
manter somente o óleo a partir de 2021.
“A gente percebeu
uma criança mais feliz, que dorme bem, começaram a expressar mais
sentimentos. Por exemplo, chorar quando precisa chorar, porque o
choro é importante, tem que chorar mediante a uma frustração. As
crianças riem mais, interagem. A questão de procurar o outro, então
contato visual melhorou muito”, completou.
A criação dos
meninos autistas é um desafio diário que envolve cuidados básicos
de higiene, noites mal dormidas, comunicação difícil, alimentação
restrita e outros aspectos, mesmo com os avanços no desenvolvimento.
“É bastante cansativo, vive o tempo todo para eles, é uma
dedicação integral”.
As duas crianças
possuem seletividade alimentar e não lidam bem com mudanças de
aromas e gostos das comidas. Por isso, um óleo pouco concentrado
pode exigir alta dose. “É impossível dar 20 gotas de uma
medicação para o meu filho. Ele não toma”, conta a mulher.
Outro argumento
usado na ação que pediu a permissão do cultivo foi a diferença de
concentração e dosagem entre uma leva e outra dos óleos comprados.
“Quando eu compro um óleo esse mês, não significa que o óleo do
mês que vem exatamente com a mesma composição, pode ter uma
alternância. Aí a gente tem que fazer uma adequação de doses de
novo”, diz a mulher.
Ausência de
políticas públicas
A mulher afirma que
as dificuldades na criação dos filhos são ampliadas pela falta de
políticas públicas para auxílio às famílias com pessoas
autistas. O governo federal possui o Benefício de Prestação
Continuada/Lei Orgânica da Assistência Social (BPC/Loas) que
concede um salário mínimo a famílias com portadores de deficiência
ou idosos.
No entanto, o
benefício só é garantido para famílias com renda de ¼ de salário
mínimo per capita. Isso significa que, para conseguir o benefício,
a família dela precisaria tem renda mensal de cerca de R$ 1040.
“Você não tem
suporte para isso [criar filhos autistas], não existe uma politica
voltada para o autismo. A gente mora em Campinas, a 90 quilômetros
de São Paulo, um polo universitário. Imagina para famílias com
menos acesso?”, questiona.
As crianças
frequentam o ensino público de Campinas, mas já passaram por
escolas particulares. A mãe afirma que, das opções, o ensino
público é o que melhor supre a necessidade de atenção e
aprendizado.
Diante das
dificuldades, é com a união das próprias famílias e criação de
redes de apoio que se segue em frente. Foi assim que ela e o marido
descobriram o caminho até a Defensoria Pública.
Segundo ela, uma
família também de Campinas que tem autorização para cultivo de
cannabis desde 2018 ensinou os passos para conseguir. “Também
procurei a Defensoria porque já sabia de um caso de sucesso que
tinha conseguido via Defensoria. [Descobri que] Eles faziam um
trabalho bem amplo para poder fazer o suporte desse processo”,
disse.
“E outra coisa é
o custo zero. No momento não tinha como arcar com o honorário, por
isso procurei a Defensoria", completou. O órgão estadual dá
suporte jurídico a cidadãos que não podem pagar pelo serviço. Em
geral, são atendidas famílias com renda de até três salários
mínimos mensais.
Tratamento promissor
e em estudo, analisa médico
Osmar Henrique Della
Torre, que tem atuação em psiquiatria de infância e é supervisor
na residência médica da Unicamp, explica que ainda não há
consenso sobre a prescrição de óleos ricos em canabinoides para
tratamento do TEA, ainda que algumas pesquisas já mostrem resultados
positivos.
"Não só no
Brasil como em todo o mundo ainda não existe um consenso sobre a
prescrição. Ainda são muitas as controvérsias sobre as
formulações que devemos utilizar. Questionamentos sobre canabidiol
puro, formulações contendo THC [elemento psicoativo da cannabis] e
quais as porcentagens que podemos utilizar sem termos efeitos
colaterais são alguns dos questionamentos levados em conta por
pesquisadores".
O médico completa
que também é necessário entender mais sobre as consequências do
uso a longo prazo.
Um publicação de
outubro de 2019 do BMC Psychiatry, periódico que reúne artigos
sobre transtornos psiquiátricos, apontou que existem três ensaios
clínicos em larga escala e cinco estudos pequenos que avaliaram o
uso de cannabis para autismo, segundo o professor da PUC.
Um destes estudos,
realizado em Israel, avaliou a eficácia da cannabis rica em
canabidiol em 60 crianças. "O estudo constatou que 61% dos
problemas comportamentais entre os participantes foram muito
melhorados, segundo relatos dos pais. Também houve melhora nos
níveis de ansiedade em 39% das crianças e 47% na comunicação",
explicou Della Torre.
Este estudo apontou
como benefício adicional a redução do uso de medicamentos. Das 60
crianças, 24% pararam de tomar medicação e cerca de 30% reduziram
a dosagem ou quantidade.
No entanto, a
pesquisa também apontou a geração de efeitos não buscados. "Esses
efeitos colaterais geralmente incluíam hipervigilância, que levou
ao agravamento das preocupações com o sono (14%), irritabilidade
(9%), perda de apetite (9%) e inquietação (9%)".
O médico e
professor explica que o entendimento científico dos elementos da
maconha, como o tetra-hidrocanabinol (THC), responsável por ações
psicoativas como ansiedade e alucinações, e o canabidiol ampliou o
uso da planta na medicina.
"A maconha
medicinal é cada vez mais usada como tratamento ou tratamento
adjunto com diferentes níveis de eficácia em vários distúrbios
neurológicos (...) como esclerose múltipla, autismo, doença de
Parkinson e Alzheimer".
Cultivo em casa
A mãe dos meninos
conta que a terapeuta deles indicou um médico que prescreve o óleo
de cannabis. Foram quatro meses de acompanhamento até a indicação
para o tratamento. A mulher reafirma a importância de explicar que
todo o tratamento é acompanhado pelo médico e que não há
“amadorismo”.
Ela também defende
que o cultivo domiciliar é regrado. Na ação com obteve o habeas
corpus, a Defensoria Pública argumentou que a família passou por
cursos e palestras sobre o plantio e extração do óleo.
A preocupação dela
é com o preconceito e as denúncias infundadas que já prejudicaram
outras famílias. “Tem família que perdeu tudo [que plantou]".
O médico psiquiatra
e professor da PUC afirma que há dificuldades no cultivo domiciliar.
Uma delas é a possível variação das concentrações de CBD e THC
das plantas. "Felizmente, o potencial de gravidade/morte com o
uso do óleo é baixo", ameniza.
Antes mesmo do
habeas corpus, uma liminar da mesma ação, garantida pelo TJ-SP em
20 de março, já dava permissão para a família cultivar.
Atualmente, eles mantêm cerca de 15 pés ainda pequenos.
Como o tempo entre o
plantio e o uso do óleo chega a oito meses, a mulher estima precisar
de 30 pés para garantir o tratamento por um ano dos dois filhos. O
caçula toma seis gotas diárias, enquanto o mais velho faz uso de
oito.
“A gente consegue
ministrar diluído numa Nutella, num leite, às vezes consegue
colocar na própria comida mesmo, no arroz e feijão, é uma forma de
conseguir ministrar”, explica. Com o habeas corpus, a família de
Campinas tem garantido o direito de cultivo sem a possibilidade de
apreensão das mudas. Fonte: G1 Globo.
Assinar:
Comentários (Atom)