22/10/2021 - Idoso com Parkinson realizou sonho de saltar de paraquedas três anos antes de morrer: 'Aventura até o fim', diz filho
Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
sexta-feira, 22 de outubro de 2021
quinta-feira, 21 de outubro de 2021
Mudanças comportamentais e Parkinson
October 04, 2021 - As pessoas costumam pensar na doença de Parkinson simplesmente como um distúrbio do movimento, mas também tem sintomas não motores. Muitas pessoas que vivem com Parkinson apresentam comportamentos que são perturbadores para a pessoa e sua família. Essas mudanças comportamentais podem ser um sintoma da doença de Parkinson ou um efeito colateral da medicação.
Os membros do MyParkinsonsTeam compartilharam muitas experiências que variam de irritantes a fatais. Algumas pessoas com doença de Parkinson lutam contra a raiva ou o comportamento impulsivo que pode afetar seus amigos e familiares. Outros têm alucinações que os levam a agir de maneiras que não fazem sentido para seus cuidadores. Além disso, problemas de atenção e motivação são comuns e tornam as tarefas diárias mais difíceis. Essas mudanças comportamentais às vezes podem afetar a qualidade de vida e colocar as pessoas com Parkinson em perigo.
Felizmente, existem tratamentos que podem
ajudar. Com monitoramento cuidadoso e apoio de entes queridos, as
pessoas que vivem com a doença de Parkinson podem gerenciar esses
sintomas de comportamento e, às vezes, até mesmo usar os sintomas a
seu favor.
Impulsividade e comportamentos obsessivos na
doença de Parkinson
Uma das mudanças mais surpreendentes para
as pessoas com Parkinson são os transtornos de controle dos impulsos
e comportamentos obsessivos. Algumas pessoas começam a jogar ou a
gastar mais, por exemplo. Um membro do MyParkinsonsTeam ficou
acordado a noite toda fazendo compras e comprou 10 pranchas de surfe
em um curto espaço de tempo.
Muitos membros do
MyParkinsonsTeam também descobriram que seu desejo sexual disparou.
Um membro disse que suas crescentes necessidades sexuais eram demais
para sua esposa e prejudicavam seu casamento. Outro membro,
entretanto, estava feliz com seu "maravilhoso despertar sexual
pós-menopausa".
Algumas mudanças comportamentais
são semelhantes aos sintomas do transtorno obsessivo-compulsivo
(TOC) e podem causar problemas reais para pessoas que vivem com
Parkinson. Por exemplo, um membro disse que seu marido começou a
desmontar e remontar coisas, o que se tornou um problema quando gerou
$ 3.500 em contas de conserto. Outras vezes, os comportamentos
obsessivos podem ser produtivos, como a criatividade artística
renovada. Um membro começou a fazer bandeiras de madeira para
vender, dando alguns ganhos para organizações de veteranos.
Quão
comuns são a impulsividade e os comportamentos obsessivos na doença
de Parkinson?
Cerca de 14 por cento das pessoas que vivem com
Parkinson apresentam comportamentos obsessivos e impulsivos.
1Qual
é o estágio de início da impulsividade e comportamentos obsessivos
na doença de Parkinson?
Os distúrbios do controle de impulsos
e os sintomas de TOC tendem a aparecer depois que uma pessoa começa
o tratamento com medicamentos agonistas da dopamina, como Requip
(ropinirol) e Mirapex (dicloridrato de pramipexol) (N.T.: no Brasil o
mais comum é o Sifrol). Os comportamentos impulsivos são
especialmente comuns em pessoas que estão tomando um agonista da
dopamina e Rytary (levodopa / carbidopa) (N.T.: no Brasil o mais
difundido é o Prolopa)
As drogas agonistas da dopamina
agem como a dopamina no cérebro, e o corpo transforma a levodopa em
dopamina. O aumento da atividade da dopamina no cérebro ajuda na
disfunção motora, mas também aumenta o sistema de recompensa, o
que pode causar sintomas obsessivos e comportamentos impulsivos no
Parkinson. O uso de agonistas da dopamina como o ropinirol tem sido
associado a um aumento do comportamento de risco e do jogo.
Como
a impulsividade e os comportamentos obsessivos no Parkinson são
tratados?
Reduzir ou remover o tratamento com o agonista da
dopamina e mudar para a medicação de liberação prolongada de
levodopa geralmente ajuda a aliviar esses sintomas. Grupos de apoio
para comportamentos impulsivos, como jogos de azar, também podem
ajudar.
Apatia na doença de Parkinson
Pessoas que
experimentam sentimentos de apatia perdem o interesse pelas coisas
que antes gostavam e podem ter reações embotadas ao que de outra
forma seriam momentos de alegria, tristeza ou raiva. Experimentar
apatia pode ser angustiante para a pessoa que vive com Parkinson e
seus entes queridos.
Os membros do MyParkinsonsTeam
compartilharam algumas de suas experiências com a apatia relacionada
ao Parkinson. Um membro disse: “Sinto-me apático nestes últimos
meses. Não no sentido de desmotivado ou entediado. É mais como se
sentir entorpecido. Pouco me importa se as coisas derem errado. Da
mesma forma, não consigo reunir felicidade quando coisas
maravilhosas acontecem, como o nascimento de um bebê. Eu costumava
sentir alegria e tristeza intensamente. ” Outro membro respondeu
dizendo que mal conseguiram reunir entusiasmo quando sua filha
anunciou que estava grávida.
Quão comum é a apatia na
doença de Parkinson?
Até 60 por cento das pessoas que vivem
com a doença de Parkinson sentirão apatia em algum ponto no curso
da progressão da doença.
O que causa impulsividade e comportamentos obsessivos na doença de Parkinson?
Esses efeitos colaterais provavelmente se desenvolvem
por causa de como os medicamentos para Parkinson afetam a dopamina no
cérebro. A doença de Parkinson danifica os neurônios
dopaminérgicos - células que produzem dopamina. Às vezes chamada
de “substância química do prazer”, a dopamina é um
neurotransmissor produzido no cérebro. É importante para o
movimento e o sistema de recompensa que ajuda a controlar a
motivação.
As drogas agonistas da dopamina agem como a
dopamina no cérebro, e o corpo transforma a levodopa em dopamina. O
aumento da atividade da dopamina no cérebro ajuda na disfunção
motora, mas também aumenta o sistema de recompensa, o que pode
causar sintomas obsessivos e comportamentos impulsivos no Parkinson.
O uso de agonistas da dopamina como o ropinirol tem sido associado a
um aumento do comportamento de risco e do jogo.
Como a
impulsividade e os comportamentos obsessivos no Parkinson são
tratados?
Reduzir ou remover o tratamento com o agonista da
dopamina e mudar para a medicação de liberação prolongada de
levodopa geralmente ajuda a aliviar esses sintomas. Grupos de apoio
para comportamentos impulsivos, como jogos de azar, também podem
ajudar.
Apatia na doença de Parkinson
Pessoas que
experimentam sentimentos de apatia perdem o interesse pelas coisas
que antes gostavam e podem ter reações embotadas ao que de outra
forma seriam momentos de alegria, tristeza ou raiva. Experimentar
apatia pode ser angustiante para a pessoa que vive com Parkinson e
seus entes queridos.
Os membros do MyParkinsonsTeam
compartilharam algumas de suas experiências com a apatia relacionada
ao Parkinson. Um membro disse: “Sinto-me apático nestes últimos
meses. Não no sentido de desmotivado ou entediado. É mais como se
sentir entorpecido. Pouco me importa se as coisas derem errado. Da
mesma forma, não consigo reunir felicidade quando coisas
maravilhosas acontecem, como o nascimento de um bebê. Eu costumava
sentir alegria e tristeza intensamente. ” Outro membro respondeu
dizendo que mal conseguiram reunir entusiasmo quando sua filha
anunciou que estava grávida.
Quão comum é a apatia na
doença de Parkinson?
Até 60 por cento das pessoas que vivem
com a doença de Parkinson sentirão apatia em algum ponto no curso
da progressão da doença.
Qual é o estágio de início
da apatia na doença de Parkinson?
Algumas pessoas com Parkinson
começam a perder o interesse nas atividades no início da
progressão, antes de serem inicialmente diagnosticadas com a
doença.
O que causa apatia no Parkinson?
A causa
raiz da apatia no Parkinson não é clara. Apatia é um sintoma comum
de depressão, e 35 por cento das pessoas com Parkinson apresentam
depressão ou sintomas semelhantes aos da depressão. No entanto,
muitas pessoas com Parkinson que não têm depressão experimentam
apatia, então não há uma relação clara de causa e efeito. A
apatia pode ser devida a mudanças nos centros de recompensa do
cérebro.
Como é tratada a apatia no Parkinson?
Se
uma pessoa está experimentando outros sintomas depressivos, tratar
os sintomas depressivos com psicoterapia e medicamentos pode ajudar
com um pouco de apatia. Os antidepressivos mais comuns prescritos
para pessoas com Parkinson são inibidores seletivos da recaptação
da serotonina (SSRIs), como aqueles administrados para outros
transtornos depressivos. O tratamento com o agonista da dopamina
piribedil também pode ajudar.
Ataques de pânico e
irritabilidade na doença de Parkinson
A ansiedade durante a
doença de Parkinson pode contribuir para a irritabilidade e acessos
de raiva que podem prejudicar as pessoas com Parkinson e seus entes
queridos. Um membro do MyParkinsonsTeam disse que desenvolveram novos
ataques intensos de ciúme e pânico quando não conseguiam falar com
o marido por telefone. Outro membro disse que a irritabilidade de seu
marido os levou a brigar quase todos os dias. O aumento da
irritabilidade agrava o estresse que as pessoas com Parkinson estão
sentindo e pode exacerbar outros sintomas comportamentais e conflitos
interpessoais.
Quão comuns são os ataques de pânico e
irritabilidade no Parkinson?
Entre 20% e 50% das pessoas
com doença de Parkinson desenvolvem problemas de ansiedade.
Qual
é o estágio de início dos ataques de pânico e irritabilidade na
doença de Parkinson?
Os problemas de ansiedade tendem a começar
no início da progressão da doença e podem piorar com o tempo.
O
que causa ataques de pânico e irritabilidade no Parkinson?
Os
cientistas não têm certeza se o pânico e a irritabilidade são
causados diretamente pela doença de Parkinson ou por
transtornos de humor comórbidos, como depressão e transtorno de
ansiedade.
Como são tratados os ataques de pânico e
irritabilidade no Parkinson?
Alguns membros do MyParkinsonsTeam
recomendaram mudanças no estilo de vida, como viver separado ou se
afastar quando uma discussão aumenta. Para algumas pessoas,
medicamentos ansiolíticos, como os benzodiazepínicos, podem ajudar
nesses casos
Como são tratados
os ataques de pânico e irritabilidade no Parkinson?
Alguns
membros do MyParkinsonsTeam recomendaram mudanças no estilo de vida,
como viver separado ou se afastar quando uma discussão aumenta. Para
algumas pessoas, medicamentos ansiolíticos como os benzodiazepínicos
podem ajudar com esses sintomas, assim como a terapia
cognitivo-comportamental.
Alucinações e psicose na
doença de Parkinson
Sintomas neuropsiquiátricos preocupantes
na doença de Parkinson incluem alucinações e psicose. Pessoas que
têm alucinações podem ver coisas que não existem, ouvir vozes ou
sentir uma presença invisível. Um membro do MyParkinsonsTeam disse
que “sombras tornam-se demônios e espíritos”. O marido de outro
membro começou a ter ilusões de que eles haviam convidado pessoas
quando o casal nem mesmo tinha falado com eles.
Quão
comuns são as alucinações e a psicose no Parkinson?
A
prevalência de alucinações depende do tipo. Alucinações visuais
ocorrem em 22 por cento a 38 por cento das pessoas com Parkinson.
Enquanto isso, as alucinações auditivas ocorrem em até 22 por
cento dos casos.
Qual é o estágio de início das
alucinações e psicose na doença de Parkinson?
As alucinações
podem começar nos estágios iniciais ou posteriores da doença e
podem aumentar com a gravidade ao longo do tempo. Pessoas que
apresentam alucinações antes de 5,5 anos no curso da doença
geralmente têm distúrbios motores precoces mais pronunciados e
tomam altas doses de medicamentos. Alucinações e psicose que se
desenvolvem nas fases posteriores tendem a estar associadas ao
declínio cognitivo.
O que causa alucinações e psicose
na doença de Parkinson?
A fonte da psicose não é totalmente
compreendida. No entanto, mudanças em importantes estruturas
cerebrais podem ser parcialmente responsáveis. Alguns casos de
psicose podem ser causados por tratamento de longo prazo com
medicação dopaminérgica. A cirurgia de estimulação cerebral
profunda também pode piorar os sintomas psicóticos existentes em
algumas pessoas.
Como as alucinações e psicose no
Parkinson são tratadas?
O tratamento para a psicose relacionada
ao Parkinson pode envolver a adição de medicamentos antipsicóticos
ou a redução da dose de medicamentos dopaminérgicos.
Independentemente disso, as pessoas que apresentam esses sintomas
precisam de atenção cuidadosa e apoio de seus entes queridos e
profissionais de saúde para evitar que possam causar danos a si
mesmas.
Comprometimento cognitivo na doença de
Parkinson
Comprometimento cognitivo e demência são comuns em
condições neurológicas progressivas, como doença de Parkinson e
doença de Alzheimer. Ao contrário do declínio cognitivo na doença
de Alzheimer, no entanto, as pessoas que vivem com Parkinson têm
problemas com planejamento, atenção e motivação mais cedo do que
problemas com a memória.
Alguns membros do
MyParkinsonsTeam falaram sobre esquecer o dia da semana e como
ficaram surpresos ao verificar o calendário. Outros mencionaram a
perda de itens importantes como chaves e telefones.
Quão
comum é o comprometimento cognitivo na doença de Parkinson?
Entre
18% e 41% das pessoas com Parkinson desenvolvem demência ou alguma
forma de declínio cognitivo.
Qual é o estágio de início
da deficiência cognitiva na doença de Parkinson?
Até 20 por
cento das pessoas que vivem com Parkinson já apresentavam
comprometimento cognitivo leve no momento do diagnóstico. No
entanto, pode levar até 20 anos para que essa deficiência avance
para demência.
O que causa deficiência cognitiva na
doença de Parkinson?
A causa raiz da cognição prejudicada no
Parkinson não é clara. Pode ser causado pela neurologia da doença.
Os cientistas descobriram que problemas de sono e sono REM
insuficiente são comuns no Parkinson e estão associados ao declínio
cognitivo e à demência.
Como o comprometimento cognitivo
no Parkinson é tratado?
Os médicos podem prescrever
medicamentos como Namenda (memantina) e recomendar avaliações
neuropsiquiátricas regulares para ver se os sintomas cognitivos
estão piorando.
Dicas para gerenciar mudanças
comportamentais na doença de Parkinson
A orientação de
profissionais médicos é crucial, mas o conselho de outras pessoas
com Parkinson pode fazer a diferença entre viver e prosperar. A
seguir estão sugestões de membros do MyParkinsonsTeam para
gerenciar as mudanças comportamentais na doença de
Parkinson.
Encontre canais saudáveis para canalizar
comportamentos obsessivos, como arte, marcenaria, música ou
videogame.
Eduque você e seus entes queridos para que outras
pessoas possam ajudar a identificar e controlar os sintomas
comportamentais e as mudanças de humor.
Se você é um cuidador
ou ente querido de uma pessoa com Parkinson, seja paciente e escolha
suas batalhas. Afaste-se, se possível, para limpar a cabeça antes
de se envolver.
Tome seus medicamentos na hora certa e com uma
refeição ou lanche, se aconselhado. Certifique-se de tomar o
medicamento conforme prescrito e informe a sua equipe médica se
tiver algum efeito colateral.
Se as mudanças de comportamento ou de personalidade tornarem os arranjos de moradia com seu cônjuge muito complicados, considere arranjos de moradia separados.
Se você tem Parkinson, seja gentil com você mesmo.
Se o seu ente querido tem, dê-lhe graça ao mesmo tempo que cuida de
suas necessidades e bem-estar.
É difícil fazer tudo sozinho,
então encontre grupos de suporte presenciais e online.
MyParkinsonsTeam é um excelente lugar para começar.
Fale com
outras pessoas que entendem
MyParkinsonsTeam é a rede social
para pessoas com doença de Parkinson e seus entes queridos. No
MyParkinsonsTeam, mais de 79.000 membros se reúnem para fazer
perguntas, dar conselhos e compartilhar suas histórias com outras
pessoas que entendem a vida com a doença de Parkinson.
Tem algo a acrescentar à conversa? Compartilhe sua experiência nos comentários abaixo ou inicie uma conversa postando no MyParkinsonsTeam. (em inglês) Original em inglês, tradução Google, revisão Hugo. Fonte: MyParkinsonsTeam.
Projeto de lei que regula uso medicinal da cannabis no RN é aprovado por Comissão da AL
21/10/2021 - Projeto de lei que regula uso medicinal da cannabis no RN é aprovado por Comissão da AL.
Desgastando / Wearing Off
Desgastando (Wearing Off)
O desgaste é uma complicação que pode ocorrer após
alguns anos de uso da levodopa para tratar o Parkinson. Durante o
desgaste, os sintomas de Parkinson começam a retornar ou piorar
antes da próxima dose de levodopa e melhoram quando a próxima dose
é tomada.
O seu médico pode controlar o enfraquecimento
adicionando ou alterando a sua medicação, dose ou horário.
Portanto, é importante informar ao seu médico se você estiver
passando por enfraquecimento. O 'Estou experimentando o desgaste?
‘Seção deste folheto de informações o ajudará a identificar se
você experimenta o desgaste e pode atuar como um ponto de partida
para discussões com seu médico.
No início
Quando
você começa a tomar levodopa, você sente uma melhora notável nos
sintomas do seu Parkinson, que é mantida ao longo do dia. Seu
medicamento aumenta os níveis de dopamina em seu cérebro por várias
horas, então a maioria das pessoas consegue um controle eficaz dos
sintomas com três doses por dia.
Por que as coisas
mudam
O Parkinson é uma doença lentamente progressiva, então
os sintomas que você experimenta mudarão e evoluirão com o tempo.
O nível de dopamina em seu cérebro diminui gradualmente, o que
torna mais difícil para cada dose de levodopa prevenir o
ressurgimento dos sintomas. As doses de levodopa são eficazes por um
período de tempo mais curto. Quando isso acontece, a maioria das
pessoas começa a sentir flutuações no controle dos sintomas ao
longo do dia.
O que está perdendo?
Desgaste é o
termo usado quando os efeitos da levodopa "passam" ou
diminuem antes da hora da próxima dose. Os sintomas de Parkinson
retornam ou pioram antes da próxima dose de levodopa e melhoram após
a próxima dose. Muitas pessoas se referem a si mesmas como 'ligado'
(on) durante o tempo em que a medicação está funcionando e
'desligado' (off) quando o efeito do medicamento passa.
O
que você experimenta
Para algumas pessoas, o desgaste pode
começar dentro de um a dois anos após o início da terapia com
levodopa; para outros, a levodopa pode permanecer eficaz por cinco
anos ou mais. A experiência de cada pessoa com o Parkinson é
diferente, então os sintomas de desgaste que você nota são
individuais para você. Muitas pessoas acham que os problemas de
movimento (sintomas motores) retornam durante o desgaste, mas outros
sintomas (não motores) também podem ocorrer. Veja as perguntas em
‘Estou experimentando desgaste? "Seção para uma lista dos
tipos de sintomas que você pode sentir durante o
desgaste.
Diagnosticando desgaste
Como as pessoas com
Parkinson geralmente visitam o médico quando estão "ligadas"
(ou seja, a medicação funciona), seu médico pode não perceber que
seus sintomas voltam entre as doses da medicação. Não espere que o
seu médico pergunte sobre o efeito - diga a eles por quanto tempo
cada dose do medicamento está funcionando e o que acontece quando o
efeito passa.
O que pode ser feito?
O seu médico
pode ajudá-lo a controlar o enfraquecimento adicionando ou alterando
a sua medicação, dose ou horário. Existem várias maneiras de
aumentar o tempo que você gasta 'ligado' e diminuir seus períodos
de 'folga'. Esses incluem:
Alterar a sua dose, frequência
da dose ou horário da medicação
Mudar a sua medicação para
incluir medicamentos que previnam a degradação da levodopa no seu
corpo (estes podem prolongar a duração do benefício da levodopa e
podem ser combinados com a levodopa num único comprimido ou tomados
separadamente).
Alterar a formulação de sua levodopa para
fornecer liberação controlada
Adicionar outra classe de
medicamento, como um agonista da dopamina, ao seu medicamento.
Estou experimentando o desgaste?
Um cartão de perguntas de desgaste foi desenvolvido por especialistas em Parkinson para ajudá-lo a reconhecer se você está passando por desgaste. Cada pergunta pergunta se você experimenta um determinado sintoma durante um dia normal e se esse sintoma melhora após tomar a próxima dose da medicação. Se um ou mais desses sintomas se desenvolverem durante um dia normal e melhorarem depois de tomar a medicação, você pode estar apresentando enfraquecimento.
Para obter uma cópia do cartão de perguntas sobre desgaste, faça o download aqui. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsonswa.
Familiares denunciam falta de alimentação especial e atendimento médico para paciente com Parkinson em RO
Mulher está acamada e só pode se alimentar através de sonda em Porto Velho. "A gente está vendendo até as coisas de dentro de casa para poder comprar a alimentação dela", desabafa a família.
20/10/2021 - A família de Geralda Soares do Nascimento, de 82 anos, denuncia que a idosa, diagnosticada com a doença de Parkinson, está há meses sem receber do Governo de Rondônia a dieta especial nasoenteral, que é sua única fonte de alimentação, além do atendimento médico domiciliar, segundo relato de familiares ao g1.
"A gente está se virando como pode, vendendo até as coisas de dentro de casa para poder comprar a alimentação dela", revela a filha Maria Domingas, de 49 anos.
De acordo com a família, Geralda foi internada no meio deste ano com uma infecção grave. Após cerca de um mês, os médicos a liberaram sob os cuidados do Serviço Assistencial Multidisciplinar e Domiciliar (Samd) que é oferecido pelo Estado.
Por estar muito debilitada, ela se alimenta somente através de sonda com uma nutrição especial normalmente também cedida pelo governo. Nos primeiros meses os serviços teriam sido prestados corretamente, mas pouco tempo depois começaram a faltar.
Mulher está acamada e se alimenta unicamente através de sonda — Foto: Arquivo pessoal
Maria Domingas diz que a mãe está acamada, não consegue mais andar e precisa de especialistas como fonoaudiólogos, fisioterapeutas e de alguém para trocar curativos e auxiliar nos cuidados diários.
"O neurologista falou que se fizesse o tratamento certinho nela, ela poderia voltar a andar, mas como não tem um fisioterapeuta vai ficar difícil", conta.
A família paga consultas, quando necessário, compra medicamentos e a alimentação especial para a melhora da mãe, mas não conseguem arcar os custos por muito tempo. Eles chegaram até a contratar uma pessoa para ajudar nos cuidados médicos. Segundo Maria, ela tentou contato com o governo várias vezes, sem sucesso.
O que diz o governo?
O g1 entrou em contato com o Governo de Rondônia para entender o motivo da falta do serviço. Em nota, o governo explicou que o papel do Samd é "fazer a prescrição médica e o laudo do nutricionista aos pacientes. A responsabilidade da busca da dieta é do cuidador paciente". E acrescentou que geralmente o paciente não é desligado do programa e sim transferido para atenção básica.
"Caso o paciente torne a desenvolver alguma patologia que a saúde da família não consiga tratar, o Samd readmite o paciente no programa novamente mediante de encaminhamento do médico assistente da saúde da família ou se caso ele esteja internado, o médico visitador do hospital solicita a avaliação do Samd no leito antes que ele saia do hospital", consta na explicação.
Até agosto de 2021, o Samd realizou 148.916 atendimentos domiciliares.
Caso recente (veja vídeo, na fonte)
Denúncia acusa governo de suspender alimentação especial para pacientes com sonda em RO
Antônio Oliveira morreu aos 70 anos após meses lutando contra o câncer. Ele também enfrentou a falta de alimentação cedida pelo governo. O caso foi denunciado pelo filho, Fernando Oliveira.
Através de uma ação da Justiça do Estado, ele conseguiu garantir o direito de receber a alimentação e por meio da decisão, uma ação civil pública foi ajuizada com o objetivo de beneficiar outros 750 pacientes que também dependiam da alimentação.
No entanto, de acordo com Fernando, quando o serviço voltou a ser oferecido, o pai já tinha perdido sete quilos e estava bem desnutrido.
A família de Geralda contou ao g1 ter achado que, após a decisão envolvendo esse paciente, a mãe também voltaria a receber a alimentação, o que não aconteceu. Fonte: G1.
quarta-feira, 20 de outubro de 2021
Estudo revela que o córtex motor pode ter um papel maior na doença de Parkinson
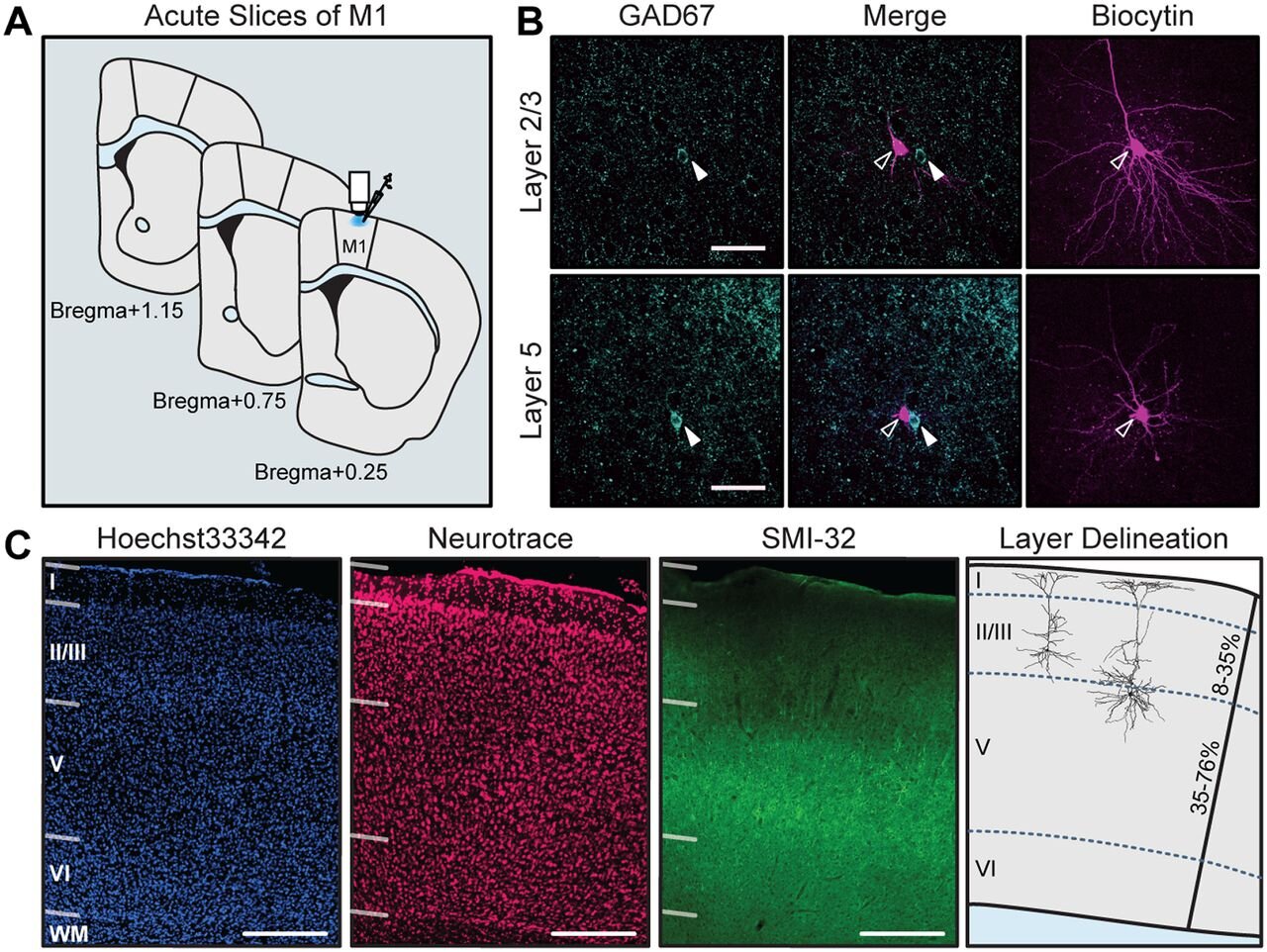
Registros de células inteiras de neurônios excitatórios no membro anterior M1 foram localizados em L2 / 3 e L5. A, Esquema mostrando a extensão anterior – posterior de cortes registrados, restrito à área do membro anterior de M1. B, Os neurônios registrados foram visualizados com marcação de biocitina com estreptavidina e confirmados como excitatórios por imunorreatividade negativa para GAD67. GAD67 e imagens mescladas são mostradas em uma profundidade de plano z; As imagens da biocitina são mostradas como uma pilha colapsada abrangendo todo o neurônio. Setas abertas, GAD67– neurônios cheios de biocitina; setas fechadas, vizinhos GAD67 + interneurônios (não registrados) na mesma profundidade. Barra de escala, 50 μm. C, Coloração histológica da citoarquitetura usada para definir as camadas corticais. A coloração Hoechst 33342 é uma contracoloração nuclear de todas as células da região, Neurotrace foi usado como uma coloração específica de neurônio para somata, SMI-32 marca um subconjunto de neurônios piramidais na camada 3 e camada 5. Barra de escala, 200 μm. Painel mais à direita, dois exemplos de neurônios localizados em L2 / 3 e L5; neurônios localizados dentro de 8–35% da profundidade cortical total foram definidos como L2 / 3; neurônios dentro de 35-76% da profundidade cortical foram definidos como L5. Crédito: DOI: 10.1523 / ENEURO.0548-19.2021
OCTOBER 20, 2021 - O papel da perda de
neurônios e dopamina na doença de Parkinson (DP) é há muito
reconhecido por neurocientistas. No entanto, como a modulação
dopaminérgica afeta as regiões cerebrais envolvidas no controle do
movimento voluntário permanece um assunto de investigação.
Pesquisadores do Departamento de Neurobiologia e Comportamento do
College of Arts and Sciences e da Renaissance School of Medicine da
Stony Brook University usaram um modelo experimental para demonstrar
que a perda de centros dopaminérgicos do mesencéfalo prejudica a
capacidade de transformação dos neurônios do córtex motor
primário entradas na saída apropriada. A descoberta, publicada na
eNeuro, apóia uma nova linha de pesquisa sobre as origens das
alterações no córtex motor e seu papel durante a DP.
Pacientes
com DP apresentam atividade anormal no córtex motor, o que até o
momento permanece difícil de explicar. Os cientistas propuseram que
a disfunção do córtex motor na DP pode resultar da perda da
inervação dopaminérgica direta do córtex ou, alternativamente,
pode surgir como consequência da patologia dos gânglios da
base.
"Nosso estudo mostra que as mudanças na
excitabilidade dos neurônios do córtex motor muito provavelmente
são devidas à patologia dos gânglios da base e não à perda da
inervação dopaminérgica direta do córtex motor", disse
Arianna Maffei, Ph.D., Professora de Neurobiologia e Comportamento.
"Os resultados que mostramos apóiam a ideia de que as mudanças
na atividade do córtex motor devido à perda de dopamina são muito
importantes para a fisiopatologia da DP. Isso adiciona ao nosso
conhecimento atual e aponta para o córtex motor como um novo local
potencial para intervenção."
A equipe de pesquisa
avaliou como a perda de dopamina afeta a função de entrada / saída
dos neurônios no córtex motor. Eles testaram três maneiras
diferentes de reduzir a sinalização de dopamina para perguntar como
a disfunção do córtex motor pode surgir: 1) Farmacologia usada
para bloquear os receptores seletivamente no córtex motor 2) Injetar
uma toxina que mata neurônios dopaminérgicos no mesencéfalo para
induzir a patologia dos gânglios da base, e 3) Usou a mesma toxina
para eliminar os axônios dos neurônios da dopamina no córtex motor
para testar a possibilidade de que a perda de entrada dopaminérgica
para o córtex motor possa ser responsável por sua disfunção.
O
professor Maffei explica que a ideia por trás dessas abordagens era
dissecar os mecanismos do circuito subjacentes à perda de função
no córtex motor e possivelmente usar esses dados para entender
melhor a fisiopatologia da DP.
No geral, a pesquisa
demonstrou que a diminuição da sinalização da dopamina, seja
aguda ou crônica, tem efeitos profundos na excitabilidade dos
neurônios do córtex motor primário.
Os autores
acreditam que os resultados devem estimular pesquisas adicionais que
enfoquem o córtex motor primário como um local adicional de
intervenção para tratar os sintomas motores e melhorar os
resultados em pacientes com DP. Original em inglês, tradução
Google, revisão Hugo. Fonte: Medicalxpress.
Infecções virais podem promover as doenças de Alzheimer e Parkinson: Relatório
Oct 20, 2021 - Uma pesquisa recente publicada na Nature Communications mostra como produtos químicos específicos em superfícies de vírus podem aumentar a agregação de proteínas prejudiciais ligadas a doenças como Alzheimer e Parkinson.
Não é um conceito
novo que infecções microbianas possam causar doenças
neurológicas.
Os cientistas têm especulado sobre como
uma infecção viral aguda pode levar a distúrbios neurológicos
progressivos anos, se não décadas, mais tarde, desde os anos
1950.
Embora as evidências dessa ligação estejam
aumentando, os métodos pelos quais os riscos virais podem afetar o
curso dos distúrbios cerebrais permanecem especulativos.
De
acordo com uma teoria popular, certas infecções virais podem causar
respostas imunológicas aberrantes que permanecem por anos,
eventualmente causando danos neurológicos associados a certos
distúrbios cerebrais.
Este novo estudo oferece uma nova
explicação para a conexão entre vírus e doenças cerebrais.
Os
pesquisadores estudaram como os produtos químicos na superfície de
certos vírus podem promover a disseminação e o acúmulo de
proteínas implicadas em doenças como Alzheimer.
Um
artigo publicado no Journal of Parkinson's Illness recomendou uma
vigilância aprimorada das doenças neurológicas nos próximos
anos.
Os pesquisadores identificaram uma variedade de
maneiras pelas quais o COVID-19 pode aumentar rapidamente o número
de pacientes com Parkinson, bem como um aumento nos casos de
Parkinson relatados nos anos após a pandemia de gripe espanhola de
1918. Original em inglês, tradução Google, revisão Hugo. Fonte:
Wionews.
MICHAEL J. FOX JÁ ARRECADOU R $ 5,5 BILHÕES PARA ENCONTRAR CURA DO PARKINSON: "SÓ VOU PARAR QUANDO CONSEGUIR"
Michael J. Fox foi diagnosticado com a doença em 1991
Astro de Volta Para o Futuro tem fundação dedicada a pesquisas sobre o Parkinson - Reprodução / ABC
19/10/2021 - Michael J. Fox, 60 anos, afirmou
que sua fundação para pesquisas sobre o Parkinson já conseguiu
arrecadar US $ 1 bilhão, cerca de R $ 5,55 bilhões na cotação
atual, em entrevista à revista Variety.
Michael, que está
comemorando 20 anos da Fundação Michael J. Fox para a Pesquisa de
Parkinson, comemorado no dia 23 de outubro, foi diagnosticado com a
doença em 1991. O ator revelou o diagnóstico apenas em 1998.
Ele
conta que deseja aperfeiçoar tratamentos para quem tem uma doença,
além de encontrar uma cura: "[Há] terapias que tratam a vida
muito melhor para muitas pessoas. Eu aproveito mais a vida. Estou
mais confortável comigo mesmo do que estava há 20 anos . "
"Posso
sentar e ficar calmo. Eu não poderia fazer isso 25 anos atrás. São
os medicamentos, os coquetéis farmacêuticos e as terapias de que
participamos", disse. Enfrentando o Parkinson há 30 anos, o
ator não deixa de participar de séries e filmes. Ele também
mencionou estudos recentes que afirmam que "biomarcadores do
nosso organismo podem trazer uma chave para o avanço dos tratamentos
e para a prevenção do Parkinson".
"Eu só
quero fazer isso. Estou comprometido com isso. Só vou parar quando
conseguir", contou. Em novembro de 2020, o astro de De Volta
Para o Futuro relatou sua luta contra o Parkinson em sua
autobiografia No Time Like the Future: An Optimist Considers
Morality. Michael, revelado em entrevista à Gente na época, que
costuma praticar trava-língua para poder melhorar sua projeção e
dicção. Fonte: CenaPop.
/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2021/y/O/xMKVJoTJ2zlVSZAX1YDA/whatsapp-image-2021-10-21-at-20.16.05.jpeg)

/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2021/G/W/h616glTBq8gsZF8Fo8aA/acamada-g1-ro.png)