Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
domingo, 28 de julho de 2019
quarta-feira, 24 de julho de 2019
A ética das interfaces cérebro-computador
À medida que as tecnologias que integram o cérebro aos computadores se tornam mais complexas, também surgem os problemas éticos que cercam seu uso.
 |
| Um capacete contendo uma interface cérebro-computador que permite ao usuário selecionar símbolos em uma tela usando a atividade cerebral.Credit: Jean-Pierre Clatot / AFP / Getty |
Um extrato deste artigo:
(...)
Mentes em mudança
No final dos anos 80, cientistas na França inseriram eletrodos nos cérebros de pessoas com doença avançada de Parkinson. Eles pretendiam passar correntes elétricas através de regiões que eles pensavam estar causando tremores, para suprimir a atividade neural local. Essa estimulação cerebral profunda (DBS) pode ser extremamente eficaz: tremores violentos e debilitantes geralmente diminuem no momento em que os eletrodos são ativados.
A Food and Drug Administration dos EUA aprovou o uso de DBS em pessoas com doença de Parkinson em 1997. Desde então, a tecnologia passou a ser usada em outras condições: a DBS foi aprovada para tratar transtorno obsessivo-compulsivo e epilepsia, e está sendo investigada por uso em condições de saúde mental, como depressão e anorexia.
Por ser uma tecnologia que pode mudar poderosamente a atividade do órgão que gera nosso senso de personalidade, o DBS evoca preocupações de que outros tratamentos não. "Isso levanta questões sobre a autonomia porque está modulando diretamente o cérebro", diz Hannah Maslen, neuroeticista da Universidade de Oxford, no Reino Unido.
Surgiram relatos de que uma minoria de pessoas que se submetem ao DBS para a doença de Parkinson se tornam hipersexuais ou desenvolvem outros problemas de controle de impulsos. Uma pessoa com dor crônica tornou-se profundamente apática após o tratamento com DBS. “O DBS é muito eficaz”, diz Gilbert, “ao ponto de distorcer as percepções dos pacientes sobre si mesmos.” Algumas pessoas que receberam DBS para depressão ou transtorno obsessivo-compulsivo relataram que sua auto percepção (N.T.: sense of agency) havia se tornada confusa. "Você só quer saber o quanto você é mais", disse um deles. “Quanto disso é meu padrão de pensamento? Como eu lidaria com isso se eu não tivesse o sistema de estimulação? Você meio que se sente artificial.
Neuroeticistas começaram a notar a natureza complexa dos efeitos colaterais da terapia. "Alguns efeitos que podem ser descritos como alterações de personalidade são mais problemáticos do que outros", diz Maslen. Uma questão crucial é se a pessoa que está sendo estimulada pode refletir sobre como ela mudou. Gilbert, por exemplo, descreve um paciente DBS que começou a jogar compulsivamente, soprando as economias de sua família e parecendo não se importar. Ele só conseguia entender o quão problemático era seu comportamento quando a estimulação foi desligada.
Esses casos apresentam sérias dúvidas sobre como a tecnologia pode afetar a capacidade de uma pessoa de dar o consentimento para ser tratada ou de continuar com o tratamento. Se a pessoa que está passando por DBS está feliz em continuar, deve um membro da família ou médico em questão ser capaz de anulá-los? Se alguém que não seja o paciente puder encerrar o tratamento contra os desejos do paciente, isso implica que a tecnologia degrada a capacidade das pessoas de tomar decisões por si mesmas. Sugere que, se uma pessoa pensa de certa maneira apenas quando uma corrente elétrica altera sua atividade cerebral, esses pensamentos não refletem um eu autêntico.
Tais dilemas são mais espinhosos sob condições nas quais o objetivo explícito do tratamento é mudar traços ou comportamentos que contribuem para o senso de identidade de uma pessoa, como aqueles associados à anorexia nervosa da condição de saúde mental. “Se, antes do DBS, um paciente diz: 'Eu sou alguém que valoriza ser magro sobre todas as outras coisas', e então você estimula e seu comportamento ou perspectiva é modificado”, diz Maslen, “é importante saber se tais mudanças são endossadas pelo paciente”.
Ela sugere que, quando as mudanças se alinham aos objetivos terapêuticos, "é perfeitamente coerente que um paciente possa ser feliz com as maneiras pelas quais o DBS os modifica". Ela e outros pesquisadores estão trabalhando para projetar melhores protocolos de consentimento para o DBS, incluindo extensas consultas em que todos os resultados possíveis e efeitos colaterais são explorados em profundidade. (…)
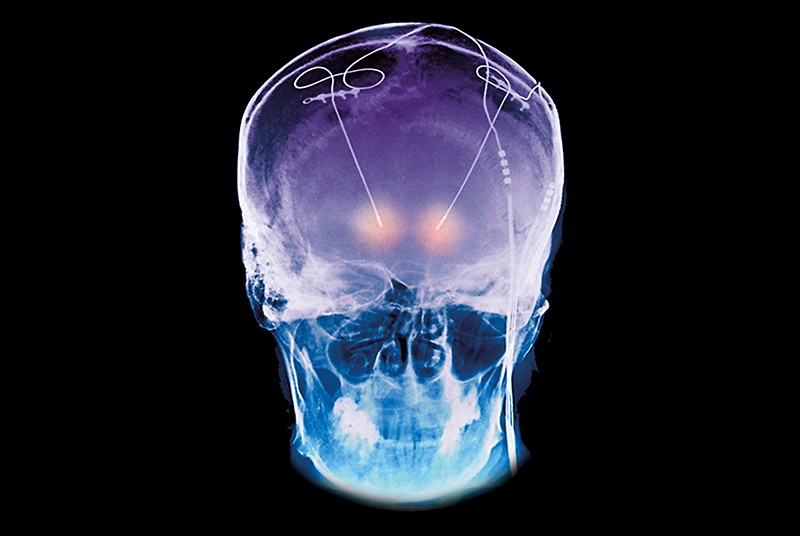 |
| Eletrodos para estimulação cerebral profunda implantados em uma pessoa com doença de Parkinson. Crédito: ZEPHYR / SPL |
Como os sintomas de muitas doenças cerebrais vêm e vão, as técnicas de monitoramento do cérebro estão sendo cada vez mais usadas para controlar diretamente os eletrodos DBS, de modo que a estimulação seja fornecida apenas quando necessário.
Os eletrodos de gravação - como aqueles que alertaram o Paciente 6 de ataques iminentes - rastreiam a atividade cerebral para determinar quando os sintomas estão ocorrendo ou estão prestes a ocorrer. Ao invés de apenas alertar o usuário para a necessidade de agir, eles acionam um eletrodo estimulante para anular essa atividade. Se uma convulsão for provável, a DBS acalma a atividade causadora; se a atividade relacionada ao tremor aumenta, o DBS suprime a causa subjacente. Tal sistema de circuito fechado foi aprovado pela Food and Drug Administration para a epilepsia em 2013, e tais sistemas para a doença de Parkinson estão se aproximando da clínica.
Para os neuroéticos, uma preocupação é que inserir um dispositivo de tomada de decisão no cérebro de alguém levanta questões sobre se essa pessoa permanece autogovernada, especialmente quando esses sistemas de malha fechada usam cada vez mais software de IA que adapta autonomamente suas operações. No caso de um dispositivo para monitorar glicose no sangue que controla automaticamente a liberação de insulina para tratar diabetes, tal tomada de decisão em nome de um paciente é incontroverso. Mas intervenções bem intencionadas no cérebro podem nem sempre ser bem-vindas. Por exemplo, uma pessoa que usa um sistema de circuito fechado para gerenciar um transtorno de humor pode se ver incapaz de ter uma experiência emocional negativa, mesmo em uma situação em que seria considerada normal, como um funeral. “Se você tem um dispositivo que constantemente aumenta seu raciocínio ou tomada de decisões”, diz Gilbert, “isso pode comprometer você como um agente”.
O dispositivo de controle de epilepsia usado pelo Paciente 6 e os outros receptores que Gilbert entrevistou foi projetado para manter os pacientes no controle, soando um aviso sobre convulsões iminentes, que permitiram ao paciente escolher se deveria tomar medicação.
Apesar disso, para cinco dos seis destinatários, o dispositivo se tornou um importante tomador de decisões em suas vidas. Um dos seis normalmente ignorou o dispositivo. O paciente 6 passou a aceitá-lo como parte integrante de seu novo eu, ao passo que três receptores, sem sentir que seu senso de identidade tinha sido fundamentalmente mudado, estavam contentes em confiar no sistema. No entanto, outro foi mergulhado em depressão e relatou que o dispositivo BCI "me fez sentir que não tinha controle".
"Você tem a decisão final", diz Gilbert, "mas, assim que perceber que o dispositivo é mais eficaz no contexto específico, você nem mesmo ouvirá o seu próprio julgamento. Você confiará no dispositivo.” Original em inglês, tradução Google, revisão Hugo. Fonte: Nature.
sábado, 13 de julho de 2019
Menina de dois anos de idade recebe implante de estimulação cerebral profunda
JULY 12TH, 2019 - Uma menina de dois anos recebeu um dispositivo de estimulação cerebral profunda (DBS) para tratar a distonia. A condição, que resulta em dolorosos movimentos musculares aleatórios, espasmos e afins, pode levar a limitações severas no desenvolvimento da criança e na qualidade de vida geral.
Uma equipe do Evelina London Children’s Hospital trabalhou em conjunto para desenvolver os protocolos de anestesia e procedimentos cirúrgicos necessários.
Um dos problemas que a equipe teve que considerar foi que os sistemas DBS são feitos para pacientes muito maiores e, portanto, o dispositivo tinha que ser posicionado e o procedimento implementado de acordo. Outra é que os eletrodos implantados irão eventualmente mudar em relação ao local onde estão agora à medida que a criança cresce, de modo que a equipe planejou isso, certificando-se de que eles possam fazer correções futuras com relativa facilidade.
Uma grande esperança para tudo isso é que os fabricantes de dispositivos DBS perceberão que há um mercado grande o suficiente para pacientes pediátricos por aí. Isso irá estimulá-los a desenvolver novos dispositivos projetados especificamente para uso em crianças pequenas.
Aqui está um relatório em vídeo da BBC sobre esta última conquista:
quinta-feira, 11 de julho de 2019
Comportamento suicida visto após a estimulação cerebral profunda para a doença de Parkinson
July 11, 2019 - Pesquisadores enfatizam a necessidade de investigar ativamente a ideação suicida e prestar mais atenção a uma história de problemas psiquiátricos em pacientes com doença de Parkinson, em consideração para a estimulação cerebral profunda.
Em pacientes com doença de Parkinson (DP) que recebem estimulação cerebral profunda no núcleo subtalâmico (STN-DBS), os comportamentos suicidas tendem a ocorrer durante os primeiros 3 anos após o procedimento, de acordo com um estudo publicado na revista Neurology.
Pacientes com DP que foram submetidos a STN-DBS bilateral em um único centro na França entre 1993 e 2016 foram incluídos no estudo retrospectivo (n = 534). Registros médicos foram usados para coletar dados. Os pesquisadores compararam todos os pacientes que completaram (0,75%) ou tentaram (4,11%) suicídio a 2 pacientes com DP que foram submetidos a STN-DBS e não tiveram nenhum comportamento suicida associado por idade, sexo e ano de intervenção. Dados de avaliação neuropsicológica, incluindo aqueles obtidos a partir dos escores frontal e Inventário de Depressão de Beck, foram coletados e comparados dos períodos pré e pós-operatório.
Em uma análise ajustada por idade e sexo, a taxa de suicídio observada na coorte (187,20 de 100.000 por ano) durante o primeiro ano após o STN-DBS foi maior que a esperada taxa do Observatório Nacional sobre Riscos de Suicídio (23,10 de 100.000 por ano). A taxa de suicídio pós-operatória permaneceu estável durante o segundo e terceiro anos após o procedimento. Comparados com os 52 pacientes de controle, os 26 pacientes que completaram ou tentaram o suicídio demonstraram um histórico mais freqüente de ideação suicida / tentativas de suicídio (5,76% vs 42,31%, respectivamente; P = 0,00018) e sintomas psicóticos (11,53% vs 38,46%, respectivamente, p = 0,013), e um maior percentual de história familiar psiquiátrica (0,0% vs 15,4%, respectivamente, p = 0,01), e uso de medicação psicotrópica (40,4% vs 73,1%, respectivamente, p = 0,013). Aqueles que tentaram / completaram o suicídio também tiveram maiores escores frontais pré-operatórios (41,87 vs 37,41; P = 0,011) e os escores do Inventário de Depressão de Beck (15,90 contra 10,44; P = 0,012).
As limitações do estudo incluem o desenho retrospectivo, a falta de um grupo de controle não cirúrgico e um pequeno número de participantes em cada grupo.
Com base em suas descobertas, os pesquisadores sugerem que "os médicos devem investigar ativamente a ideação suicida e prestar mais atenção a uma história de problemas psiquiátricos e, em particular, de ideação suicida / tentativas de suicídio, ideação suicida verbalizada, depressão pré-operatória e uso de tratamento psicotrópico" em pacientes com DP programados para STN-DBS. Original em inglês, tradução Google, revisão Hugo. Fonte: Neurology Advisor.
Em pacientes com doença de Parkinson (DP) que recebem estimulação cerebral profunda no núcleo subtalâmico (STN-DBS), os comportamentos suicidas tendem a ocorrer durante os primeiros 3 anos após o procedimento, de acordo com um estudo publicado na revista Neurology.
Pacientes com DP que foram submetidos a STN-DBS bilateral em um único centro na França entre 1993 e 2016 foram incluídos no estudo retrospectivo (n = 534). Registros médicos foram usados para coletar dados. Os pesquisadores compararam todos os pacientes que completaram (0,75%) ou tentaram (4,11%) suicídio a 2 pacientes com DP que foram submetidos a STN-DBS e não tiveram nenhum comportamento suicida associado por idade, sexo e ano de intervenção. Dados de avaliação neuropsicológica, incluindo aqueles obtidos a partir dos escores frontal e Inventário de Depressão de Beck, foram coletados e comparados dos períodos pré e pós-operatório.
Em uma análise ajustada por idade e sexo, a taxa de suicídio observada na coorte (187,20 de 100.000 por ano) durante o primeiro ano após o STN-DBS foi maior que a esperada taxa do Observatório Nacional sobre Riscos de Suicídio (23,10 de 100.000 por ano). A taxa de suicídio pós-operatória permaneceu estável durante o segundo e terceiro anos após o procedimento. Comparados com os 52 pacientes de controle, os 26 pacientes que completaram ou tentaram o suicídio demonstraram um histórico mais freqüente de ideação suicida / tentativas de suicídio (5,76% vs 42,31%, respectivamente; P = 0,00018) e sintomas psicóticos (11,53% vs 38,46%, respectivamente, p = 0,013), e um maior percentual de história familiar psiquiátrica (0,0% vs 15,4%, respectivamente, p = 0,01), e uso de medicação psicotrópica (40,4% vs 73,1%, respectivamente, p = 0,013). Aqueles que tentaram / completaram o suicídio também tiveram maiores escores frontais pré-operatórios (41,87 vs 37,41; P = 0,011) e os escores do Inventário de Depressão de Beck (15,90 contra 10,44; P = 0,012).
As limitações do estudo incluem o desenho retrospectivo, a falta de um grupo de controle não cirúrgico e um pequeno número de participantes em cada grupo.
Com base em suas descobertas, os pesquisadores sugerem que "os médicos devem investigar ativamente a ideação suicida e prestar mais atenção a uma história de problemas psiquiátricos e, em particular, de ideação suicida / tentativas de suicídio, ideação suicida verbalizada, depressão pré-operatória e uso de tratamento psicotrópico" em pacientes com DP programados para STN-DBS. Original em inglês, tradução Google, revisão Hugo. Fonte: Neurology Advisor.
quinta-feira, 4 de julho de 2019
Aqui está o que eu aprendi depois de analisar a estimulação cerebral profunda
por MARY BETH SKYLIS
JULY 3, 2019 - A discinesia de papai está piorando a um ritmo surpreendente. Quando ele não toma seus medicamentos, ele está quase imóvel. E quando ele toma, a discinesia causa estragos nele. Sem opções, procuramos soluções alternativas para auxiliar no gerenciamento de seus sintomas de DP. Um procedimento chamado de estimulação cerebral profunda (DBS) atualmente é uma das opções mais eficazes para os pacientes nos estágios finais da DP.
Qualquer um que lute com uma doença degenerativa pode atestar os sentimentos de desespero que a acompanham. Não sabendo qual a função que a doença vai roubar, em seguida, é estressante. A doença de Parkinson é atualmente incurável, mas algumas opções podem ajudar a controlar a progressão da doença. Enquanto pese suas opções, que pensamentos sobem à superfície? Como fazer DBS pode afetar seus entes queridos? Os benefícios poderiam afetar a qualidade de vida o suficiente para valer a pena? E que tipo de riscos estão envolvidos?
O que o DBS faz?
Usado pela primeira vez em 1986, o DBS ajuda principalmente com os sintomas motores, especificamente as flutuações motoras severas ou tremores em estágios avançados, de acordo com a descrição de um estudo.
Durante o procedimento, um cirurgião coloca eletrodos no cérebro. Esses eletrodos transmitem impulsos que interrompem ou alteram a atividade cerebral anormal. Os eletrodos podem ser colocados em várias áreas do cérebro, o que afeta os potenciais efeitos das interrupções de pulso. Por exemplo, papai se esforça mais com discinesia e espera aliviar esses sintomas. Mas se os tremores estão inibindo alguém, um cirurgião pode ajustar a colocação de eletrodos para beneficiar o corpo da pessoa de forma otimizada.
Um cirurgião coloca um dispositivo semelhante a um marca-passo sob a pele, abaixo da clavícula. Esta peça de hardware transmite sinais para os eletrodos, permitindo-lhes moderar a atividade cerebral adversa. O procedimento geralmente causa um dano mínimo ou nenhum dano no tecido. Em última análise, DBS não é uma cura, mas pode afetar significativamente a qualidade de vida, de acordo com vários estudos e evidências.
Todos são candidatos?
Pacientes de Parkinson recém-diagnosticados não podem passar por DBS. É preciso ser paciente por quatro anos antes da consideração. Os candidatos ideais têm poucas outras opções para ajudar no manejo dos sintomas de Parkinson. Candidatos ao DBS tomam medicamentos para a DP que, por vezes, trabalham, mas muitas vezes podem envolver complicações como discinesia.
Os médicos diagnosticaram papai em 2013, então ele não é um novo paciente. Ele é cognitivo, emocional e fisicamente forte o suficiente para se submeter ao procedimento. Sua medicação funciona, mas causa discinesia grave. No entanto, quando ele não toma a medicação, ele sofre com problemas de congelamento e aumento de mobilidade. Chegamos a um ponto em que os sintomas de Parkinson do papai afetam muito sua qualidade de vida. Depois de ver muitos médicos diferentes, eles determinaram que ele seria um bom candidato ao DBS.
Benefícios potenciais do DBS
De acordo com um estudo de 2011 realizado pela Mayo Clinic, os pacientes com DBS frequentemente observam resultados positivos, incluindo, por vezes, recuperar uma mobilidade significativa. "Estimulação do ventralis núcleo intermediário do tálamo tem claramente demonstrado melhorar significativamente o controle do tremor em pacientes com tremor essencial e tremor relacionado à doença de Parkinson", disse o estudo. "Os sintomas de bradicinesia, tremor, distúrbio da marcha e rigidez podem ser significativamente melhorados em pacientes com doença de Parkinson."
O procedimento pode diminuir o uso de medicamentos, embora os pacientes devam trabalhar com seus médicos para ajustar os impulsos do dispositivo para atender às necessidades específicas de cada pessoa.
De acordo com um estudo de 2019 publicado no Journal of Neurosurgery que abordou resultados de longo prazo para pacientes com DBS, “Tremor respondeu melhor à DBS (72,5% dos pacientes melhoraram), enquanto outros sintomas motores permaneceram estáveis. A capacidade de realizar atividades de vida diária (AVD) permaneceu estável (vestir-se, 78% dos pacientes; executar tarefas, 52,5% dos pacientes) ou piorar (preparar refeições, 50% dos pacientes). A satisfação do paciente, no entanto, permaneceu alta (92,5% satisfeitos com o DBS, 95% recomendariam o DBS e 75% sentiam que isso proporcionava controle dos sintomas)”.
O estudo também observa que mais da metade dos pacientes com Parkinson que receberam DBS sobreviveram por 10 anos ou mais. Considerando que muitos indivíduos sofrem DBS quando soluções alternativas se tornam escassas e o declínio se torna surpreendente, um período adicional de 10 anos parece encorajador.
Riscos associados ao DBS
Sempre que a cirurgia está envolvida, o risco também está envolvido. Alguns efeitos colaterais graves incluem sangramento cerebral, derrame, infecção ou memória impactada. Além disso, parte da razão pela qual os médicos selecionam possíveis candidatos DBS para a demência e a doença de Alzheimer é evitar o agravamento dos problemas de memória subjacentes.
Como a Mayo Clinic observa, o DBS é um “procedimento potencialmente arriscado” e os pacientes devem “pesar cuidadosamente os riscos e os potenciais benefícios do procedimento”. Leia mais sobre os possíveis efeitos colaterais aqui.
Pesquisa atual do DBS
Alguns pesquisadores estão tentando expandir o tratamento DBS para influenciar problemas de congelamento e equilíbrio. Outros querem desenvolver um dispositivo inteligente que envia sinais quando o corpo é particularmente reativo. Alguns pesquisadores estão determinando onde e quando o posicionamento do dispositivo é ideal. Enquanto a melhor maneira de usar o DBS ainda está em pesquisa, os ensaios clínicos estão explorando o uso do DBS para gerenciar diferentes distúrbios neurológicos, dando esperança àqueles que lutam com tremores, distúrbios da marcha e outros problemas relacionados ao motor. Melhorar os resultados para aqueles que se submetem ao procedimento parece inevitável, dado o interesse atual.
Você deve considerar o DBS?
A cirurgia é assustadora, independentemente do resultado positivo. Estou com medo de pensar em papai na mesa de operações. A decisão de se submeter à cirurgia nunca é fácil, e a situação de todos é diferente. O conhecimento é a melhor arma contra doenças degenerativas. Pese os possíveis impactos bons e ruins que possam ter. Em última análise, apenas a sua equipe médica e você pode determinar se o DBS é uma boa opção para você. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
JULY 3, 2019 - A discinesia de papai está piorando a um ritmo surpreendente. Quando ele não toma seus medicamentos, ele está quase imóvel. E quando ele toma, a discinesia causa estragos nele. Sem opções, procuramos soluções alternativas para auxiliar no gerenciamento de seus sintomas de DP. Um procedimento chamado de estimulação cerebral profunda (DBS) atualmente é uma das opções mais eficazes para os pacientes nos estágios finais da DP.
Qualquer um que lute com uma doença degenerativa pode atestar os sentimentos de desespero que a acompanham. Não sabendo qual a função que a doença vai roubar, em seguida, é estressante. A doença de Parkinson é atualmente incurável, mas algumas opções podem ajudar a controlar a progressão da doença. Enquanto pese suas opções, que pensamentos sobem à superfície? Como fazer DBS pode afetar seus entes queridos? Os benefícios poderiam afetar a qualidade de vida o suficiente para valer a pena? E que tipo de riscos estão envolvidos?
O que o DBS faz?
Usado pela primeira vez em 1986, o DBS ajuda principalmente com os sintomas motores, especificamente as flutuações motoras severas ou tremores em estágios avançados, de acordo com a descrição de um estudo.
Durante o procedimento, um cirurgião coloca eletrodos no cérebro. Esses eletrodos transmitem impulsos que interrompem ou alteram a atividade cerebral anormal. Os eletrodos podem ser colocados em várias áreas do cérebro, o que afeta os potenciais efeitos das interrupções de pulso. Por exemplo, papai se esforça mais com discinesia e espera aliviar esses sintomas. Mas se os tremores estão inibindo alguém, um cirurgião pode ajustar a colocação de eletrodos para beneficiar o corpo da pessoa de forma otimizada.
Um cirurgião coloca um dispositivo semelhante a um marca-passo sob a pele, abaixo da clavícula. Esta peça de hardware transmite sinais para os eletrodos, permitindo-lhes moderar a atividade cerebral adversa. O procedimento geralmente causa um dano mínimo ou nenhum dano no tecido. Em última análise, DBS não é uma cura, mas pode afetar significativamente a qualidade de vida, de acordo com vários estudos e evidências.
Todos são candidatos?
Pacientes de Parkinson recém-diagnosticados não podem passar por DBS. É preciso ser paciente por quatro anos antes da consideração. Os candidatos ideais têm poucas outras opções para ajudar no manejo dos sintomas de Parkinson. Candidatos ao DBS tomam medicamentos para a DP que, por vezes, trabalham, mas muitas vezes podem envolver complicações como discinesia.
Os médicos diagnosticaram papai em 2013, então ele não é um novo paciente. Ele é cognitivo, emocional e fisicamente forte o suficiente para se submeter ao procedimento. Sua medicação funciona, mas causa discinesia grave. No entanto, quando ele não toma a medicação, ele sofre com problemas de congelamento e aumento de mobilidade. Chegamos a um ponto em que os sintomas de Parkinson do papai afetam muito sua qualidade de vida. Depois de ver muitos médicos diferentes, eles determinaram que ele seria um bom candidato ao DBS.
Benefícios potenciais do DBS
De acordo com um estudo de 2011 realizado pela Mayo Clinic, os pacientes com DBS frequentemente observam resultados positivos, incluindo, por vezes, recuperar uma mobilidade significativa. "Estimulação do ventralis núcleo intermediário do tálamo tem claramente demonstrado melhorar significativamente o controle do tremor em pacientes com tremor essencial e tremor relacionado à doença de Parkinson", disse o estudo. "Os sintomas de bradicinesia, tremor, distúrbio da marcha e rigidez podem ser significativamente melhorados em pacientes com doença de Parkinson."
O procedimento pode diminuir o uso de medicamentos, embora os pacientes devam trabalhar com seus médicos para ajustar os impulsos do dispositivo para atender às necessidades específicas de cada pessoa.
De acordo com um estudo de 2019 publicado no Journal of Neurosurgery que abordou resultados de longo prazo para pacientes com DBS, “Tremor respondeu melhor à DBS (72,5% dos pacientes melhoraram), enquanto outros sintomas motores permaneceram estáveis. A capacidade de realizar atividades de vida diária (AVD) permaneceu estável (vestir-se, 78% dos pacientes; executar tarefas, 52,5% dos pacientes) ou piorar (preparar refeições, 50% dos pacientes). A satisfação do paciente, no entanto, permaneceu alta (92,5% satisfeitos com o DBS, 95% recomendariam o DBS e 75% sentiam que isso proporcionava controle dos sintomas)”.
O estudo também observa que mais da metade dos pacientes com Parkinson que receberam DBS sobreviveram por 10 anos ou mais. Considerando que muitos indivíduos sofrem DBS quando soluções alternativas se tornam escassas e o declínio se torna surpreendente, um período adicional de 10 anos parece encorajador.
Riscos associados ao DBS
Sempre que a cirurgia está envolvida, o risco também está envolvido. Alguns efeitos colaterais graves incluem sangramento cerebral, derrame, infecção ou memória impactada. Além disso, parte da razão pela qual os médicos selecionam possíveis candidatos DBS para a demência e a doença de Alzheimer é evitar o agravamento dos problemas de memória subjacentes.
Como a Mayo Clinic observa, o DBS é um “procedimento potencialmente arriscado” e os pacientes devem “pesar cuidadosamente os riscos e os potenciais benefícios do procedimento”. Leia mais sobre os possíveis efeitos colaterais aqui.
Pesquisa atual do DBS
Alguns pesquisadores estão tentando expandir o tratamento DBS para influenciar problemas de congelamento e equilíbrio. Outros querem desenvolver um dispositivo inteligente que envia sinais quando o corpo é particularmente reativo. Alguns pesquisadores estão determinando onde e quando o posicionamento do dispositivo é ideal. Enquanto a melhor maneira de usar o DBS ainda está em pesquisa, os ensaios clínicos estão explorando o uso do DBS para gerenciar diferentes distúrbios neurológicos, dando esperança àqueles que lutam com tremores, distúrbios da marcha e outros problemas relacionados ao motor. Melhorar os resultados para aqueles que se submetem ao procedimento parece inevitável, dado o interesse atual.
Você deve considerar o DBS?
A cirurgia é assustadora, independentemente do resultado positivo. Estou com medo de pensar em papai na mesa de operações. A decisão de se submeter à cirurgia nunca é fácil, e a situação de todos é diferente. O conhecimento é a melhor arma contra doenças degenerativas. Pese os possíveis impactos bons e ruins que possam ter. Em última análise, apenas a sua equipe médica e você pode determinar se o DBS é uma boa opção para você. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
terça-feira, 2 de julho de 2019
Estimulação Cerebral Profunda Pode Facilitar Alguns Problemas Urinários Comuns em Pacientes com Parkinson, Relatórios de Estudo
JULY 2, 2019 - A estimulação cerebral profunda (DBS) pode ajudar a aliviar alguns sintomas urinários - como frequência urinária, urgência e incontinência - em pacientes com Parkinson, e é particularmente útil para as mulheres, relata um grande estudo.
O estudo, "Estudo clínico dos efeitos da estimulação cerebral profunda em disfunções urinárias em pacientes com doença de Parkinson" (Clinical study of the effects of deep brain stimulation on urinary dysfunctions in patients with Parkinson’s disease), foi publicado na Clinical Intervention in Aging.
O DBS envolve um procedimento cirúrgico no qual fios muito finos são inseridos no cérebro para estimular eletricamente as áreas responsáveis pelo controle do movimento e, assim, ajustar a atividade neuronal dentro dessas regiões cerebrais. Esta abordagem de tratamento é indicada para pacientes com doença de Parkinson cujos sintomas motores não respondem bem aos medicamentos Parkinsonianos comumente usados.
"No entanto, a eficácia do DBS no tratamento de disfunções urinárias em pacientes [de Parkinson] não foi amplamente investigada", observaram os pesquisadores.
Problemas de bexiga são freqüentemente observados em pacientes com Parkinson. Sintomas urinários como urgência, frequência, noctúria (micção excessiva à noite), disúria (dor ou desconforto ao urinar) e incontinência também podem afetar consideravelmente a qualidade de vida dos pacientes.
É importante ressaltar que a região do cérebro que é estimulada pela DBS para o controle motor adequado, chamada núcleo subtalâmico, também está envolvida no controle da bexiga.
Pesquisadores da Capital Medical University, na China, avaliaram como a estimulação cerebral profunda pode afetar os problemas urinários relacionados ao Parkinson entre pacientes e entre os sexos.
Seu estudo envolveu 416 pessoas (307 homens e 109 mulheres; idade média de cerca de 61), todos sendo tratados com levodopa e com sintomas urinários por uma média de 5,1 anos. A noctúria foi a mais comum, relatada por 63,7% dos pacientes; seguido pela frequência urinária (55,8%); urina residual (43,8%); urgência urinária (38,0%); disúria (dificuldade em urinar) (36,1%); e incontinência urinária (17,8%).
Destes participantes, 220 (160 homens, 60 mulheres) foram submetidos a estimulação cerebral profunda para sintomas da doença que não melhoraram com a medicação. A qualidade de vida e os sintomas urinários foram avaliados por meio de um conjunto de escalas de avaliação validadas. Não foram dadas informações específicas sobre a duração do tratamento de estimulação e quanto tempo após o tratamento os sintomas urinários foram avaliados.
Problemas de armazenamento da bexiga e sintomas como frequência urinária, urgência e incontinência, todos diminuíram significativamente em pacientes que receberam estimulação cerebral profunda em comparação com aqueles que não receberam. No entanto, a queixa mais comum - a da noctúria (N.T.: palavra inexistente no português) - sentimentos de urina residual e disúria “não melhoraram significativamente”, relatou o estudo.
Curiosamente, a equipe encontrou diferenças relacionadas ao sexo na magnitude dos efeitos do DBS.
"Os resultados do tratamento DBS na melhoria das disfunções urinárias em pacientes do sexo feminino com PD [doença de Parkinson] são muito superiores aos dos pacientes do sexo masculino, como sintomas durante a micção e armazenamento da bexiga foram significativamente melhoradas nas mulheres", escreveram os pesquisadores. Estes resultados incluíram a taxa máxima de fluxo urinário, a capacidade do músculo da bexiga de se distender para reter a urina e completar o esvaziamento da bexiga.
Entre as possíveis razões para essa diferença de gênero estavam homens com próstatas aumentadas. "A hiperplasia da próstata também pode causar disfunções urinárias, o que não poderia ser descartado em nosso estudo", escreveu a equipe.
Qualidade de vida com a estimulação também melhorou para ambos os sexos, mas apenas significativamente entre as mulheres.
Os pesquisadores destacaram que estudos multicêntricos com amostras maiores são necessários para ampliar e confirmar seus achados. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons Nees Today.
O estudo, "Estudo clínico dos efeitos da estimulação cerebral profunda em disfunções urinárias em pacientes com doença de Parkinson" (Clinical study of the effects of deep brain stimulation on urinary dysfunctions in patients with Parkinson’s disease), foi publicado na Clinical Intervention in Aging.
O DBS envolve um procedimento cirúrgico no qual fios muito finos são inseridos no cérebro para estimular eletricamente as áreas responsáveis pelo controle do movimento e, assim, ajustar a atividade neuronal dentro dessas regiões cerebrais. Esta abordagem de tratamento é indicada para pacientes com doença de Parkinson cujos sintomas motores não respondem bem aos medicamentos Parkinsonianos comumente usados.
"No entanto, a eficácia do DBS no tratamento de disfunções urinárias em pacientes [de Parkinson] não foi amplamente investigada", observaram os pesquisadores.
Problemas de bexiga são freqüentemente observados em pacientes com Parkinson. Sintomas urinários como urgência, frequência, noctúria (micção excessiva à noite), disúria (dor ou desconforto ao urinar) e incontinência também podem afetar consideravelmente a qualidade de vida dos pacientes.
É importante ressaltar que a região do cérebro que é estimulada pela DBS para o controle motor adequado, chamada núcleo subtalâmico, também está envolvida no controle da bexiga.
Pesquisadores da Capital Medical University, na China, avaliaram como a estimulação cerebral profunda pode afetar os problemas urinários relacionados ao Parkinson entre pacientes e entre os sexos.
Seu estudo envolveu 416 pessoas (307 homens e 109 mulheres; idade média de cerca de 61), todos sendo tratados com levodopa e com sintomas urinários por uma média de 5,1 anos. A noctúria foi a mais comum, relatada por 63,7% dos pacientes; seguido pela frequência urinária (55,8%); urina residual (43,8%); urgência urinária (38,0%); disúria (dificuldade em urinar) (36,1%); e incontinência urinária (17,8%).
Destes participantes, 220 (160 homens, 60 mulheres) foram submetidos a estimulação cerebral profunda para sintomas da doença que não melhoraram com a medicação. A qualidade de vida e os sintomas urinários foram avaliados por meio de um conjunto de escalas de avaliação validadas. Não foram dadas informações específicas sobre a duração do tratamento de estimulação e quanto tempo após o tratamento os sintomas urinários foram avaliados.
Problemas de armazenamento da bexiga e sintomas como frequência urinária, urgência e incontinência, todos diminuíram significativamente em pacientes que receberam estimulação cerebral profunda em comparação com aqueles que não receberam. No entanto, a queixa mais comum - a da noctúria (N.T.: palavra inexistente no português) - sentimentos de urina residual e disúria “não melhoraram significativamente”, relatou o estudo.
Curiosamente, a equipe encontrou diferenças relacionadas ao sexo na magnitude dos efeitos do DBS.
"Os resultados do tratamento DBS na melhoria das disfunções urinárias em pacientes do sexo feminino com PD [doença de Parkinson] são muito superiores aos dos pacientes do sexo masculino, como sintomas durante a micção e armazenamento da bexiga foram significativamente melhoradas nas mulheres", escreveram os pesquisadores. Estes resultados incluíram a taxa máxima de fluxo urinário, a capacidade do músculo da bexiga de se distender para reter a urina e completar o esvaziamento da bexiga.
Entre as possíveis razões para essa diferença de gênero estavam homens com próstatas aumentadas. "A hiperplasia da próstata também pode causar disfunções urinárias, o que não poderia ser descartado em nosso estudo", escreveu a equipe.
Qualidade de vida com a estimulação também melhorou para ambos os sexos, mas apenas significativamente entre as mulheres.
Os pesquisadores destacaram que estudos multicêntricos com amostras maiores são necessários para ampliar e confirmar seus achados. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons Nees Today.
segunda-feira, 1 de julho de 2019
segunda-feira, 17 de junho de 2019
Estimulação cerebral profunda adaptativa como tratamento avançado da doença de Parkinson (estudo ADAPT): protocolo para um estudo clínico pseudo-randomizado.
June 16, 2019 - INTRODUÇÃO: A estimulação cerebral profunda adaptativa (aDBS), baseada na detecção do aumento das oscilações beta no núcleo subtalâmico (STN), foi avaliada em pacientes com doença de Parkinson (DP) durante o período pós-operatório imediato. Nestes estudos, aDBS mostrou ser pelo menos tão eficaz quanto a DBS convencional (cDBS), enquanto o tempo de estimulação e os efeitos colaterais foram reduzidos. No entanto, o efeito de aDBS sobre os sintomas motores e efeitos colaterais induzidos por estimulação durante a fase cronicamente implantada (após o efeito de atordoamento da colocação de DBS ter desaparecido) ainda não foi determinado.
MÉTODOS E ANÁLISE: Este protocolo descreve um estudo clínico unicêntrico em que aDBS será testado em 12 pacientes com DP submetidos a troca de bateria, com eletrodos implantados no STN, e como prova de conceito no globo pálido interno. Os pacientes incluídos serão alocados de maneira pseudo-aleatória a três condições (sem estimulação / cDBS / aDBS), design cross-over. Uma bateria de testes será realizada e registrada durante cada condição, que visa medir a gravidade dos sintomas motores e efeitos colaterais.
Estes testes incluem um teste com comprimidos, uma subescala da escala unificada de avaliação da Doença de Parkinson da Movement Disorder Society (subMDS-UPDRS), o Speech Intelligibility Test (SIT) e uma versão baseada no teste Stroop. SubMDS-UPDRS e gravações SIT serão avaliadas cegamente por avaliadores independentes. Os dados serão analisados usando um modelo linear de efeitos mistos.
ÉTICA E DISSEMINAÇÃO: Este protocolo foi aprovado pelo Comitê de Ética do Centro Médico Universitário de Groningen, onde o estudo será realizado. O gerenciamento de dados e a conformidade com as políticas e padrões de pesquisa de nosso centro, incluindo privacidade de dados, armazenamento e veracidade, serão controlados por um monitor independente. Todas as descobertas científicas derivadas deste protocolo têm como objetivo tornar-se públicas através da publicação de artigos em revistas internacionais. Original em inglês, tradução Google, revisão Hugo. Fonte: Doc Wire News.
MÉTODOS E ANÁLISE: Este protocolo descreve um estudo clínico unicêntrico em que aDBS será testado em 12 pacientes com DP submetidos a troca de bateria, com eletrodos implantados no STN, e como prova de conceito no globo pálido interno. Os pacientes incluídos serão alocados de maneira pseudo-aleatória a três condições (sem estimulação / cDBS / aDBS), design cross-over. Uma bateria de testes será realizada e registrada durante cada condição, que visa medir a gravidade dos sintomas motores e efeitos colaterais.
Estes testes incluem um teste com comprimidos, uma subescala da escala unificada de avaliação da Doença de Parkinson da Movement Disorder Society (subMDS-UPDRS), o Speech Intelligibility Test (SIT) e uma versão baseada no teste Stroop. SubMDS-UPDRS e gravações SIT serão avaliadas cegamente por avaliadores independentes. Os dados serão analisados usando um modelo linear de efeitos mistos.
ÉTICA E DISSEMINAÇÃO: Este protocolo foi aprovado pelo Comitê de Ética do Centro Médico Universitário de Groningen, onde o estudo será realizado. O gerenciamento de dados e a conformidade com as políticas e padrões de pesquisa de nosso centro, incluindo privacidade de dados, armazenamento e veracidade, serão controlados por um monitor independente. Todas as descobertas científicas derivadas deste protocolo têm como objetivo tornar-se públicas através da publicação de artigos em revistas internacionais. Original em inglês, tradução Google, revisão Hugo. Fonte: Doc Wire News.
sábado, 8 de junho de 2019
sexta-feira, 31 de maio de 2019
Assinar:
Postagens (Atom)