Um paciente com dor crônica segura um dispositivo de estimulação cerebral profunda. Crédito: Maurice Ramirez / UC San Francisco
21 de agosto de 2025 - A eletricidade é a linguagem do cérebro. Por uma década, o financiamento do National Institutes of Health (NIH) permitiu que médicos-cientistas da UC San Francisco decifrassem essa linguagem e usassem estimulação cerebral profunda para reescrever doenças.
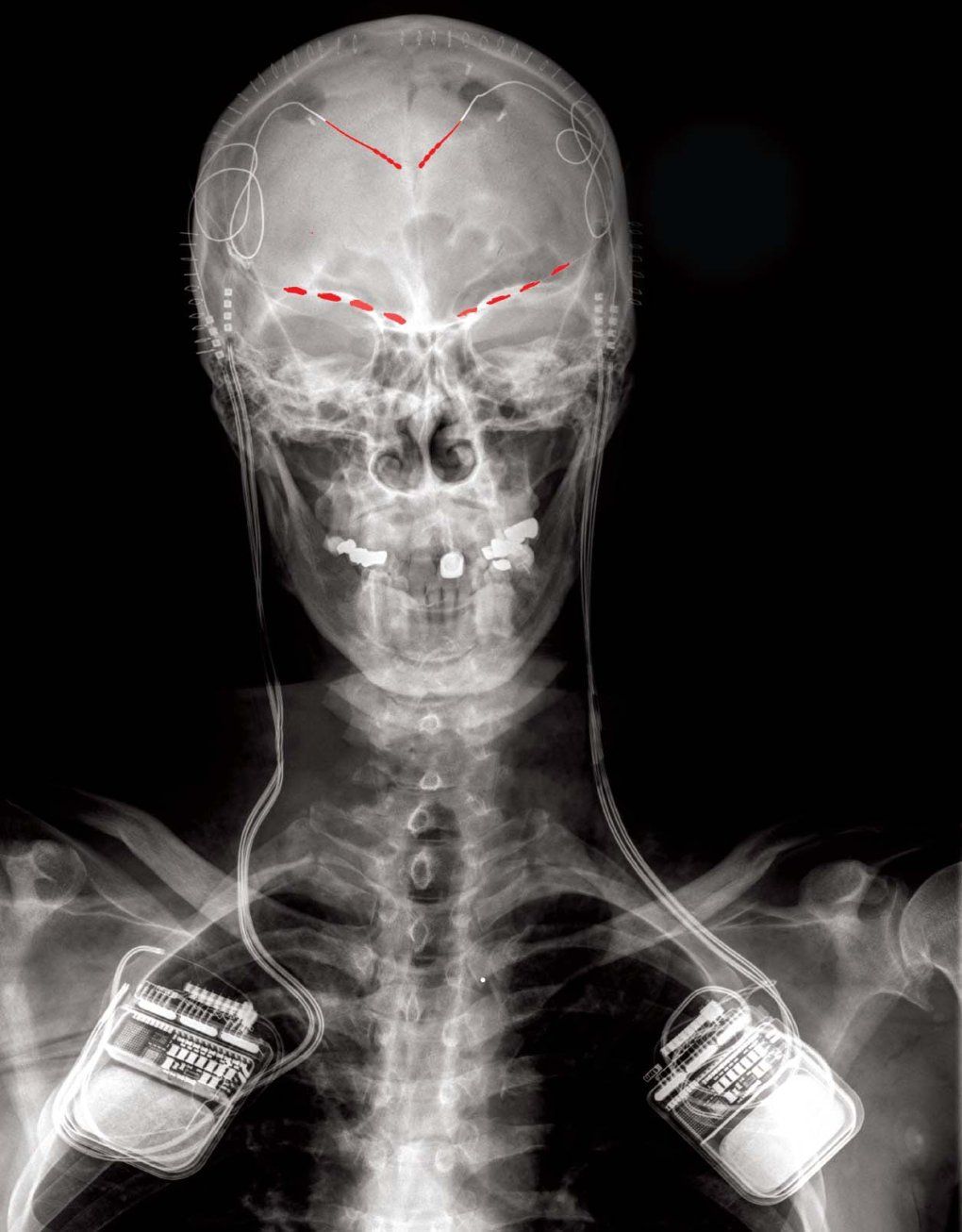
A estimulação cerebral profunda fornece correntes elétricas direcionadas por meio de minúsculos eletrodos implantados no cérebro. Como um marca-passo cardíaco, esses pulsos elétricos interrompem a atividade cerebral problemática - interrompendo tremores ou sinais de dor antes que eles se instalem. Embora a estimulação cerebral profunda contínua tenha tratado distúrbios do movimento como a doença de Parkinson por décadas, a tecnologia muitas vezes ficou atrás dos sintomas variáveis dos pacientes. E não tem sido eficaz de forma confiável quando testado contra outras condições.
Na última década, os professores de cirurgia neurológica da UCSF Philip Starr, MD, PhD, e Edward Chang, MD, foram pioneiros em técnicas cirúrgicas e de mapeamento cerebral, inaugurando a estimulação cerebral profunda personalizada. Com essa abordagem inovadora, desenvolvida em parte na UCSF, a estimulação elétrica só é fornecida quando o dispositivo detecta atividade cerebral anormal associada aos sintomas - atividade exclusiva de cada paciente.
Esse avanço foi possível graças ao financiamento da iniciativa NIH Brain Research Through Advancing Innovative Neurotechnologies (BRAIN).
Aqui estão quatro maneiras pelas quais os cientistas da UCSF estão moldando o futuro da estimulação cerebral profunda personalizada para tratar a doença de Parkinson e, talvez um dia, as formas mais graves de dor crônica, depressão e transtorno obsessivo-compulsivo.
Doença de Parkinson
O ex-skatista profissional Shawn Connolly, um homem caucasiano vestindo um gorro, senta-se contemplativamente em frente a uma parede decorada com skates.
Shawn Connolly é um dos milhões de americanos que vivem com a doença de Parkinson, uma doença neurológica progressiva que afeta principalmente o movimento. Pode resultar em sintomas como tremores, alterações na caminhada e movimentos mais lentos.
Quando Connolly foi diagnosticado em 2015 com apenas 39 anos, a tecnologia de estimulação cerebral profunda contínua existente ficou aquém de fornecer alívio dos sintomas em constante mudança, que podem variar de lentidão e rigidez a ondas de movimento involuntário. Em cinco anos, o ex-skatista profissional estava andando com uma bengala.
Em 2021, Connolly participou de um pequeno ensaio clínico testando uma abordagem de estimulação cerebral profunda autoajustável desenvolvida por Starr, que co-dirige a Clínica de Distúrbios do Movimento e Neuromodulação e Simon Little, MBBS, PhD, professor assistente de neurologia.
Sua próxima geração de tecnologia de estimulação cerebral profunda respondeu aos sintomas de Parkinson de Connolly em tempo real. A abordagem usou um algoritmo que reconheceu sinais cerebrais que indicam que um sintoma estava se desenvolvendo e direcionou o dispositivo para fornecer a quantidade certa de estimulação elétrica para evitá-lo. Ao contrário da tradicional estimulação cerebral profunda do início dos anos 2000 - que estava sempre ligada - esta nova versão só fornece eletricidade quando necessário.
Em fevereiro, a Food and Drug Administration aprovou o uso de dois algoritmos adaptativos semelhantes de estimulação cerebral profunda - um baseado no trabalho de Little - abrindo caminho para o primeiro sistema adaptativo de estimulação cerebral profunda do mundo para pessoas com Parkinson.
"Definitivamente mudou minha vida", disse Connolly em 2024. "Eu posso passar o dia inteiro me sentindo bem."
Hoje, os insights de Starr e Chang sobre mapeamento cerebral também estão auxiliando na pesquisa de maneiras novas e menos invasivas de obter resultados personalizados de estimulação cerebral profunda - sem a cirurgia.
O tratamento de Connolly foi possível graças a anos de apoio do NIH a Starr e Chang, que foram pioneiros no uso da eletrocorticografia, um tipo de monitoramento que permite aos pesquisadores registrar sinais de dentro do cérebro. A tecnologia permitiu que Starr implantasse o primeiro dispositivo de gravação em vários locais em um paciente com Parkinson em 2013, preparando o terreno para a próxima geração de estimulação cerebral profunda personalizada "conforme necessário". Os pesquisadores da UCSF continuam a ajustar a tecnologia, desenvolvendo novas maneiras de medir as mudanças de caminhada relacionadas ao Parkinson, um de seus sintomas mais perturbadores, para melhorar a estimulação cerebral profunda.
Dor crônica
Em 2023, os cientistas da UCSF usaram um dispositivo de gravação neural para registrar a atividade cerebral associada à dor crônica e, com IA, foram capazes de decodificar biomarcadores de dor pela primeira vez. A descoberta abriu caminho para um ensaio clínico para estudar a estimulação cerebral profunda personalizada para dor crônica.
Prasad Shirvalkar
Quase um quarto dos americanos vive com dor crônica, ou dor que se arrasta por pelo menos três meses. Para muitos, sua dor é resistente a qualquer tratamento.
Em 1972, os professores de cirurgia neurológica da UCSF John E. Adams, MD, e Yoshio Hosobuchi, MD, tornaram-se os primeiros nos EUA a testar a estimulação cerebral profunda contínua para dor crônica. Sucessivas equipes internacionais tentaram experimentos de estimulação cerebral profunda para dor persistente por mais de 50 anos. Cada equipe reproduziu os resultados fugazes de Adams e Hosobuchi.
Mas os cientistas passaram a suspeitar que, com o tempo, o cérebro se acostumou com a corrente "sempre ligada" e, eventualmente, aprendeu a ser mais esperto que ela. A dor voltou.
Em 2023, Prasad Shirvalkar, MD, PhD, professor associado de anestesiologia e cirurgia neurológica, tornou-se o primeiro a descobrir biomarcadores de dor individuais, sinais biológicos que podem ser detectados e medidos, combinando a atividade cerebral coletada por meio de eletrodos implantados com registros de dor do paciente. Ele usou inteligência artificial para prever quando os pacientes sentiriam dor com base em seus sinais cerebrais.
A descoberta permitiu ensaios clínicos na UCSF de sistemas personalizados de estimulação cerebral profunda que podem detectar quando surgem marcadores de dor e, em seguida, fornecer estimulação direcionada sob demanda - como um termostato entrando em ação para resfriar uma sala que ficou muito quente. Esses estudos iniciais podem abrir caminho para testes maiores, trazendo essa tecnologia do laboratório para casa.
Depressão
A depressão de Sarah era tão ruim quando ela conheceu Edward Chang, MD, da UCSF, que ela não conseguia ver uma saída.
"Eu estava no fim da linha. Eu estava gravemente deprimido. Eu não conseguia me ver continuando... se eu nunca pudesse ir além disso", disse ela à UCSF em 2021. "Não era uma vida que valia a pena ser vivida."
Quase 1 em cada 3 pessoas diagnosticadas com transtorno depressivo maior nos EUA vive com depressão resistente ao tratamento, como Sarah.
Uma paciente chamada Sarah senta-se em uma clínica para testar seu dispositivo de estimulação cerebral profunda.
Sarah, uma participante de um ensaio clínico cujos sintomas de depressão foram aliviados por correntes elétricas de um dispositivo de estimulação cerebral profunda.
Em 2018, Chang e seus colegas utilizaram técnicas avançadas de mapeamento cerebral desenvolvidas na UCSF para identificar padrões de atividade cerebral elétrica que se correlacionam com estados de humor e descobrir novas regiões cerebrais que poderiam ser estimuladas para aliviar o humor deprimido de alguém. Em 2020, a equipe de Chang usou esse conhecimento para fornecer a Sarah um sistema personalizado de estimulação cerebral profunda que finalmente aliviou sua depressão. Seu sucesso mostra que a estimulação cerebral profunda personalizada pode, um dia, ser um tratamento eficaz para outras pessoas.
"Nos primeiros meses, a diminuição da depressão foi tão abrupta e eu não tinha certeza se duraria", lembrou ela. "Mas durou. E percebi que o dispositivo realmente aumenta a terapia e o autocuidado que aprendi enquanto era paciente aqui na UCSF.
As duas abordagens, estimulação cerebral profunda e terapia da fala, ajudaram a controlar seus pensamentos intrusivos: "Esses pensamentos ainda surgem, mas é apenas ... puf... o ciclo para."
Hoje, o professor de psiquiatria da UCSF, Andrew D. Krystal, MD, PhD, dirige um estudo financiado pelo governo federal que estuda a estimulação cerebral profunda e a depressão que, se bem-sucedida, pode ajudar a levar a tecnologia que salvou a vida de Sarah a milhões de pessoas.
Veja como os dispositivos de estimulação cerebral profunda podem detectar a atividade cerebral associada à depressão e desencadear a estimulação em resposta. O dispositivo de Sarah melhorou drasticamente sua qualidade de vida.
Transtorno obsessivo-compulsivo e além
Hoje, o financiamento do NIH por meio da Iniciativa BRAIN e outros programas permitiu que a UCSF se tornasse um dos cerca de uma dúzia de hospitais que oferecem estimulação cerebral profunda contínua como parte do atendimento psiquiátrico para transtorno obsessivo-compulsivo intratável (TOC). O TOC é marcado por pensamentos incontroláveis e recorrentes e comportamentos repetitivos e difíceis de resistir, e afeta cerca de 1 em cada 50 americanos. Atualmente, a Food and Drug Administration limita a estimulação cerebral profunda apenas aos casos mais graves.
Andrew Moses Lee, MD, PhD, dirige o Programa de TOC da UCSF. Lee está atualmente liderando um pequeno ensaio clínico para identificar potenciais biomarcadores de sintomas de TOC no cérebro e possíveis locais para estimulação cerebral profunda personalizada no futuro. Juntamente com Krystal, Lee também está liderando um ensaio clínico para avaliar a estimulação cerebral profunda personalizada para a condição.
Chang acredita que esses tratamentos podem ajudar a tratar condições como dependência, síndrome de Tourette e até doença de Alzheimer, embora cada condição tenha seu próprio tipo de assinatura.
"Adaptar esses tratamentos à assinatura neural da pessoa é realmente a chave que permite que o DBS seja eficaz em muitas condições", disse ele. Fonte: universityofcalifornia.


/i.s3.glbimg.com/v1/AUTH_19863d4200d245c3a2ff5b383f548bb6/internal_photos/bs/2024/6/x/VB4iEpSAGirojmq2okng/karliegh-fry.png)
/i.s3.glbimg.com/v1/AUTH_19863d4200d245c3a2ff5b383f548bb6/internal_photos/bs/2024/k/y/smfQbHTeeAW8JIZN9zWA/cirurgia-de-estimulacao-cerebral.png)

