Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
segunda-feira, 3 de junho de 2024
Antes da venda da falida, Acorda luta com novo spot da Inbrija na TV
Parkinson pode afetar pessoas jovens com predisposição genética
Patologia neurodegenerativa é a 2ª mais comum na população e em geral atinge idosos a partir dos 60 anos
Ocorrência em pacientes acima dos 65 anos oscila entre 2% e 3% - Foto: Bruno Ricci / Divulgação
segunda-feira, 03 de junho de 2024 - Segunda patologia neurodegenerativa de maior incidência na população, ficando atrás apenas do Alzheimer, a doença de Parkinson é mais comum em idosos, mas também pode acometer pessoas na faixa dos 40 anos. A ocorrência em pacientes acima dos 65 anos oscila entre 2% e 3%, diz a médica neurologista Daniele Amorim, especialista no tema. Nos mais jovens, ainda não há estatísticas precisas. Mas, o que médicos, gerontólogos e cientistas concordam é que, independentemente da faixa etária, o diagnóstico precoce faz toda a diferença. Assim como, manter vida social ativa e exercícios físicos é fundamental para complementar o tratamento feito à base de medicamentos.
Doenças neurodegenerativas são aquelas que provocam a morte dos neurônios e a perda de funções neurológicas. O Parkinson, explica a neurologista Daniele Amorim, da equipe do Hospital Mater Dei Salvador, afeta as células nervosas que ficam situadas na área do cérebro chamada de substância negra, que produz a dopamina, um neurotransmissor responsável pela fluidez dos movimentos. “A base do tratamento é a reposição da dopamina ausente ou daquela já presente, mas insuficiente, através de medicamentos”, acrescenta a especialista em Parkinson.
Os medicamentos, diz a neurologista, controlam os sintomas, como os tremores e a rigidez muscular. Mas, a doença é de progressão gradativa e ainda não existe uma cura. Aliar os remédios com atendimento multidisciplinar, como fisioterapia, fonoaudiologia, psicoterapia e nutricionista, entre outros, ajuda a garantir a qualidade de vida do paciente.
“Atividades físicas aeróbicas, fisioterapia e outras atividades ajudam na qualidade de vida porque o Parkinson não se caracteriza só pelos sintomas motores [tremores, rigidez, etc], mas também por alterações de humor, ansiedade, depressão, afeta a absorção de nutrientes. Por isso é preciso um trabalho multidisciplinar”, acrescenta Daniele Amorim.
Pacientes mais jovens
O Parkinson pode ter causas genéticas, segundo estudos já revelaram. E, no caso dos pacientes que apresentam a doença precocemente, geralmente a propensão é maior se já existe registro na família.
A progressão, no entanto, tende a ser mais lenta e, geralmente, os acometidos não têm outras comorbidades associadas e que se apresentam em pessoas de idade mais avançada. Em casos mais raros, o paciente jovem pode apresentar também sintomas de problemas cognitivos, como demência e perda de memória.
Atitude
Semana passada, as redes sociais se mobilizaram no compartilhamento do vídeo do cantor Eduardo Dusek, que tem Parkinson, em sua apresentação no programa Altas Horas. Dusek, 66 anos, cantou a música Seu Tipo, sucesso de Nei Matogrosso, de forma emocionante, brincando o tempo todo com a plateia e até ensaiando passos de dança usando uma cadeira como apoio. Antes da apresentação, em conversa com o apresentador Serginho Groisman, o cantor afirmou que é preciso manter o alto astral. “Tenho Parkinson, mas a doença não pode te dominar”.
A atitude de Eduardo Dusek também faz diferença na forma de lidar com a doença e até na convivência com o problema. Como nem todo paciente que tem a mesma enfermidade é igual, além da maneira individual de cada um encarar a condição, o apoio familiar e de profissionais capacitados é fundamental.
Em Salvador, pessoas com Parkinson têm representatividade na Associação Baiana de Parkinson e Alzheimer (Abapaz), que reúne pacientes e familiares. A entidade social existe há mais de 20 anos e oferece informações sobre os direitos dos pacientes e sobre a doença; orientação de onde buscar tratamentos e medicamentos; e apoio emocional tanto para quem tem a doença quanto para quem cuida do paciente, pois a saúde mental do cuidador também é priorizada.
“Buscamos, principalmente, conscientizar que o tratamento não é só o medicamento, mas outras terapias, como fisioterapia, musicoterapia, principalmente cantar, fazer sessões de fono, tudo isso ajuda a trabalhar a musculatura da garganta, pois a doença pode afetar a deglutição e o paciente ter engasgos”, explica a gerontóloga e diretora da Abapaz, Deila Carvalho.
Amparar emocionalmente as famílias é uma das principais preocupações da Abapaz, que funciona a partir do trabalho voluntário de profissionais de diversas áreas. “Nós fazemos atendimento por grupo familiares porque a família inteira precisa ter consciência da situação. O cuidado não pode ser de uma pessoa só para não gerar sobrecarga física e emocional, o que repercute na saúde do cuidador e do paciente. Também é preciso estimular atividades sociais da pessoa com Parkinson, que deve manter uma rotina de caminhadas, atividades cotidianas normais, não se isolar para evitar a depressão e a estigmatização”, detalha Deila Carvalho.
Pacientes do SUS
No estado, o Centro de Referência de Atenção à Saúde do Idoso (Creasi) oferece tratamento gratuito para pacientes com Parkinson. O atendimento é ambulatorial para as pessoas a partir dos 60 anos. O órgão dispõe, ainda, de uma farmácia que dispensa medicamentos para os mais jovens também.
Helena Pataro, diretora do Creasi, explica que o serviço oferece geriatra, neurologista, reumatologista e outros profissionais em uma equipe multidisciplinar. Para ter acesso, o paciente primeiro passa pelo atendimento primário [a atenção básica nos postos geridos pelo Município]. “No posto de saúde, ele é encaminhado para uma unidade de referência pelo Telesaúde. Em 10 dias, recebe a resposta da admissão no atendimento especializado, onde vai receber um cuidado integrado que inclui o idoso e familiares”, detalha.
Helena lembra que o Parkinson é uma doença progressiva e que, na medida em que evolui, o paciente aumenta o grau de dependência de cuidados, demandando muito do cuidador e que isso afeta a família. “No Creasi, a família passa por um acolhimento e orientações, além de suporte psicológico e social. A parte ambulatorial é só para idosos e familiares. Já a parte da farmácia atende também pacientes mais jovens que podem pegar os medicamentos”, complementa.
No site do serviço tem as orientações e a informação de quais medicamentos e como proceder. O protocolo é nacional, do Ministério da Saúde. A retirada é com horário marcado e tem farmacêutico para dar as orientações.
Ao todo, 2.600 idosos estão matriculados no atendimento do Creasi e desse total, entre 20% e 30% têm Parkinson. No último trimestre, a farmácia do serviço dispensou 350 mil comprimidos para 10 tipos de doenças. O Parkinson foi a terceira com mais dispensação de remédios, atrás apenas da Dor Crônica e Alzheimer. O Creasi também atua dando orientação aos profissionais dos postos de atenção básica no interior do estado.
Cientistas pesquisam diagnóstico a partir de amostras de pele
Um estudo recente realizado com 343 pessoas na faixa etária entre 40 e 99 anos, pela Escola Médica de Harvard, nos Estados Unidos, usou um marcador químico para identificar a forma alterada da proteína alfa-sinucleína no sistema nervoso central. A ideia é desenvolver um exame que, com base na análise de uma pequena amostra de pele, detecte a doença de Parkinson e outras três enfermidades neurodegenerativas que são marcadas pelo acúmulo dessa proteína. As informações do trabalho dos norte-americanos foram divulgadas esta semana pela Revista da Fundação de Amparo à Pesquisa do Estado de São Paulo (Fapesp).
O teste conseguiu identificar a proteína alterada em 93% das pessoas que tinham Parkinson e em mais de 95% daquelas com as outras três doenças estudadas: Demência com corpos de Lewy, Atrofia de múltiplos sistemas e Insuficiência autonômica pura.
Outro resultado positivo foi a separação com maior precisão das pessoas com alguma das quatro doenças estudadas, daquelas que não apresentavam as patologias. Ainda segundo a reportagem da Fapesp, em um estudo anterior feito no ano passado, o uso da técnica permitiu diferenciar os pacientes com Parkinson daqueles com Atrofia de múltiplos sistemas. Ainda não há prazo para o novo tipo de exame ser adotado na prática clínica. Fonte: A Tarde.
Pesquisa científica quer usar Inteligência Artificial para identificar Parkinson ainda em estágio inicial
Estudo analisa movimentos clínicos e gera dados que podem ajudar os pesquisadores. (Foto: Reprodução)
2 de junho de 2024 - Uma pesquisa científica, realizada em parceira entre a Universidade Federal do Paraná (UFPR) e a universidade britânica Bradfor, visa usar a inteligência artificial para estabelecer parâmetros e, assim, conseguir identificar o Parkinson ainda em estágio inicial.
Atualmente, o diagnóstico é clínico e, normalmente, quando o paciente chega ao consultório médico, está em um estágio avançado da doença.
Além de facilitar o diagnóstico, a pesquisa quer também mapear precocemente a condição, ou seja, fazer com que aquele paciente que tem uma tendência ao Parkinson faça o tratamento o quanto antes.
O Parkinson é uma condição neurológica resultado da degeneração das células no cérebro que produzem a dopamina. Como consequência, os movimentos do corpo são afetados, causando tremores, rigidez muscular e dificuldade na fala, por exemplo.
De acordo com a Organização Mundial da Saúde (OMS), o Parkinson é a segunda doença neurodegenerativa mais frequente no mundo, atrás apenas do Alzheimer. Cerca de 4 milhões de pessoas no mundo vivem com a doença, sendo aproximadamente 200 mil no Brasil. De acordo com a Secretaria de Saúde do Paraná, são 20 mil pessoas com a condição no estado.
O Parkinson não tem cura, e o tratamento serve para amenizar os sintomas. Com a evolução das análises, o estudo deve ajudar médicos a escolherem tratamentos e medicamentos de forma mais precisa, o que deve melhorar a qualidade de vida dos pacientes.
Há doze anos, a Sandra Salomão Cury Riechi percebeu que os tremores nas mãos se tornaram frequentes. Além disso, o equilíbrio faltava e os movimentos ficaram mais rígidos. “Comecei a tremer mais do que era visível. Daí uma amiga minha falou: ‘Sandra, você está tremendo muito’. Eu fui no meu médico, um psiquiatra, que recomendou que eu fosse a um neuro”, lembra.
Voluntariado
Ao procurar um médico, o diagnóstico: Parkinson. Hoje, ela é presidente da Associação Parkinson Paraná e é uma das pacientes voluntárias do estudo da UFPR.
O avanço é silencioso e, quando o paciente chega ao consultório, normalmente está em fase avançada. Esse foi um dos motivos que levaram os pesquisadores da UFPR a começarem os estudos.
No Centro de Estudos do Comportamento Motor são feitos testes com os pacientes voluntário. São avaliados movimentos como o da pinça.
Em outro teste, um celular é colocado na perna e um sensor avalia a frequência do movimento de subir e descer o calcanhar. Os gestos são captados pelas câmeras e transmitidos para um aplicativo de computador, que transforma em dados para análise.
O professor André Rodacki, doutor em exercícios e ciências do esporte, é um dos pesquisadores do Departamento de Educação Física da UFPR que atua no estudo. Ele explica que as análises dos comportamentos dos pacientes podem ajudar muito os médicos a estabelecerem as dosagens.
“Se a gente conseguir fazer essa identificação dos diferentes estágios, e também conseguir fazer o mapeamento dos estágios que precedem a doença, talvez seja uma grande possibilidade de a gente fazer um diagnóstico precoce, o que seria extremamente importante para todos envolvidos com o Parkinson, para que eu tenha condições de dar ferramentas para que uma intervenção, uma ação medicamentosa ou de tratamento comece a ser efetuada muito mais precocemente”, afirma o pesquisador.
Ramzi Jaber, aluno de pós- doutorado da Universidade de Bradford, é um dos pesquisadores que participam do estudo e esteve em Curitiba para coletar amostras, que agora vão ser analisadas por médicos.
“Nossa colaboração com a Universidade Federal do Paraná é desenvolver um sistema usando visão computacional e técnicas de inteligência artificial para quantificar os distúrbios do movimento associados ao Parkinson. […] Nosso foco principal é extrair parâmetros clínicos significativos a partir de gravações de vídeos de tarefas simples de clínicos como o ‘tocar de dedo'”, disse.
Mudanças sutis
O pesquisador André Rodacki explica que, no caso do Parkinson, muitas vezes é difícil identificar pequenas melhorias ou pequenas deteriorações do movimento.
Os testes em desenvolvimento no estudo podem ajudar a mapear essas alterações de forma mais acurada e identificar se o tratamento está surtindo efeito.
Além de facilitar o diagnóstico do estágio do Parkinson, a pesquisa quer também mapear precocemente a condição, ou seja, fazer com que aquele paciente que tem uma tendência ao Parkinson faça o tratamento o quanto antes. As informações são do G1. Fonte: O Sul.
sábado, 1 de junho de 2024
A doença de Parkinson poderia ser prevenida por uma vacina recente contra o tétano
A doença de Parkinson pode ser causada por uma infeção com bactérias do tétano. Pelo menos, assim defende uma nova ideia radical.
1 JUNHO, 2024 - Segundo o New Scientist, a alegação decorre da descoberta de que as pessoas que foram recentemente vacinadas contra o tétano para prevenir uma infeção de feridas têm metade da probabilidade de mais tarde serem diagnosticadas com Parkinson.
“Quanto mais próximo da data da vacina, menor é a probabilidade de os indivíduos serem diagnosticados com a doença de Parkinson”, afirma Ariel Israel, da Universidade de Telavive, em Israel.
Os resultados sugerem que as vacinas contra o tétano, amplamente disponíveis, podem prevenir ou tratar a doença de Parkinson, embora primeiro tenham de ser repetidos. Se se confirmarem, “são grandes notícias”.
A doença de Parkinson é uma doença neurodegenerativa que afeta geralmente pessoas idosas e que provoca tremores e dificuldades de movimento. É causada pela morte progressiva de um subconjunto de células cerebrais que controlam o movimento, mas o seu desencadeamento é desconhecido.
Os investigadores analisaram os registos de um prestador de cuidados de saúde em Israel para verificar se algum tipo de vacinas administradas na idade adulta estava associado a um maior ou menos risco de Parkinson.
Escolheram cerca de 1500 pessoas que tinham sido diagnosticadas entre os 45 e os 75 anos e comparam-nas com um grupo de controlo cinco vezes maior, selecionado para ter características semelhantes às das pessoas com a doença.
Descobriram que 1,6% das pessoas com Parkinson tinham um registo de vacinação contra o tétano antes do diagnóstico, em comparação com 3,2% das pessoas sem a doença.
O efeito protetor foi também maior nas pessoas que tomaram a vacina mais recentemente, não tendo ninguém desenvolvido Parkinson nos dois anos seguintes à vacinação.
Sabe-se que o C. tetani — a bactéria que causa a doença — liberta uma toxina que danifica as células nervosas. De facto, são os efeitos desta toxina que causam os espasmos musculares característicos após a infeção tetânica de uma ferida.
A vacina contra o tétano é uma versão alterada desta toxina, que faz com que o sistema imunitário produza anticorpos que também são eficazes contra a toxina verdadeira.
O C. tetani pode viver de forma inofensiva no intestino humano e Israel especula que a doença de Parkinson pode surgir se, de alguma forma, se transferir para o nariz, onde quaisquer toxinas libertadas poderiam viajar pelas células nervosas até ao cérebro.
“Sabemos que esta toxina pode viajar ao longo dos neurónios”, afirma. “Não creio que a simples presença do Clostridium tetani algures no microbioma seja suficiente para causar a doença”. Há provavelmente outros fatores, como os genéticos, que fazem com que algumas pessoas sejam particularmente sensíveis aos danos causados pela toxina”.
Roger Barker, da Universidade de Cambridge, diz que a análise considerou um número muito pequeno de pessoas ao comparar as que tomaram a vacina em intervalos diferentes antes de desenvolverem Parkinson.
“É por isso que é difícil tirar conclusões definitivas“, afirma. “Mas penso que é interessante e que vale a pena analisá-lo noutras populações”.
Claire Bale, da Instituição de caridade Parkinson’s UK, afirma que os resultados levantam a “possibilidade interessante de as vacinas contra o tétano poderem oferecer proteção contra o desenvolvimento da doença de Parkinson e até mesmo retardar a progressão da doença, uma vez que isto é algo que os tratamentos atuais não conseguem fazer, seria extremamente significativo se se concretizasse”. Fonte: Zap aeiou.
terça-feira, 28 de maio de 2024
Explorando o potencial neuroprotetor e anticâncer abrangente de Afzelin
28 de maio de 2024 - Explorando o potencial neuroprotetor e anticâncer abrangente de Afzelin.
8 de janeiro de 2024 - Afzelin, um composto vegetal, mostra potencial neuroprotetor em estudo.
Melhores habilidades motoras, menor estresse oxidativo observado em ratos modelo de doença tratados
Um composto vegetal chamado afzelin diminuiu as anormalidades motoras em um modelo de rato da doença de Parkinson, relata um estudo.
Afzelin, encontrado em certas plantas, como alguns nenúfares e árvores, tem sido mostrado para ter uma variedade de propriedades farmacológicas, incluindo efeitos antioxidantes e anti-inflamatórios, que podem beneficiar pessoas com doenças neurodegenerativas como Parkinson.
O estudo, "Potencial neuroprotetor de Afzelin: Uma nova abordagem para aliviar a catalepsia e modular a expressão de Bcl-2 na terapia da doença de Parkinson", foi publicado no Saudi Pharmaceutical Journal.
"Este estudo destaca o potencial de se concentrar em compostos naturais, incluindo Afzelin como possíveis agentes neuroprotetores", escreveram seus pesquisadores.
Efeitos do tratamento com composto vegetal semelhante à levodopa na maior dose
Parkinson é caracterizada pela morte progressiva de células nervosas no cérebro responsável por fazer o mensageiro químico dopamina. Enquanto as causas exatas do Parkinson são incompletamente compreendidas, tanto a inflamação e o estresse oxidativo são pensados para desempenhar um papel na condução da degeneração dos neurônios dopaminérgicos.
Pesquisadores da Arábia Saudita testaram os efeitos da afzelina em um modelo de rato de Parkinson, com a doença induzida pela administração de um produto químico que esgota a dopamina chamado resperina.
Três grupos desses ratos foram tratados com afzelin em uma de três doses (5, 10 ou 20 mg/kg), e um quarto com levodopa, uma terapia de Parkinson fundamental que trabalha para aumentar os níveis de dopamina no cérebro. Outro grupo de ratos injetados com resperina não foi tratado, e animais saudáveis formaram um grupo controle final.
Uma bateria de testes padronizados foi dada para medir a mobilidade e o comportamento dos ratos, incluindo o teste rotarod (onde os animais têm que se equilibrar em um poste giratório) e o teste de campo aberto (que rastreia como os animais se comportam quando colocados em um novo ambiente aberto).
Em todos esses testes, ratos doentes mostraram anormalidades marcantes em comparação com ratos sem Parkinson, mas em ratos tratados com o composto vegetal, a extensão dessas anormalidades foi significativamente reduzida. Os resultados indicaram um efeito dose-dependente — ou seja, doses mais altas de afzelin levaram a mudanças mais pronunciadas e benéficas no comportamento, com a dose mais alta testada mostrando efeitos semelhantes à levodopa na maioria dos testes.
"A administração de Afzelin foi encontrada para ser eficaz em melhorar os déficits motores e cinesia [relacionados ao movimento]", escreveram os pesquisadores.
Os animais tratados também mostraram melhorias no teste de nado forçado, que é comumente usado como uma maneira de medir comportamentos semelhantes à depressão em modelos de ratos e camundongos.
Análises bioquímicas do cérebro dos ratos mostraram que a afzelina aliviou significativamente a queda induzida pela doença nos níveis de dopamina e de moléculas relacionadas. Doses mais altas do composto vegetal também aumentaram a atividade de Bcl-2, uma proteína que é conhecida por promover a sobrevivência celular.
"O tratamento com afzelin aumentou a expressão de Bcl-2 no estriado, uma região do cérebro afetada no Parkinson", escreveram os pesquisadores, observando que isso "pode contribuir para os efeitos protetores do Afzelin".
Níveis mais altos de certas proteínas antioxidantes e marcadores mais baixos de estresse oxidativo - o tipo de dano celular contra o qual os antioxidantes se defendem - também foram vistos com o tratamento com afzelina. Essas descobertas "destacam o potencial da afzelina como um agente protetor na mitigação de danos oxidativos no cérebro", observaram os pesquisadores.
Embora ressalte que é necessário um trabalho adicional para avaliar se a afzelina pode beneficiar pessoas com Parkinson, o resultado do estudo "posiciona a afzelina como um potencial agente neuroprotetor" que pode ser útil no tratamento da doença, concluíram os cientistas.
Estudo revela provável origem da gagueira no cérebro
28 de maio de 2024 - Um grupo de pesquisa internacional liderado por pesquisadores da Universidade de Turku e do Hospital Universitário de Turku, na Finlândia, conseguiu identificar a provável origem da gagueira no cérebro.
A gagueira é um distúrbio do ritmo da fala caracterizado por repetições involuntárias, prolongamentos ou pausas na fala que impedem a produção típica da fala. Aproximadamente 5-10% das crianças pequenas gaguejam, e estima-se que 1% continue a gaguejar até a idade adulta. Uma gagueira severa pode ter um profundo impacto negativo na vida do indivíduo afetado.
A gagueira já foi considerada um distúrbio psicológico. No entanto, com mais pesquisas, agora é entendido como um distúrbio cerebral relacionado à regulação da produção da fala." Juho Joutsa, Professor de Neurologia, Universidade de Turku
A gagueira também pode ser adquirida como resultado de certas doenças neurológicas, como a doença de Parkinson ou um acidente vascular cerebral. No entanto, os mecanismos neurobiológicos da gagueira ainda não são totalmente compreendidos, e onde ela se origina no cérebro permanece incerto. Os achados dos estudos de imagem cerebral são parcialmente contraditórios, e é desafiador determinar quais alterações são a causa raiz da gagueira e quais são apenas fenômenos associados.
Gagueira localizada na mesma rede cerebral, independentemente de sua causa
Pesquisadores da Finlândia, Nova Zelândia, Estados Unidos e Canadá desenvolveram um novo desenho de pesquisa que poderia fornecer uma solução para esse problema. O estudo incluiu indivíduos que sofreram um acidente vascular cerebral, alguns dos quais desenvolveram uma gagueira imediatamente após o mesmo. Os pesquisadores descobriram que, embora os derrames estivessem localizados em diferentes partes do cérebro, todos eles se localizavam na mesma rede cerebral, ao contrário dos derrames que não causavam gagueira.
Além de pessoas que sofreram um AVC, os pesquisadores usaram ressonância magnética (MRI) para escanear o cérebro de 20 indivíduos com gagueira do desenvolvimento. Nesses indivíduos, a gagueira associou-se a alterações estruturais nos nós da rede cerebral originalmente identificadas em relação às lesões causais do AVC - quanto maiores as alterações, mais grave a gagueira. Este achado sugere que a gagueira é causada por uma rede cerebral comum, independentemente da etiologia (desenvolvimental ou neurológica).
Os nós-chave da rede identificados pelos pesquisadores foram putâmen, amígdala e claustro localizados profundamente no cérebro, e as conexões entre eles.
"Esses achados explicam características bem conhecidas da gagueira, como as dificuldades motoras na produção da fala e a variabilidade significativa na gravidade da gagueira entre estados emocionais. Como núcleos principais no cérebro, o putâmen regula a função motora e a amígdala regula as emoções. O claustro, por sua vez, atua como um nó para várias redes cerebrais e transmite informações entre elas", explica Joutsa.
Os resultados do estudo fornecem uma visão única sobre a base neurobiológica da gagueira. Localizar a gagueira no cérebro abre novas possibilidades de tratamento médico. Os pesquisadores esperam que, no futuro, a gagueira possa ser efetivamente tratada, por exemplo, com estimulação cerebral que possa ser direcionada especificamente para a rede cerebral agora identificada. Fonte: News-medical.
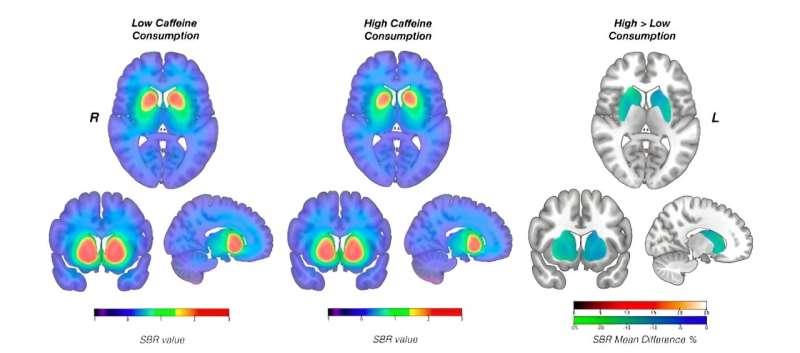
Cafeína mostrada para afetar a função de dopamina cerebral em pacientes com doença de Parkinson
28 DE MAIO DE 2024 - O alto consumo regular de cafeína afeta a função dopaminérgica em pacientes com doença de Parkinson, mostra um novo estudo internacional liderado pela Universidade de Turku e pelo Hospital Universitário de Turku, na Finlândia. O consumo de cafeína antes de se submeter ao diagnóstico de dopaminografia cerebral também pode afetar os resultados de imagem. Os resultados da pesquisa foram publicados no Annals of Neurology em 20 de maio de 2024.
Pesquisas anteriores mostraram que a ingestão regular de cafeína está associada a um risco reduzido de desenvolver a doença de Parkinson. No entanto, Há pesquisas limitadas sobre os efeitos da cafeína na progressão da doença em pacientes que já foram diagnosticados.
Um estudo de acompanhamento liderado pela Universidade de Turku e pelo Hospital Universitário de Turku (Tyks), na Finlândia, examinou como o consumo de cafeína afeta a função de dopamina cerebral durante um longo período em pacientes diagnosticados com a doença de Parkinson. A função dopaminérgica do cérebro foi avaliada com tomografia computadorizada por emissão de fóton único (SPECT) para medir a ligação do transportador de dopamina (DAT).
"A associação entre o alto consumo de cafeína e a redução do risco de doença de Parkinson tem sido observada em estudos epidemiológicos. No entanto, nosso estudo é o primeiro a se concentrar nos efeitos da cafeína na progressão da doença e nos sintomas em relação à função da dopamina na doença de Parkinson", diz Valtteri Kaasinen, professor de neurologia da Universidade de Turku e principal investigador do estudo.
O consumo de cafeína não teve efeito sobre os sintomas de Parkinson
Um estudo clínico comparou 163 pacientes com doença de Parkinson em estágio inicial com 40 controles saudáveis. Os exames e exames de imagem foram realizados em dois momentos para uma subamostra, com intervalo médio de seis anos entre a primeira e a segunda sessão de imagem.
As alterações na ligação do transportador cerebral de dopamina foram comparadas com o consumo de cafeína dos pacientes, que foi avaliado tanto por um questionário validado quanto pela determinação das concentrações de cafeína e seus metabólitos em amostras de sangue.
Os resultados revelaram que os pacientes com alto consumo de cafeína exibiram uma diminuição 8,3-15,4% maior na ligação do transportador de dopamina em comparação com aqueles com baixo consumo de cafeína.
No entanto, o declínio observado na função dopaminérgica é improvável que seja devido a uma maior redução nos neurônios dopaminérgicos após o consumo de cafeína. Em vez disso, é mais provável que seja um mecanismo compensatório downregulatory no cérebro que também foi observado em indivíduos saudáveis após o uso de cafeína e outros estimulantes.
"Embora a cafeína possa oferecer certos benefícios na redução do risco de doença de Parkinson, nosso estudo sugere que a alta ingestão de cafeína não tem nenhum benefício sobre os sistemas dopaminérgicos em pacientes já diagnosticados. Uma alta ingestão de cafeína não resultou na redução dos sintomas da doença, como melhora da função motora", diz Kaasinen.
Outro achado significativo do estudo foi a observação de que uma dose recente de cafeína, por exemplo, na manhã da sessão de imagem, aumenta temporariamente os valores de ligação DAT da pessoa. Isso poderia potencialmente complicar a interpretação dos resultados de imagem de DAT cerebral comumente usados clinicamente.
Os resultados da pesquisa sugerem que os pacientes devem abster-se de consumir café e cafeína por 24 horas antes de serem submetidos a exames de imagem por DAT. Fonte: Medicalxpress.
quinta-feira, 16 de maio de 2024
Família procura por idoso de 85 anos desaparecido há dois dias no DF
15/05/2024 - Família procura por idoso de 85 anos desaparecido há dois dias no DF
Josias José de Oliveira sofre de Parkinson e demência. Ele sumiu na 2ª feira, durante uma caminhada com a esposa pela QNL 2 de Taguatinga
quarta-feira, 15 de maio de 2024
Avanço na doença de Parkinson
15 de maio de 2024 - Uma pesquisa do Krembil Brain Institute da UHN revelou potenciais efeitos modificadores da doença da estimulação cerebral profunda na doença de Parkinson, lançando uma nova luz sobre um tratamento antigo.
Parkinson é uma doença neurodegenerativa que afeta milhões de pessoas em todo o mundo. A doença é caracterizada por sintomas motores, como tremores, rigidez, movimentos lentos e equilíbrio prejudicado.
Esses sintomas característicos são causados por uma perda progressiva de neurônios em uma área do cérebro que controla o movimento, chamada de gânglios da base.
Para algumas pessoas com Parkinson, sintomas motores graves podem ser tratados com um procedimento cirúrgico conhecido como estimulação cerebral profunda (DBS). Esta terapia envolve a implantação de eletrodos em áreas específicas do cérebro, onde eles fornecem impulsos elétricos que corrigem a atividade anormal dos neurônios.
Apesar dos benefícios conhecidos do DBS para aliviar os sintomas de Parkinson, ainda há muitas incógnitas em torno de como a terapia funciona e se pode alterar o curso da doença.
Em um estudo recente publicado na Brain Stimulation, os Drs. Suneil e Lorraine Kalia, pesquisadores do Instituto do Cérebro Krembil da UHN, forneceram evidências de que o DBS pode servir como mais do que apenas um tratamento sintomático – ele pode realmente alterar os processos subjacentes da doença.
"Um fator determinante na maioria das doenças neurodegenerativas é o acúmulo de proteínas mal dobradas dentro ou fora das células cerebrais", explica o Dr. Suneil Kalia, cientista sênior da Krembil e co-líder do estudo.
"No Parkinson, vemos um acúmulo de uma forma mal dobrada da proteína alfa-sinucleína (α-Syn), que interrompe a comunicação do neurônio e, eventualmente, causa a morte do neurônio", acrescenta o Dr. Suneil Kalia, que também é professor associado do Departamento de Neurocirurgia da Universidade de Toronto (U of T) e ocupa a cadeira R. R. Tasker em Neurocirurgia Estereotáxica e Funcional na UHN.
De acordo com o Dr. Suneil Kalia, a busca é por tratamentos que possam interromper a produção e agregação de α-Syn, retardando ou até mesmo impedindo a progressão do Parkinson.
A doença de Parkinson afeta mais de 100.000 canadenses. A estimulação cerebral profunda é uma opção de tratamento valiosa para um subgrupo de pacientes cujos sintomas motores não podem ser controlados apenas com medicação. (Fotos: Getty Images)
Para determinar se a ECP tem tais efeitos modificadores da doença, os laboratórios Kalia examinaram se a estimulação elétrica de alta frequência, semelhante à fornecida pelos eletrodos DBS, altera o α-Syn.
"Quando estimulamos células cerebrais cultivadas, vimos significativamente menos expressão e acúmulo de α-Syn agregado", diz a Dra. Lorraine Kalia, cientista sênior da Krembil, neurologista e co-líder do estudo.
"Dentro do cérebro, quando estimulamos uma pequena região dos gânglios basais chamada substância negra pars compacta, vimos um nível geral mais baixo de α-Syn e menos efeitos a jusante", acrescenta a Dra. Lorraine Kalia, que também é professora associada do Departamento de Medicina da U of T e ocupa a cadeira Wolfond-Krembil em Pesquisa da Doença de Parkinson na UHN.
Essas descobertas sugerem o potencial do DBS para proteger os neurônios e retardar a doença.
Curiosamente, a equipe viu esse benefício apenas quando simulou a substância negra pars compacta e não uma região próxima que os médicos mais comumente visam no DBS.
Dr. Suneil Kalia, que também é neurocirurgião no Krembil Brain Institute, juntamente com seus dois colegas, realiza o maior número de cirurgias DBS no Canadá.
“Aplicamos regularmente DBS em uma das três regiões funcionalmente conectadas dos gânglios da base, dependendo do paciente e de seus sintomas específicos – mais comumente o núcleo subtalâmico”, diz ele. “A DBS nesta região pode melhorar drasticamente os sintomas motores de um paciente, por isso ficamos um tanto surpresos ao ver que não teve efeito nos níveis de α-Syn.
“Esta descoberta diz-nos que as ações modificadoras da doença da ECP podem depender, até certo ponto, da região do cérebro visada – esta será uma consideração importante ao otimizar os planos de tratamento para pacientes individuais.”
Dr. Eun Jung Lee e Dr. David Aguirre-Padilla são co-primeiros autores do estudo e ex-pesquisadores de pós-doutorado nos laboratórios Kalia.
"O DBS tem sido usado para tratar o Parkinson desde o final da década de 1990, mas só agora estamos aprendendo sobre suas propriedades modificadoras da doença", explica o Dr. Aguirre-Padilla. "Nossas descobertas ressaltam o potencial de aproveitar as terapias existentes para doenças neurológicas de novas maneiras."
Embora mais pesquisas sejam necessárias para determinar exatamente como a ECP altera o α-Syn, este estudo oferece esperança para milhões de pacientes e seus cuidadores.
"Quanto melhor entendermos como o DBS funciona, mais podemos refinar a terapia para aumentar seus benefícios para cada paciente", diz o Dr. Lee. "Essa abordagem pode realmente mudar o cenário do tratamento da DP." Fonte: Uhnfoundation.