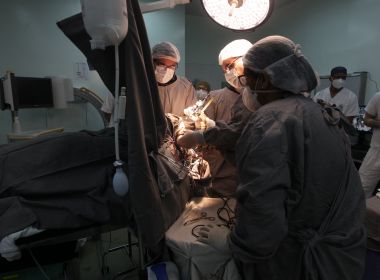
7 de julho de 2021 - A primeira neurocirurgia para o tratamento do Parkinson na Bahia pelo Sistema Único de Saúde (SUS) foi realizada na última segunda feira (6), no Hospital Geral Roberto Santos, em Salvador.
O primeiro paciente a se submeter à neurocirurgia de Parkinson na Bahia tinha 68 e 20 anos. Segundo ou governo, ou procedimento, que está em fase piloto, não é indicado para todas as pessoas afetadas pela doença de Parkinson, apenas para alguns casos específicos.
O procedimento foi realizado pelo neurocirurgião Leonardo Avellar, com a presença dos neurocirurgiões Paulo Niemeyer Filho e Paulo Luiz Cruz, do Instituto do Cérebro do Rio de Janeiro.
A cirurgia tem o objetivo de controlar os sintomas da doença, possibilitando melhorar a qualidade de vida do paciente. Tereza Paim, Subsecretária de Saúde do Estado, afirmou que os hospitais de referência devem ser cada vez mais especializados para realizar a rede de atenção à saúde.
“É uma cirurgia altamente especializada que vejo como uma rede de saúde. Claro, ainda vamos avançar muito, mas o Hospital Roberto Santos é da própria rede do Governo do Estado, e grandes avanços têm que acontecer a todo momento para que o paciente tenha acesso e pagamento pela sua patologia ”, divulgou Tereza. Paim.
“Então, é muito importante para nós avançarmos em tecnologia e que seja uma neurocirurgia com avanços tecnológicos e que contribuam para a qualidade de vida do paciente”. Fonte: Agencia Sertao.