21/10/2021 - Projeto de lei que regula uso medicinal da cannabis no RN é aprovado por Comissão da AL.
Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
quinta-feira, 21 de outubro de 2021
Projeto de lei que regula uso medicinal da cannabis no RN é aprovado por Comissão da AL
Desgastando / Wearing Off
Desgastando (Wearing Off)
O desgaste é uma complicação que pode ocorrer após
alguns anos de uso da levodopa para tratar o Parkinson. Durante o
desgaste, os sintomas de Parkinson começam a retornar ou piorar
antes da próxima dose de levodopa e melhoram quando a próxima dose
é tomada.
O seu médico pode controlar o enfraquecimento
adicionando ou alterando a sua medicação, dose ou horário.
Portanto, é importante informar ao seu médico se você estiver
passando por enfraquecimento. O 'Estou experimentando o desgaste?
‘Seção deste folheto de informações o ajudará a identificar se
você experimenta o desgaste e pode atuar como um ponto de partida
para discussões com seu médico.
No início
Quando
você começa a tomar levodopa, você sente uma melhora notável nos
sintomas do seu Parkinson, que é mantida ao longo do dia. Seu
medicamento aumenta os níveis de dopamina em seu cérebro por várias
horas, então a maioria das pessoas consegue um controle eficaz dos
sintomas com três doses por dia.
Por que as coisas
mudam
O Parkinson é uma doença lentamente progressiva, então
os sintomas que você experimenta mudarão e evoluirão com o tempo.
O nível de dopamina em seu cérebro diminui gradualmente, o que
torna mais difícil para cada dose de levodopa prevenir o
ressurgimento dos sintomas. As doses de levodopa são eficazes por um
período de tempo mais curto. Quando isso acontece, a maioria das
pessoas começa a sentir flutuações no controle dos sintomas ao
longo do dia.
O que está perdendo?
Desgaste é o
termo usado quando os efeitos da levodopa "passam" ou
diminuem antes da hora da próxima dose. Os sintomas de Parkinson
retornam ou pioram antes da próxima dose de levodopa e melhoram após
a próxima dose. Muitas pessoas se referem a si mesmas como 'ligado'
(on) durante o tempo em que a medicação está funcionando e
'desligado' (off) quando o efeito do medicamento passa.
O
que você experimenta
Para algumas pessoas, o desgaste pode
começar dentro de um a dois anos após o início da terapia com
levodopa; para outros, a levodopa pode permanecer eficaz por cinco
anos ou mais. A experiência de cada pessoa com o Parkinson é
diferente, então os sintomas de desgaste que você nota são
individuais para você. Muitas pessoas acham que os problemas de
movimento (sintomas motores) retornam durante o desgaste, mas outros
sintomas (não motores) também podem ocorrer. Veja as perguntas em
‘Estou experimentando desgaste? "Seção para uma lista dos
tipos de sintomas que você pode sentir durante o
desgaste.
Diagnosticando desgaste
Como as pessoas com
Parkinson geralmente visitam o médico quando estão "ligadas"
(ou seja, a medicação funciona), seu médico pode não perceber que
seus sintomas voltam entre as doses da medicação. Não espere que o
seu médico pergunte sobre o efeito - diga a eles por quanto tempo
cada dose do medicamento está funcionando e o que acontece quando o
efeito passa.
O que pode ser feito?
O seu médico
pode ajudá-lo a controlar o enfraquecimento adicionando ou alterando
a sua medicação, dose ou horário. Existem várias maneiras de
aumentar o tempo que você gasta 'ligado' e diminuir seus períodos
de 'folga'. Esses incluem:
Alterar a sua dose, frequência
da dose ou horário da medicação
Mudar a sua medicação para
incluir medicamentos que previnam a degradação da levodopa no seu
corpo (estes podem prolongar a duração do benefício da levodopa e
podem ser combinados com a levodopa num único comprimido ou tomados
separadamente).
Alterar a formulação de sua levodopa para
fornecer liberação controlada
Adicionar outra classe de
medicamento, como um agonista da dopamina, ao seu medicamento.
Estou experimentando o desgaste?
Um cartão de perguntas de desgaste foi desenvolvido por especialistas em Parkinson para ajudá-lo a reconhecer se você está passando por desgaste. Cada pergunta pergunta se você experimenta um determinado sintoma durante um dia normal e se esse sintoma melhora após tomar a próxima dose da medicação. Se um ou mais desses sintomas se desenvolverem durante um dia normal e melhorarem depois de tomar a medicação, você pode estar apresentando enfraquecimento.
Para obter uma cópia do cartão de perguntas sobre desgaste, faça o download aqui. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsonswa.
Familiares denunciam falta de alimentação especial e atendimento médico para paciente com Parkinson em RO
Mulher está acamada e só pode se alimentar através de sonda em Porto Velho. "A gente está vendendo até as coisas de dentro de casa para poder comprar a alimentação dela", desabafa a família.
20/10/2021 - A família de Geralda Soares do Nascimento, de 82 anos, denuncia que a idosa, diagnosticada com a doença de Parkinson, está há meses sem receber do Governo de Rondônia a dieta especial nasoenteral, que é sua única fonte de alimentação, além do atendimento médico domiciliar, segundo relato de familiares ao g1.
"A gente está se virando como pode, vendendo até as coisas de dentro de casa para poder comprar a alimentação dela", revela a filha Maria Domingas, de 49 anos.
De acordo com a família, Geralda foi internada no meio deste ano com uma infecção grave. Após cerca de um mês, os médicos a liberaram sob os cuidados do Serviço Assistencial Multidisciplinar e Domiciliar (Samd) que é oferecido pelo Estado.
Por estar muito debilitada, ela se alimenta somente através de sonda com uma nutrição especial normalmente também cedida pelo governo. Nos primeiros meses os serviços teriam sido prestados corretamente, mas pouco tempo depois começaram a faltar.
Mulher está acamada e se alimenta unicamente através de sonda — Foto: Arquivo pessoal
Maria Domingas diz que a mãe está acamada, não consegue mais andar e precisa de especialistas como fonoaudiólogos, fisioterapeutas e de alguém para trocar curativos e auxiliar nos cuidados diários.
"O neurologista falou que se fizesse o tratamento certinho nela, ela poderia voltar a andar, mas como não tem um fisioterapeuta vai ficar difícil", conta.
A família paga consultas, quando necessário, compra medicamentos e a alimentação especial para a melhora da mãe, mas não conseguem arcar os custos por muito tempo. Eles chegaram até a contratar uma pessoa para ajudar nos cuidados médicos. Segundo Maria, ela tentou contato com o governo várias vezes, sem sucesso.
O que diz o governo?
O g1 entrou em contato com o Governo de Rondônia para entender o motivo da falta do serviço. Em nota, o governo explicou que o papel do Samd é "fazer a prescrição médica e o laudo do nutricionista aos pacientes. A responsabilidade da busca da dieta é do cuidador paciente". E acrescentou que geralmente o paciente não é desligado do programa e sim transferido para atenção básica.
"Caso o paciente torne a desenvolver alguma patologia que a saúde da família não consiga tratar, o Samd readmite o paciente no programa novamente mediante de encaminhamento do médico assistente da saúde da família ou se caso ele esteja internado, o médico visitador do hospital solicita a avaliação do Samd no leito antes que ele saia do hospital", consta na explicação.
Até agosto de 2021, o Samd realizou 148.916 atendimentos domiciliares.
Caso recente (veja vídeo, na fonte)
Denúncia acusa governo de suspender alimentação especial para pacientes com sonda em RO
Antônio Oliveira morreu aos 70 anos após meses lutando contra o câncer. Ele também enfrentou a falta de alimentação cedida pelo governo. O caso foi denunciado pelo filho, Fernando Oliveira.
Através de uma ação da Justiça do Estado, ele conseguiu garantir o direito de receber a alimentação e por meio da decisão, uma ação civil pública foi ajuizada com o objetivo de beneficiar outros 750 pacientes que também dependiam da alimentação.
No entanto, de acordo com Fernando, quando o serviço voltou a ser oferecido, o pai já tinha perdido sete quilos e estava bem desnutrido.
A família de Geralda contou ao g1 ter achado que, após a decisão envolvendo esse paciente, a mãe também voltaria a receber a alimentação, o que não aconteceu. Fonte: G1.
quarta-feira, 20 de outubro de 2021
Estudo revela que o córtex motor pode ter um papel maior na doença de Parkinson
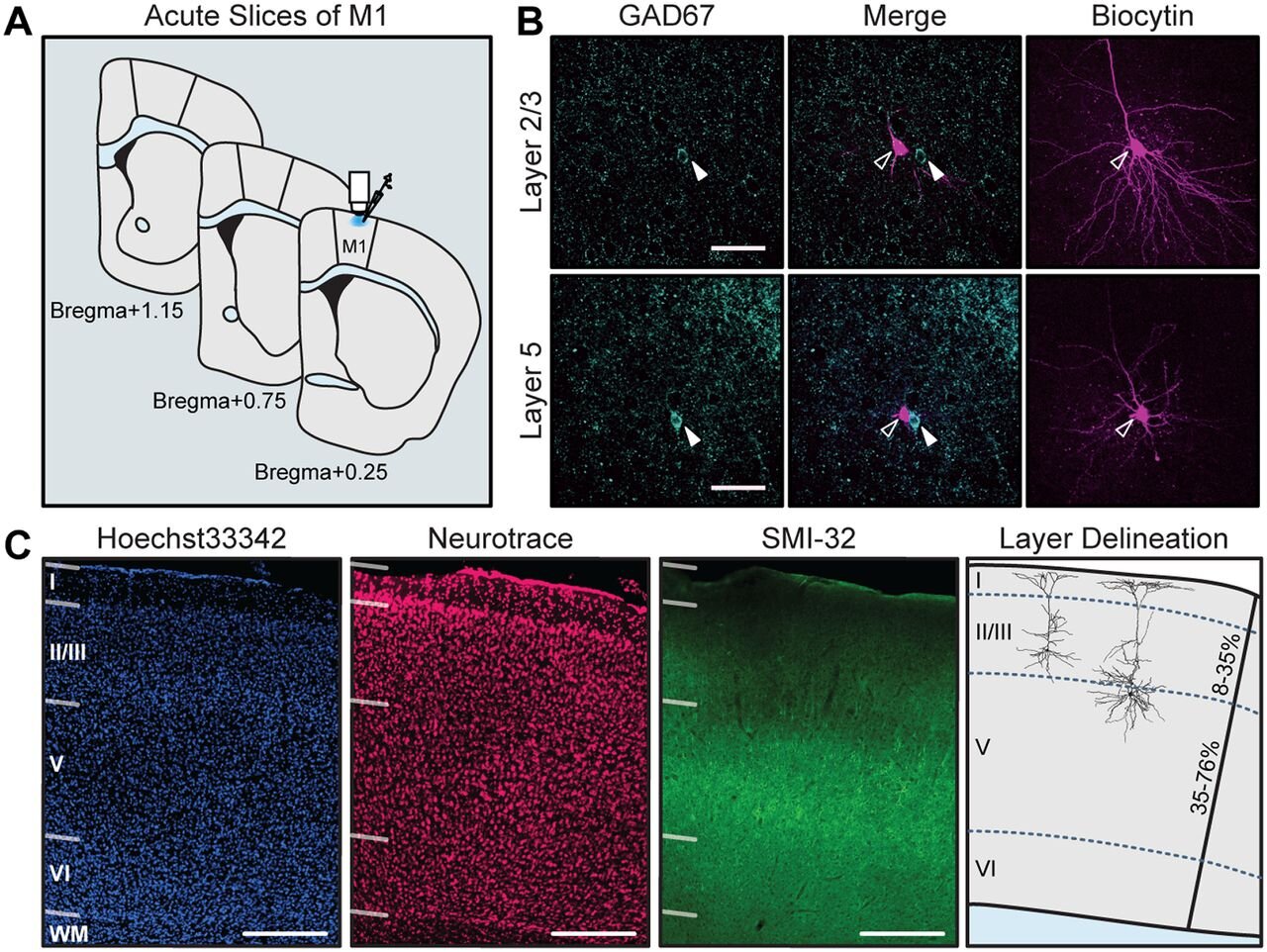
Registros de células inteiras de neurônios excitatórios no membro anterior M1 foram localizados em L2 / 3 e L5. A, Esquema mostrando a extensão anterior – posterior de cortes registrados, restrito à área do membro anterior de M1. B, Os neurônios registrados foram visualizados com marcação de biocitina com estreptavidina e confirmados como excitatórios por imunorreatividade negativa para GAD67. GAD67 e imagens mescladas são mostradas em uma profundidade de plano z; As imagens da biocitina são mostradas como uma pilha colapsada abrangendo todo o neurônio. Setas abertas, GAD67– neurônios cheios de biocitina; setas fechadas, vizinhos GAD67 + interneurônios (não registrados) na mesma profundidade. Barra de escala, 50 μm. C, Coloração histológica da citoarquitetura usada para definir as camadas corticais. A coloração Hoechst 33342 é uma contracoloração nuclear de todas as células da região, Neurotrace foi usado como uma coloração específica de neurônio para somata, SMI-32 marca um subconjunto de neurônios piramidais na camada 3 e camada 5. Barra de escala, 200 μm. Painel mais à direita, dois exemplos de neurônios localizados em L2 / 3 e L5; neurônios localizados dentro de 8–35% da profundidade cortical total foram definidos como L2 / 3; neurônios dentro de 35-76% da profundidade cortical foram definidos como L5. Crédito: DOI: 10.1523 / ENEURO.0548-19.2021
OCTOBER 20, 2021 - O papel da perda de
neurônios e dopamina na doença de Parkinson (DP) é há muito
reconhecido por neurocientistas. No entanto, como a modulação
dopaminérgica afeta as regiões cerebrais envolvidas no controle do
movimento voluntário permanece um assunto de investigação.
Pesquisadores do Departamento de Neurobiologia e Comportamento do
College of Arts and Sciences e da Renaissance School of Medicine da
Stony Brook University usaram um modelo experimental para demonstrar
que a perda de centros dopaminérgicos do mesencéfalo prejudica a
capacidade de transformação dos neurônios do córtex motor
primário entradas na saída apropriada. A descoberta, publicada na
eNeuro, apóia uma nova linha de pesquisa sobre as origens das
alterações no córtex motor e seu papel durante a DP.
Pacientes
com DP apresentam atividade anormal no córtex motor, o que até o
momento permanece difícil de explicar. Os cientistas propuseram que
a disfunção do córtex motor na DP pode resultar da perda da
inervação dopaminérgica direta do córtex ou, alternativamente,
pode surgir como consequência da patologia dos gânglios da
base.
"Nosso estudo mostra que as mudanças na
excitabilidade dos neurônios do córtex motor muito provavelmente
são devidas à patologia dos gânglios da base e não à perda da
inervação dopaminérgica direta do córtex motor", disse
Arianna Maffei, Ph.D., Professora de Neurobiologia e Comportamento.
"Os resultados que mostramos apóiam a ideia de que as mudanças
na atividade do córtex motor devido à perda de dopamina são muito
importantes para a fisiopatologia da DP. Isso adiciona ao nosso
conhecimento atual e aponta para o córtex motor como um novo local
potencial para intervenção."
A equipe de pesquisa
avaliou como a perda de dopamina afeta a função de entrada / saída
dos neurônios no córtex motor. Eles testaram três maneiras
diferentes de reduzir a sinalização de dopamina para perguntar como
a disfunção do córtex motor pode surgir: 1) Farmacologia usada
para bloquear os receptores seletivamente no córtex motor 2) Injetar
uma toxina que mata neurônios dopaminérgicos no mesencéfalo para
induzir a patologia dos gânglios da base, e 3) Usou a mesma toxina
para eliminar os axônios dos neurônios da dopamina no córtex motor
para testar a possibilidade de que a perda de entrada dopaminérgica
para o córtex motor possa ser responsável por sua disfunção.
O
professor Maffei explica que a ideia por trás dessas abordagens era
dissecar os mecanismos do circuito subjacentes à perda de função
no córtex motor e possivelmente usar esses dados para entender
melhor a fisiopatologia da DP.
No geral, a pesquisa
demonstrou que a diminuição da sinalização da dopamina, seja
aguda ou crônica, tem efeitos profundos na excitabilidade dos
neurônios do córtex motor primário.
Os autores
acreditam que os resultados devem estimular pesquisas adicionais que
enfoquem o córtex motor primário como um local adicional de
intervenção para tratar os sintomas motores e melhorar os
resultados em pacientes com DP. Original em inglês, tradução
Google, revisão Hugo. Fonte: Medicalxpress.
Infecções virais podem promover as doenças de Alzheimer e Parkinson: Relatório
Oct 20, 2021 - Uma pesquisa recente publicada na Nature Communications mostra como produtos químicos específicos em superfícies de vírus podem aumentar a agregação de proteínas prejudiciais ligadas a doenças como Alzheimer e Parkinson.
Não é um conceito
novo que infecções microbianas possam causar doenças
neurológicas.
Os cientistas têm especulado sobre como
uma infecção viral aguda pode levar a distúrbios neurológicos
progressivos anos, se não décadas, mais tarde, desde os anos
1950.
Embora as evidências dessa ligação estejam
aumentando, os métodos pelos quais os riscos virais podem afetar o
curso dos distúrbios cerebrais permanecem especulativos.
De
acordo com uma teoria popular, certas infecções virais podem causar
respostas imunológicas aberrantes que permanecem por anos,
eventualmente causando danos neurológicos associados a certos
distúrbios cerebrais.
Este novo estudo oferece uma nova
explicação para a conexão entre vírus e doenças cerebrais.
Os
pesquisadores estudaram como os produtos químicos na superfície de
certos vírus podem promover a disseminação e o acúmulo de
proteínas implicadas em doenças como Alzheimer.
Um
artigo publicado no Journal of Parkinson's Illness recomendou uma
vigilância aprimorada das doenças neurológicas nos próximos
anos.
Os pesquisadores identificaram uma variedade de
maneiras pelas quais o COVID-19 pode aumentar rapidamente o número
de pacientes com Parkinson, bem como um aumento nos casos de
Parkinson relatados nos anos após a pandemia de gripe espanhola de
1918. Original em inglês, tradução Google, revisão Hugo. Fonte:
Wionews.
MICHAEL J. FOX JÁ ARRECADOU R $ 5,5 BILHÕES PARA ENCONTRAR CURA DO PARKINSON: "SÓ VOU PARAR QUANDO CONSEGUIR"
Michael J. Fox foi diagnosticado com a doença em 1991
Astro de Volta Para o Futuro tem fundação dedicada a pesquisas sobre o Parkinson - Reprodução / ABC
19/10/2021 - Michael J. Fox, 60 anos, afirmou
que sua fundação para pesquisas sobre o Parkinson já conseguiu
arrecadar US $ 1 bilhão, cerca de R $ 5,55 bilhões na cotação
atual, em entrevista à revista Variety.
Michael, que está
comemorando 20 anos da Fundação Michael J. Fox para a Pesquisa de
Parkinson, comemorado no dia 23 de outubro, foi diagnosticado com a
doença em 1991. O ator revelou o diagnóstico apenas em 1998.
Ele
conta que deseja aperfeiçoar tratamentos para quem tem uma doença,
além de encontrar uma cura: "[Há] terapias que tratam a vida
muito melhor para muitas pessoas. Eu aproveito mais a vida. Estou
mais confortável comigo mesmo do que estava há 20 anos . "
"Posso
sentar e ficar calmo. Eu não poderia fazer isso 25 anos atrás. São
os medicamentos, os coquetéis farmacêuticos e as terapias de que
participamos", disse. Enfrentando o Parkinson há 30 anos, o
ator não deixa de participar de séries e filmes. Ele também
mencionou estudos recentes que afirmam que "biomarcadores do
nosso organismo podem trazer uma chave para o avanço dos tratamentos
e para a prevenção do Parkinson".
"Eu só
quero fazer isso. Estou comprometido com isso. Só vou parar quando
conseguir", contou. Em novembro de 2020, o astro de De Volta
Para o Futuro relatou sua luta contra o Parkinson em sua
autobiografia No Time Like the Future: An Optimist Considers
Morality. Michael, revelado em entrevista à Gente na época, que
costuma praticar trava-língua para poder melhorar sua projeção e
dicção. Fonte: CenaPop.
domingo, 17 de outubro de 2021
Ex-pilota com Parkinson, 84, voa mais uma vez, sobre a folhagem de outono
84 anos com Parkinson voa mais uma vez
171021 - MANCHESTER, N.H. - Myrta Gage se viu em um lugar familiar na segunda-feira: na cabine de um avião.
A
senhora de 84 anos havia sido piloto na juventude. Mas, mais
recentemente, ela foi diagnosticada com doença de Parkinson.
De
acordo com o National Institutes of Health, a doença de Parkinson é
uma doença cerebral que causa tremores, rigidez e dificuldade para
andar, equilíbrio e coordenação. Pacientes famosos de Parkinson
incluem Muhammad Ali, presidente George H.W. Bush, Rev. Jesse Jackson
e Michael J. Fox.
O filho de Gage, Earl, disse que sua mãe
tem lutado com as atividades do dia-a-dia, então a família tem como
missão ajudar sua lista de desejos a "se tornar realidade
conforme o tempo e a saúde permitir".
É aí que
Cody Mattiello entrou em jogo.
Earl contatou Mattiello, um
outro piloto, e Mattiello concordou em levar Myrta e Earl para um vôo
sobre o Lago Winnipesaukee e o Monte Kearsarge para ver a folhagem de
outono.
Mattiello deu o controle do avião a Myrta Gage,
dizendo que estava "feliz em ajudar um colega aviador".
"Como
piloto nascido em New Hampshire, me sinto sortudo por poder
compartilhar meu amor pela aviação e fazer parte da criação de
memórias como esta para os outros", disse Mattiello em um post
no Facebook. Original em inglês, tradução Google, revisão Hugo.
Fonte: Fox13news. Veja vídeo na fonte.
Leia mais Aqui: 84-Year-Old Pilot with Parkinson's Gets Chance to Fly Plane One Last Time in an Emotional Video.
TERAPIAS COMPLEMENTARES PARA PARKINSON
171021 - Entre as variedades e combinações de medicamentos e terapias cirúrgicas disponíveis para pessoas que vivem com Parkinson, muitas pessoas encontraram regimes de tratamento convencionais que funcionam bem para elas. No entanto, as opções para ajudar as pessoas com Parkinson a viver bem não param por aí. Existem várias terapias complementares (aquelas que são usadas junto com o tratamento médico tradicional) que as pessoas com Parkinson experimentam, sob os cuidados de sua equipe médica, para reduzir ainda mais os sintomas.
Nesta
coleção de recursos, compartilhamos informações e conselhos sobre
muitas das terapias complementares que as pessoas em nossa comunidade
experimentaram, desde terapias de reabilitação, como terapia
física, ocupacional e fonoaudiológica, até ioga do riso, dança,
tai chi e muito mais.
UMA LISTA DE TERAPIAS COMPLEMENTARES
PARA PARKINSON'S
As terapias complementares são aquelas
utilizadas juntamente com o tratamento médico tradicional. Isso é
diferente das terapias alternativas, que são usadas no lugar do
tratamento médico tradicional. Esta postagem destaca 19 terapias
complementares que as pessoas em nossa comunidade experimentaram e
acharam benéficas.
UM GUIA DE RECURSOS DE 19 TERAPIAS
COMPLEMENTARES PARA PESSOAS COM PARKINSON
Pessoas com Parkinson
praticam ioga
A medicina convencional já percorreu um longo
caminho quando se trata de ajudar as pessoas com Parkinson a viver
bem. Entre as muitas variedades e combinações de medicamentos e
estimulação cerebral profunda (DBS), muitas pessoas com Parkinson
conseguiram encontrar regimes de tratamento convencionais que
funcionam bem para elas.
No entanto, as opções para
ajudar as pessoas com Parkinson a viver bem não param por aí. Há
uma variedade de terapias complementares que muitas pessoas com
Parkinson experimentam, sob os cuidados de sua equipe médica, na
tentativa de reduzir ainda mais os sintomas.
As terapias
complementares são aquelas utilizadas juntamente com o tratamento
médico tradicional. Isso é diferente das terapias alternativas, que
são usadas no lugar do tratamento médico tradicional.
Pessoas
com Parkinson optam por tentar terapias complementares por uma
variedade de razões:
Eles não estão obtendo o alívio
que desejam com seus medicamentos para Parkinson
Eles vêem isso
como uma forma de assumir o controle de sua saúde
Eles ouviram
de amigos com Parkinson que uma terapia funcionou para eles
Eles
gostam do aspecto social que acompanha a participação em muitas das
terapias complementares
A (s) terapia (s) complementar (es) de
escolha fazem com que se sintam mais à vontade, relaxados e em
paz
Neste guia, vamos compartilhar uma variedade de terapias
complementares que as pessoas em nossa comunidade já experimentaram.
Isto não é uma lista exaustiva. Se você está se perguntando por
que algo foi deixado de fora desta lista, é porque
Não é
algo com que tenhamos experiência e / ou
Não nos sentimos
confortáveis mencionando algo que poderia realmente causar
danos ou agravar os sintomas de Parkinson
Por exemplo, existem
muitas pessoas que promovem o uso de medicamentos fitoterápicos e
homeopatia para ajudar as pessoas com Parkinson. Já ouvimos muitas
histórias em que adicionar esses tipos de tratamentos pode realmente
piorar o Parkinson; então, decidimos deixá-los fora deste
guia.
Dito isso, há um grande buraco na pesquisa quando
se trata de ensaios clínicos em muitas das terapias complementares
que mencionamos neste guia. A diferença é que, além de casos muito
extremos, também não há evidências de que as terapias
complementares que escolhemos incluir aqui alguma vez foram perigosas
para alguém com Parkinson.
Como com tudo que falamos
neste blog, é fundamental que você discuta o uso de quaisquer
terapias complementares com sua equipe médica e de atendimento para
ajudá-lo a tomar uma decisão informada antes de começar. Esteja
aberto sobre o que está interessado, diga a verdade sobre o que você
experimentou e mantenha-se em comunicação constante com sua equipe.
Isso pode parecer óbvio; no entanto, um estudo descobriu que mais da
metade das pessoas com Parkinson não consultou seus médicos antes
de iniciar uma terapia complementar. Nós o encorajamos a fazer parte
dos 50% que o fazem.
Conforme você lê esta lista,
considere as terapias complementares que você tentou para ajudá-lo
a viver bem com Parkinson. Por que você os experimentou? O que você
estava procurando? Para melhorar os sintomas, reduzir o estresse,
desafiar sua mente, retomar o controle, envolver-se, recuperar sua
confiança, etc.? Então, se você tem uma história que gostaria de
compartilhar, deixe um comentário nesta postagem e conte-nos sobre
ela.
Agora, vamos explorar algumas das terapias
complementares mais comuns que as pessoas com Parkinson tentaram
viver melhor hoje.
EXERCÍCIO
Estamos chamando o
exercício em primeiro lugar porque, de cada tipo de terapia
complementar, o exercício tem demonstrado consistentemente em
ensaios clínicos para reduzir os sintomas e melhorar a qualidade de
vida.
Que tipo de exercício? O melhor exercício é
aquele que você fará; então, não é tanto uma questão de qual
você escolhe, mas que você escolhe algo e faz isso regularmente. Ao
manter o corpo em movimento, você mantém as articulações e os
músculos saudáveis, o que pode ajudar a diminuir a rigidez e
aumentar a mobilidade.
Por outro lado, se você quiser um
motivo para fazer exercícios de alta intensidade, há muito. A
pesquisa mostra que o exercício de alta intensidade pode ajudar a
desacelerar a progressão do Parkinson e o exercício forçado pode
melhorar a função motora geral e a cognição. Já se foram os dias
em que os médicos prescreviam descanso para pessoas com Parkinson.
Aqueles que estão vivendo bem se movem bem e intensamente
também.
ACUPUNTURA
A acupuntura envolve a inserção
de agulhas finas na pele para estimular certos pontos do corpo e
melhorar o fluxo e a distribuição de energia no corpo. Vários
estudos mostraram que a acupuntura, junto com o tratamento
convencional, foi mais eficaz na redução da dor e no alívio dos
sintomas do que a medicina convencional sozinha. Embora seja
considerado geralmente seguro, converse com seu médico sobre os
possíveis efeitos colaterais, como fadiga, tontura, dor no local da
agulha e, na pior das hipóteses, piora dos sintomas, antes de
tentar. Para obter mais informações, visite a American Society of
Acupuncturists.
AROMATERAPIA
Aromaterapia é a
prática de inalar ou aplicar na pele óleos essenciais aromáticos
derivados de uma ampla variedade de plantas medicinais. Foi
demonstrado que eles ajudam as pessoas a reduzir a dor e o estresse,
melhorar o sono, acalmar as articulações, melhorar a digestão,
diminuir a ansiedade e a depressão, promover o relaxamento e muito
mais. Para saber mais sobre os óleos essenciais que podem ser úteis
para você e ler uma variedade de artigos sobre o assunto, visite a
National Association for Holistic Aromatherapy.
ARTE
TERAPIA
A arteterapia é um tipo de psicoterapia que permite
usar a arte como uma forma de expressar seus sentimentos e comunicar
questões sobre as quais pode ser difícil falar. Durante uma sessão
de terapia de arte, você pode:
explorar
sentimentos
reconciliar conflitos emocionais
fomentar a
autoconsciência
gerenciar comportamento e vícios
desenvolver
habilidades sociais
melhorar a orientação da realidade
reduza
a ansiedade
aumentar a autoestima
A arteterapia
demonstrou ajudar as pessoas a lidar com todos os tipos de problemas.
E embora ainda não haja literatura sobre sua eficácia,
especialmente para pessoas com Parkinson, muitas pessoas que vivem
com Parkinson dizem que ser criativo os ajuda a se concentrar,
relaxar e viver mais o momento.
AYURVEDA
O Ayurveda
se baseia na crença de que a mente e o corpo estão conectados e que
cada pessoa tem um tipo de mente-corpo que deve orientar suas
escolhas sobre nutrição, exercícios e todas as outras áreas da
vida. A filosofia norteadora desta terapia é realizar ações que o
colocam no fluxo, em vez de seguir o caminho que o fará lutar e se
esforçar contra seu modo natural de ser. Identifique seu tipo e
aprenda como o Ayurveda pode ser usado em combinação com o
tratamento médico convencional aqui.
QUIROPRAXIA
O
objetivo da terapia quiroprática é alinhar a coluna, aliviar a dor,
melhorar a função motora e ajudar o corpo a aprender a se curar.
Alguns dos problemas que a terapia de Quiropraxia pode resolver
são:
Dor lombar
Dor de pescoço
Dores de
cabeça
Condições de articulação das extremidades superior e
inferior
Existem alguns riscos em se submeter a esse tipo
de manipulação manual, e as evidências são confusas sobre sua
eficácia em várias condições. Quando se trata de segurança,
encorajamos você a trabalhar em estreita colaboração com seu
médico antes de experimentar este tipo de terapia. Existem também
opções como terapia de Quiropraxia sem toque, sem toque e de baixa
força para aqueles que estão preocupados com rachaduras e ajustes
mais agressivos.
DANÇA TERAPIA
A American Dance
Therapy Association (ADTA) define a terapia de dança / movimento
como o uso psicoterapêutico do movimento para promover a integração
emocional, social, cognitiva e física do indivíduo.
A
dança fornece uma arena para se sentir como um corpo integrado
trabalhando como um todo, em vez de se sentir como um paciente. Na
aula de dança, damos as boas-vindas às partes que lutam e às que
crescem no corpo, bem como à consciência de como as coisas podem
mudar inesperadamente de um dia para o outro. Abraçar e honrar seu
corpo de dançarino pode ser libertador e fortalecedor - é algo
ganho entre tantas coisas perdidas ao lidar com o
Parkinson.
Respirar compaixão nas partes que lutam,
respirar gratidão nas partes prósperas e a capacidade de ver todas
essas partes como um corpo inteiro integrado é uma prática que os
participantes podem levar consigo todos os dias. - Sarah Leversee,
Instrutora de Dança para PD®
Muitas pessoas com
Parkinson compartilharam conosco a grande diferença que a dança fez
quando se trata de aumentar sua energia e melhorar sua qualidade de
vida. Você pode aprender sobre como adotar uma identidade como
dançarino com o Diretor do Programa de Dança para PD® aqui e mais
sobre como isso pode ajudá-lo a viver bem com Parkinson
aqui.
MÉTODO FELDENKRAIS
O Método Feldenkrais® é
baseado na ideia de que o cérebro é o responsável pelo movimento,
portanto, para mudar o seu movimento, você deve mudar de ideia. À
medida que aprende maneiras melhores de se mover, você pode
melhorar:
Equilíbrio
Respirando
Conhecimento
Coordenação
Máscara
facial
Flexibilidade
Panorama
Engolir
Para uma
pessoa com Parkinson, o ritmo natural e o fluxo de percepção,
sentimento e movimento são interrompidos. E comportamentos de rotina
como caminhar, falar, engolir e muito mais podem se tornar difíceis,
se não completamente indisponíveis.
O Método
Feldenkrais ensina as sequências de movimento das pessoas projetadas
para aumentar sua capacidade funcional. Este método pode ser
ensinado em particular ou em aulas de grupo. Para saber mais e ver se
há aulas disponíveis em sua área, visite aqui.
MACONHA
Mais
e mais pessoas com Parkinson estão experimentando maconha para
ajudar a aliviar os sintomas. E embora a pesquisa nesta área esteja
aumentando, ainda não existem ensaios clínicos que apoiem o uso de
maconha para o Parkinson.
Curiosamente, no entanto, há
médicos que estão vendo isso funcionar para seus pacientes com
Parkinson e pessoas com Parkinson relataram uma variedade de maneiras
como isso os ajudou.
No final deste mês, compartilharemos
uma série de um dos membros da nossa comunidade de Parkinson. Ele
fala sobre sua primeira ida a um dispensário, a dose e o parto que
experimentou e seus resultados. Também pediremos que nosso
especialista em maconha para Parkinson, Dr. Benzi Kluger, avalie o
que ele pensa sobre o uso de maconha para reduzir os sintomas de
Parkinson.
Terapias complementares e práticas
alternativas para a doença de Parkinson
TERAPIA DE
MASSAGEM
Muitas pessoas com Parkinson usam massagem terapêutica
na tentativa de melhorar o bem-estar e aliviar os sintomas de dor,
rigidez, fadiga, depressão e até tremor.
Há muito pouco
risco envolvido em receber uma massagem, então muitos médicos
recomendam fortemente que você inclua este tipo de terapia em seu
tratamento. A boa notícia também é que muitas seguradoras cobrem
sessões de massagem terapêutica porque é considerado um tratamento
comum para o Parkinson.
Você pode aprender sobre todos os
diferentes tipos de massagem aqui e encontrar um massagista treinado
em sua área aqui.
ATENÇÃO PLENA
Estar atento é
estar ciente do que está acontecendo ao seu redor, o que você está
fazendo e o espaço em que está. Parece bastante simples, mas ser
atento é mais fácil dizer do que fazer. Isso porque é muito fácil
deixar que pensamentos sobre o futuro, horários de medicamentos,
listas de tarefas, preocupações e ansiedade se tornem o mais
importante.
Práticas de atenção plena, como meditação,
portanto, são projetadas para ajudar as pessoas a praticarem estar
no momento, suspendendo o julgamento, praticando a autocompaixão e
tornando-se desapegadas de todos os resultados possíveis. Se você é
capaz de fazer disso uma prática regular em sua vida, tem o poder
de:
Reduzir o estresse
Melhorar o desempenho
Ter
uma visão
Melhorar o sono
Melhore a concentração
Melhorar
a saúde cardiovascular e imunológica
Retardar o processo de
envelhecimento
Aumentar a felicidade
Reduza a dor
Aumente
as habilidades de enfrentamento
Mude seu cérebro
Quer uma maneira simples de começar a meditar? Experimente o aplicativo Headspace e você terá um curso de meditação para iniciantes de 10 dias gratuitamente.
TERAPIA MUSICAL
A musicoterapia é o
uso da música em um relacionamento terapêutico para atender às
necessidades físicas, emocionais, cognitivas e sociais dos
indivíduos. Para algumas pessoas com Parkinson, a musicoterapia
diminui o congelamento, melhora a marcha e a fala, aumenta o controle
postural e melhora a cognição. Além disso, muitos relataram que
suas aulas de musicoterapia são as mais divertidas durante toda a
semana. Saiba mais na American Music Therapy Association.
TERAPIA
OCUPACIONAL
Os terapeutas ocupacionais (OTs) ajudam a manter as
pessoas seguras e a melhorar sua capacidade de realizar as atividades
da vida diária (AVD). Eles fazem isso adaptando o ambiente por meio
de modificações, modificando a tarefa e / ou educando as pessoas
com Parkinson e seus parceiros de cuidados.
No final deste
mês, nossa especialista em OT residente, Nancy Hillmer,
compartilhará algumas ótimas idéias sobre como realizar as tarefas
diárias com mais facilidade e maneiras de manter sua casa e ambiente
o mais seguro possível.
Muitas pessoas com Parkinson não
têm certeza de como um OT pode ajudá-las na vida diária. Se você
está se perguntando se um OT poderia ajudá-lo, isto é para
você.
TERAPIA FÍSICA
A fisioterapia pode ajudar as
pessoas a melhorar a força, flexibilidade e mobilidade. E também
pode diminuir a rigidez e a dor relacionada ao Parkinson. Muitas
pessoas com Parkinson não percebem o quão valioso um fisioterapeuta
pode ser para sua equipe de atendimento nos primeiros dias; no
entanto, as pessoas que conhecemos que trabalharam com eles de
maneira consistente receberam um valor tremendo por fazer isso -
tanto física quanto emocionalmente. (Fred Schott compartilhou sua
história conosco aqui.) Se você gostaria de começar um programa de
exercícios desenvolvido por um fisioterapeuta especializado em
trabalhar com pessoas com Parkinson, baixe nosso minicurso
Fundamentos de Exercícios aqui.
PILATES
Pilates é
uma forma de exercício sem impacto, projetada para melhorar a
estrutura e o alinhamento da coluna e fortalecer o núcleo. Há
poucas evidências clínicas de sua eficácia para pessoas com
Parkinson; no entanto, para muitas pessoas, a prática regular de
Pilates ajuda a melhorar o equilíbrio, a postura, a força, a
flexibilidade e a qualidade de vida. Embora o Pilates seja
frequentemente oferecido em um formato de aula em grupo, se você
decidir tentar - depois de obter autorização do seu médico -
considere trabalhar individualmente com um instrutor de Pilates
certificado primeiro para aprender como usar o equipamento e como se
manter seguro.
REIKI
Reiki é uma técnica japonesa
que envolve a imposição de mãos ou perto de diferentes partes do
corpo de uma pessoa. É baseado na ideia de que todos nós temos uma
"energia vital" que flui através de nós e é o que nos
faz estar vivos. Uma baixa energia vital causa doenças e estresse, e
uma alta energia vital causa mais saúde e felicidade.
Karl
Robb, um defensor do Parkinson e amigo da Fundação Davis Phinney
recebeu tantos benefícios por experimentar o Reiki que estudou para
se tornar um mestre em Reiki. Ele diz,
Eu realmente
acredito que o reiki aliviou meus sintomas e acalmou minha mente. O
Reiki me ajudou a chegar mais perto de realizar meus sonhos e mudou
toda a minha perspectiva sobre a doença.
TERAPIA DE
FALA
A doença de Parkinson muitas vezes torna difícil para as
pessoas falarem alto, pronunciar palavras com clareza, falar
fluentemente, engolir e mostrar expressão facial. No entanto, é
possível melhorar todos esses sintomas trabalhando com um
fonoaudiólogo.
Como diz a fonoaudióloga Kathleen
Donohue: “Muitas pessoas esperam até que as coisas piorem antes de
procurar um fonoaudiólogo. Isso torna muito mais difícil quebrar
hábitos ruins. Se você consultar um fonoaudiólogo no início e com
frequência, não só pode atrasar o início de sintomas específicos,
mas também pode construir uma memória muscular que o ajudará a
manter alguns sintomas sob controle à medida que o seu Parkinson
progride.”
Kathleen compartilha aqui algumas ações
práticas que você pode realizar todos os dias para melhorar seu
discurso. Você também pode assistir Keely McMahan, CCC-SLP e Meg
Hudson, OTD, OTR / L, demonstrar exercícios LSVT BIG® e LOUD® que
você pode tentar hoje para melhorar o volume vocal.
T’AI
CHI
O Tai Chi integra elementos de equilíbrio, flexibilidade e
coordenação (função motora) com atenção mental focada e
multitarefa (função cognitiva). Os resultados mostram que os
indivíduos que participam desses exercícios experimentam melhorias
nos sintomas motores, equilíbrio e mobilidade relacionados ao
Parkinson, bem como um número reduzido de quedas. A pesquisa também
indica que o envolvimento nesses exercícios ajuda a reduzir
significativamente a depressão.
TERAPIA DE YOGA
Mesmo
que você nunca tenha praticado ioga antes, é provável que já
tenha ouvido pessoas falarem sobre os benefícios que recebem ao
praticar. E embora as aulas de ioga tradicionais possam ser benéficas
para pessoas com Parkinson, ao determinar o caminho que você
gostaria de seguir, é importante fazer a distinção entre um
professor de ioga e um terapeuta de ioga e uma aula de ioga e uma
sessão de terapia de ioga.
Aula de ioga: local onde os
alunos praticam um determinado sistema de exercícios.
Professor
de Yoga: alguém que orienta os alunos na sua prática e ensina
vários métodos de ioga de forma correta e segura.
Sessão
de terapia de ioga: destinada a ajudar o aluno a obter alívio dos
sintomas ou condições de saúde que o estão incomodando. Às
vezes, essas são sessões de grupo; no entanto, na maioria das
vezes, são sessões individuais.
Ioga terapeuta: um
indivíduo que passou por treinamento especializado em avaliação,
desenvolvimento de prática e uma variedade de diferentes condições
de saúde, como câncer, depressão, trauma e Parkinson.
A
terapia de ioga é uma das poucas terapias complementares que possui
pesquisas que comprovam sua eficácia. Ele demonstrou reduzir o
tremor, melhorar o equilíbrio e a marcha, aumentar a flexibilidade,
melhorar a postura, soltar os músculos doloridos e reduzir o
estresse.
Embora a terapia de ioga seja considerada
geralmente segura, ainda é uma boa ideia conversar com seu médico
sobre isso antes de experimentá-la. Quando você estiver pronto para
seguir em frente, certifique-se de trabalhar com um terapeuta de ioga
que foi especificamente treinado para trabalhar com pessoas que vivem
com Parkinson.
Adicionar terapias complementares aos seus
tratamentos convencionais é uma ótima maneira de se capacitar para
viver bem com Parkinson. Ao adotar essa abordagem holística para o
bem-estar, você pode experimentar uma variedade de maneiras de curar
seu corpo, mente e espírito.
Se você tiver comentários
ou sugestões sobre este guia, adoraríamos ouvir de você.
Simplesmente deixe um comentário ou entre em contato conosco pelo
e-mail contact@dpf.org.
E fique ligado durante o mês de
agosto, quando nos aprofundaremos em tópicos como cura energética,
terapia ocupacional, terapia da fala, maconha e muito mais. Original
em inglês, tradução Google, revisão Hugo. Fonte:
Davisphinneyfoundation.

/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2021/G/W/h616glTBq8gsZF8Fo8aA/acamada-g1-ro.png)