20 December 2021 - Trajectory Analysis of Orthostatic Hypotension in Parkinson’s Disease: Results From Parkinson’s Progression Markers Initiative Cohort.
Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
segunda-feira, 20 de dezembro de 2021
Encontrar alvos de medicamentos com suporte genético para a doença de Parkinson usando a randomização Mendeliana do genoma que podem ser tratados por drogas
20 December 2021 - Resumo
A doença de Parkinson é um distúrbio neurodegenerativo do movimento que atualmente não tem tratamento modificador da doença, em parte devido às ineficiências na identificação e validação de alvos de drogas. Usamos a randomização Mendeliana para investigar mais de 3.000 genes que codificam proteínas drogáveis e prever sua eficácia como alvos de drogas para a doença de Parkinson. Usamos loci de características quantitativas de expressão e proteína para imitar a exposição a medicamentos e examinamos o efeito causal no risco de doença de Parkinson (em duas grandes coortes), idade de início e progressão. Propomos 23 mecanismos de direcionamento de drogas para a doença de Parkinson, incluindo quatro oportunidades de reaproveitamento de drogas e duas drogas que podem aumentar o risco da doença de Parkinson. Destes, apresentamos seis alvos de drogas com as mais fortes evidências de randomização Mendeliana. Há notavelmente pouca sobreposição entre nossos alvos de drogas para reduzir o risco da doença de Parkinson versus progressão, sugerindo diferentes mecanismos moleculares. Os medicamentos com suporte genético têm uma probabilidade consideravelmente maior de sucesso em testes clínicos, e nós fornecemos evidências genéticas convincentes e um pipeline de análise para priorizar o desenvolvimento de medicamentos para a doença de Parkinson. (segue...) Original em inglês, tradução Google, revisão Hugo. Fonte: Nature.
sábado, 18 de dezembro de 2021
Anvisa libera extrato em gotas à base de Cannabis mediante receita especial
O remédio será importado da Suíça e chegará ao Brasil pronto para uso. O pedido aguardava aprovação desde 2018
18 De Dezembro De 2021 - Anvisa libera mais um remédio à base de Cannabis, feito do extrato da Cannabis Sativa - A Agência Nacional de Vigilância Sanitária (Anvisa) liberou, nesta sexta-feira (17/12), a circulação do Extrato de Cannabis Sativa Alafiamed até 200 mg. Feito do extrato Cannabis Sativa — cannabis é o termo técnico da planta conhecida como maconha —, terá uma composição com um conjunto de substâncias, como canabinoides e taninos. Será vendido em farmácias e drogarias, somente na forma de gotas, mas só poderá ser obtido com receita de cor azul, do tipo B.
O produto virá importado da Suíça e no Brasil chegará como produto pronto para uso. O frasco terá 50 mg/mL de canabidiol (CBD) e aproximadamente 0,2% de tetrahidrocanabinol (THC). Os extratos vegetais são mais potentes pela sua complexidade de substâncias ativas, podem causar diferentes reações no organismo — por isso o controle com receita especial. O pedido aguardava aprovação desde 2018.
Além disso, um dos principais cuidados da Anvisa em relação ao produto será a ausência de contaminantes presentes no próprio extrato vegetal. Com o novo extrato, até o momento, a agência sanitária permitiu a comercialização de nove produtos à base de Cannabis no Brasil. São três tipos de extratos e sete são à base de canabidiol, que causa o efeito relaxante no corpo humano.
Em geral, esse tipo de produto é usado para tratamento de doenças psiquiátricas ou neurodegenerativas, como esclerose múltipla, esquizofrenia, Parkinson, epilepsia e até ansiedade. A Anvisa criou uma categoria especial e controla a medicação. Os remédios são receitados normalmente em casos cujo tratamento terapêutico se mostra ineficaz. Fonte: Ecosdanoticia.
quinta-feira, 16 de dezembro de 2021
Teste de neurônios de Dopamina desafio para detecção precoce da doença de Parkinson
16 December 2021 - Resumo
Diagnosticar a doença de Parkinson (DP) antes do início clínico se mostra difícil porque os sintomas característicos da DP não se manifestam até que mais de 60% dos neurônios de dopamina na substância negra pars compacta tenham sido perdidos. Aqui nós mostramos que, evocando uma liberação transitória de dopamina e subsequentemente medindo os níveis de metabólitos de dopamina no líquido cefalorraquidiano e plasma, um estado hipodopaminérgico pode ser revelado quando menos de 30% dos neurônios de dopamina são perdidos em modelos de DP em camundongos. Esses achados podem levar a testes de triagem e diagnósticos sensíveis e práticos para a detecção de DP precoce na população de alto risco. Original em inglês, tradução Google, revisão Hugo. Fonte: Nature.
quarta-feira, 15 de dezembro de 2021
Bactérias inflamatórias no nariz relacionadas ao risco de Parkinson
December 15, 2021 - Pessoas com doença de Parkinson tendem a ter um grande número de bactérias pró-inflamatórias em seus narizes, de acordo com um novo estudo.
Os pesquisadores acreditam que essas
bactérias podem ser um gatilho para a inflamação no cérebro, o
que pode ajudar a preparar o terreno para o desenvolvimento do
Parkinson.
O estudo, "Disbiose da microbiota da cavidade nasal profunda na doença de Parkinson", foi publicado
no npj Parkinson’s Disease.
Nossos corpos abrigam
bilhões de bactérias e outros microorganismos, chamados
coletivamente de microbioma intestinal. Essas minúsculas criaturas
desempenham papéis importantes na saúde e nas doenças que estão
apenas começando a ser compreendidos. Um corpo emergente de pesquisa
sugeriu que o microbioma é desregulado na doença de Parkinson.
Estudos anteriores encontraram anormalidades nas bactérias
intestinais e bucais dos pacientes, por exemplo.
Estudos
anteriores observando as bactérias na parte externa do nariz não
conseguiram encontrar diferenças específicas para o Parkinson
dignas de nota. Aqui, uma equipe da Rush University em Chicago
analisou bactérias na cavidade nasal profunda de 30 pessoas com
Parkinson. A equipe observou que a cavidade nasal profunda - bem no
alto do nariz - fica próxima ao bulbo olfatório, uma estrutura
cerebral envolvida no sentido do olfato.
"Postulamos
que a cavidade nasal profunda inexplorada é um local mais relevante
para a neuroinflamação [inflamação do cérebro] na DP [doença de
Parkinson] e formulamos a hipótese de que a comunidade da microbiota
nasal profunda tem um perfil pró-inflamatório na DP",
escreveram os cientistas.
A diversidade de bactérias foi
analisada em 30 indivíduos com Parkinson usando uma técnica chamada
sequenciamento de amplicon do gene 16S rRNA. Isso envolve o
sequenciamento de uma parte específica do genoma em uma amostra de
bactéria, que os pesquisadores podem usar para deduzir quais
espécies estão na amostra e suas abundâncias relativas.
Para
efeito de comparação, os pesquisadores também analisaram bactérias
nas cavidades nasais profundas de 11 dos cônjuges dos pacientes que
não tinham Parkinson. Os cônjuges foram escolhidos a fim de levar
em consideração os fatores ambientais (por exemplo, bactérias que
vivem na casa de uma pessoa). As bactérias de 17 controles saudáveis
não esposos também foram analisadas.
Os resultados
mostraram que, em comparação com os controles, as pessoas com
Parkinson tendem a ter maiores quantidades de certas bactérias que
podem ter efeitos pró-inflamatórios. Por exemplo, muitos pacientes
tinham alta abundância de Moraxella catarrhalis, que é conhecido
por ser um patógeno oportunista - uma bactéria que geralmente não
causa doenças, mas pode em certas circunstâncias.
A
equipe observou que M. catarrhalis nem sempre estava associada ao
Parkinson - de fato, alguns pacientes não tinham quantidades
detectáveis deste tipo de bactéria. Mas os microbiomas com a
maior abundância desta bactéria vieram consistentemente de pessoas
com Parkinson.
As análises estatísticas indicaram que os
pacientes com maiores quantidades de M. catarrhalis e outras
bactérias pró-inflamatórias tendiam a exibir sintomas de Parkinson
mais graves.
“Embora a presença de Moraxella nem sempre
tenha sido associada ao microbioma nasal de indivíduos com DP, um
aumento relativo da abundância de M. catarrhalis em indivíduos com
DP ... bem como outros patógenos [microrganismos causadores de
doenças], sugere um papel que promove a inflamação nasal e
possivelmente neuroinflamação na DP”, escreveu a equipe.
Além
de altos níveis de bactérias pró-inflamatórias, os pacientes com
Parkinson também tendem a ter menores quantidades de bactérias com
propriedades anti-inflamatórias, incluindo Blautia wexlerae,
Lachnospira pectinoschiza e Propionibacterium humerusii.
“Esses
organismos e outros táxons semelhantes [grupos biológicos] podem
desempenhar um papel importante na manutenção de uma composição
microbiana equilibrada (antiinflamatória) no microbioma nasal”,
escreveram os pesquisadores.
Coletivamente, a equipe disse
que este estudo "apóia a hipótese de que as comunidades da
microbiota disfiótica intestinal e nasal profunda são
desencadeadores / habilitadores da neuroinflamação", o que
pode ajudar a desencadear o aparecimento de Parkinson.
Os
pesquisadores observaram que este estudo foi limitado por seu pequeno
tamanho de amostra e destacaram a necessidade de mais pesquisas para
entender como o microbioma afeta o desenvolvimento do Parkinson.
Original em inglês, tradução Google, revisão Hugo. Fonte:
Parkinsons News Today.
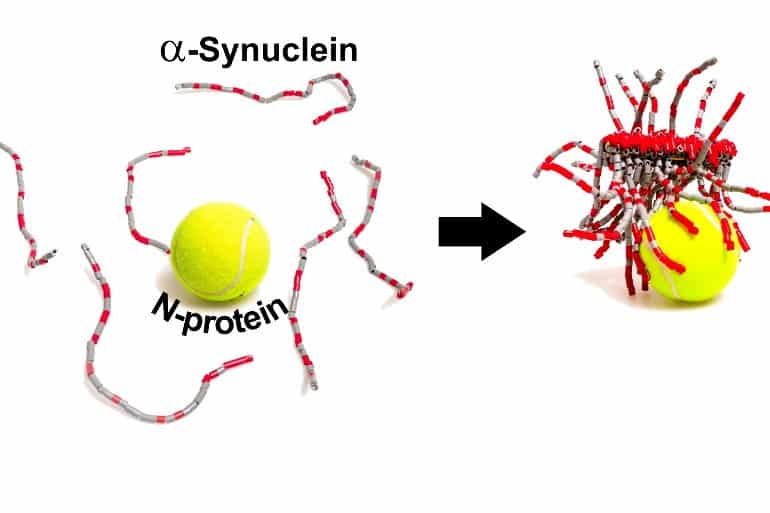
A proteína COVID interage com a proteína de Parkinson, promove a formação de amiloide
December 14, 2021 - Resumo: A proteína COVID que causa SARS-CoV-2 interage com a alfa-sinucleína, acelerando a formação de placas amilóides, relata um novo estudo.
Relatos de
caso de pacientes COVID-19 relativamente jovens que desenvolveram a
doença de Parkinson semanas após contrair o vírus levaram os
cientistas a se perguntar se poderia haver uma ligação entre as
duas condições.
Agora, pesquisadores relatando em ACS
Chemical Neuroscience mostraram que, pelo menos no tubo de ensaio, a
proteína N-SARS-CoV-2 interage com uma proteína neuronal chamada
α-sinucleína e acelera a formação de fibrilas amilóides, feixes
de proteínas patológicas que têm implicado na doença de
Parkinson.
Além dos sintomas respiratórios, o SARS-CoV-2
pode causar problemas neurológicos, como perda do olfato, dores de
cabeça e “névoa cerebral”. No entanto, se esses sintomas são
causados pela entrada do vírus no cérebro, ou se os sintomas
são causados por sinais químicos liberados no cérebro pelo
sistema imunológico em resposta ao vírus, ainda é controverso.
Na
doença de Parkinson, uma proteína chamada α-sinucleína forma
fibrilas amilóides anormais, levando à morte de neurônios
produtores de dopamina no cérebro. Curiosamente, a perda do olfato é
um sintoma pré-motor comum na doença de Parkinson.
Este
fato, bem como relatos de casos de Parkinson em pacientes com
COVID-19, fez Christian Blum, Mireille Claessens e colegas se
perguntarem se os componentes proteicos do SARS-CoV-2 poderiam
desencadear a agregação de α-sinucleína em amiloide. Eles
escolheram estudar as duas proteínas mais abundantes do vírus: a
proteína spike (S-) que ajuda o SARS-CoV-2 a entrar nas células e a
proteína do nucleocapsídeo (N-) que encapsula o genoma do RNA
dentro do vírus.
Relatos de caso de pacientes COVID-19
relativamente jovens que desenvolveram a doença de Parkinson semanas
após contrair o vírus levaram os cientistas a se perguntar se
poderia haver uma ligação entre as duas condições.
Agora,
pesquisadores relatando em ACS Chemical Neuroscience mostraram que,
pelo menos no tubo de ensaio, a proteína N-SARS-CoV-2 interage com
uma proteína neuronal chamada α-sinucleína e acelera a formação
de fibrilas amilóides, feixes de proteínas patológicas que têm
implicado na doença de Parkinson.
Além dos sintomas
respiratórios, o SARS-CoV-2 pode causar problemas neurológicos,
como perda do olfato, dores de cabeça e “névoa cerebral”. No
entanto, se esses sintomas são causados pela entrada do vírus
no cérebro, ou se os sintomas são causados por sinais
químicos liberados no cérebro pelo sistema imunológico em resposta
ao vírus, ainda é controverso.
Na doença de Parkinson,
uma proteína chamada α-sinucleína forma fibrilas amilóides
anormais, levando à morte de neurônios produtores de dopamina no
cérebro. Curiosamente, a perda do olfato é um sintoma pré-motor
comum na doença de Parkinson.
Este fato, bem como relatos
de casos de Parkinson em pacientes com COVID-19, fez Christian Blum,
Mireille Claessens e colegas se perguntarem se os componentes
proteicos do SARS-CoV-2 poderiam desencadear a agregação de
α-sinucleína em amiloide. Eles escolheram estudar as duas proteínas
mais abundantes do vírus: a proteína spike (S-) que ajuda o
SARS-CoV-2 a entrar nas células e a proteína do nucleocapsídeo
(N-) que encapsula o genoma do RNA dentro do vírus.
Em
experimentos em tubo de ensaio, os pesquisadores usaram uma sonda
fluorescente que liga fibrilas amilóides para mostrar que, na
ausência das proteínas do coronavírus, a α-sinucleína levou mais
de 240 horas para se agregar em fibrilas. Adicionar a proteína S não
teve efeito, mas a proteína N diminuiu o tempo de agregação para
menos de 24 horas.
Em outros experimentos, a equipe mostrou que as proteínas N- e α-sinucleína interagem diretamente, em parte por meio de suas cargas eletrostáticas opostas, com pelo menos 3-4 cópias de α-sinucleína ligadas a cada N-proteína.
Em seguida, os pesquisadores injetaram proteína N e α-sinucleína marcada com fluorescência em um modelo de célula da doença de Parkinson, usando uma concentração semelhante de proteína N como seria esperado dentro de uma célula infectada com SARS-CoV-2. Em comparação com as células de controle com apenas α-sinucleína injetada, cerca de duas vezes mais células morreram após a injeção de ambas as proteínas.
Além disso, a distribuição de α-sinucleína foi alterada em células co-injetadas com ambas as proteínas, e estruturas alongadas foram observadas, embora os pesquisadores não pudessem confirmar que eram amiloides.
Não se sabe se essas interações também ocorrem dentro dos neurônios do cérebro humano, mas se assim for, elas podem ajudar a explicar a possível ligação entre a infecção por COVID-19 e a doença de Parkinson, dizem os pesquisadores. Original em inglês, tradução Google, revisão Hugo. Fonte: NeuroScienceNews. Veja mais aqui: Interactions between SARS-CoV-2 N-Protein and α-Synuclein Accelerate Amyloid Formation, aqui: Cientistas investigam possível relação entre Covid-19 e casos de Parkinson, e aqui: Covid-19 desencadeia Parkinson? Cientistas explicam.
terça-feira, 14 de dezembro de 2021
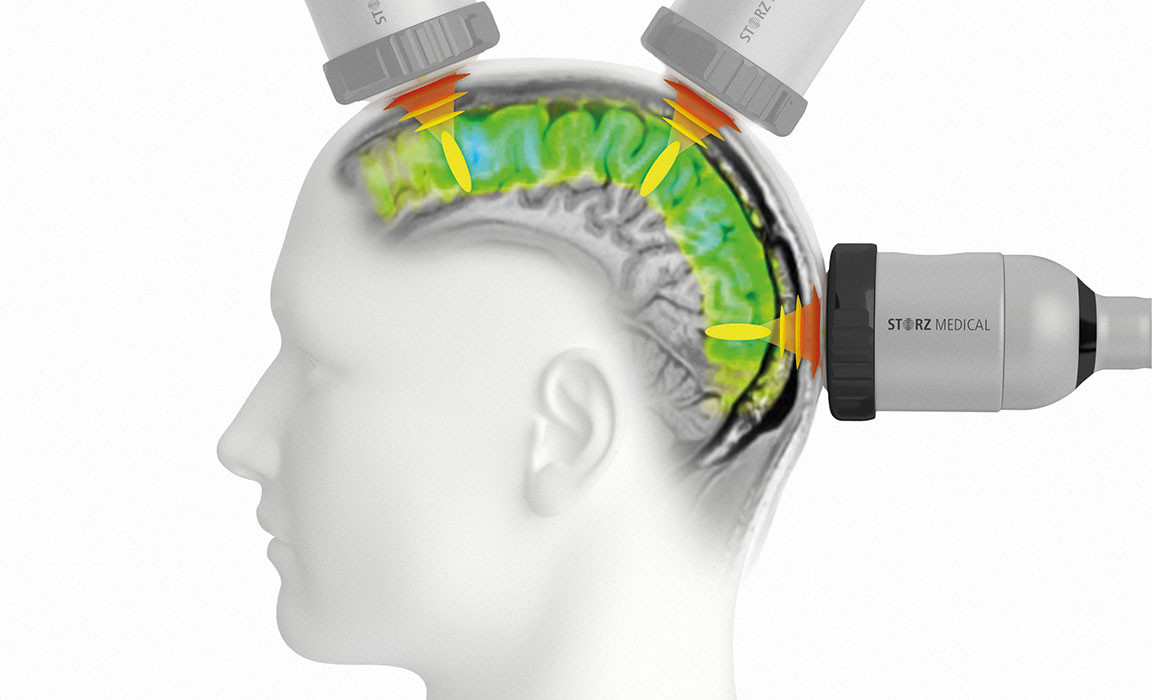
Primeiro ensaio clínico mundial para tratamento por ondas de choque (MATÉRIA PUBLICITÁRIA)
mardi 29 septembre 2020 - Em 2019, o sistema de ondas de choque NEUROLITH® foi introduzido com sucesso no mercado. O dispositivo Transcranial Pulse Stimulation (TPS®), desenvolvido pela STORZ MEDICAL na Suíça, é o único dispositivo médico comercializado na Europa aprovado na União Europeia para o tratamento do sistema nervoso central de pacientes com doença de Alzheimer. O efeito do TPS® está agora sendo investigado em outra condição neurológica: em setembro de 2020, o primeiro estudo clínico do mundo para o tratamento de pacientes com Parkinson com terapia por ondas de choque usando documentação em tempo real começou no MedUni Viena (Departamento de Neurologia) na Áustria sob a direção do professor Roland Beisteiner.
O
estudo avaliará a segurança e eficácia potencial do método. Os
participantes serão tratados com o sistema TPS® / NEUROLITH®
baseado em ondas de choque, que já está sendo usado no tratamento
de pacientes com Alzheimer. Sua tecnologia patenteada Bodytrack®
permite um posicionamento preciso e documentação em tempo real.
O
atual tratamento medicamentoso padrão para pacientes com Parkinson
fornece apenas um alívio mínimo e de curto prazo dos sintomas. A
maioria dos pacientes tem benefícios limitados e as respostas ao
tratamento variam amplamente.
Em contraste, o TPS®
oferece um método completamente novo para o tratamento de condições
neurológicas como a doença de Parkinson: as regiões do cérebro
podem ser estimuladas até 8 cm de profundidade, pelo que o curto
tempo de estimulação evita o perigo de aquecimento do tecido. Para
os pacientes, o TPS® é indolor e descomplicado. O tratamento é
realizado através do crânio fechado, não sendo necessária a
raspagem do couro cabeludo. O paciente não fica imobilizado durante
o tratamento e pode mover-se livremente. Original em inglês,
tradução Google, revisão Hugo. Fonte: Storzmedical.
segunda-feira, 13 de dezembro de 2021
Anunciam prisão de falso neurologista em Lara-VE
Elvis Ricardo Blanco Laverde será autuado pelo Ministério Público pelos crimes de oferta enganosa, usurpação de funções, prática ilegal de medicina e associação criminosa, informou a Saab através de sua conta no Twitter
13 diciembre, 2021 - Elvis Blanco é
detido por praticar medicina ilegalmente, segundo o Ministério
Público
Barquisimeto.- Nesta segunda-feira, 13 de dezembro, o procurador-geral da Assembleia Nacional Constituinte (ANC), Tarek William Saab, confirmou a prisão de um homem que se passava por psicólogo clínico e neurologista em Lara.
Elvis Ricardo Blanco Laverde será autuado pelo Ministério Público (MP) pelos crimes de oferta enganosa, usurpação de funções, prática ilegal de medicina e associação criminosa, informou a Saab por meio de sua conta no Twitter.
Blanco fez consultas de neuropsicologia e Gestalt-terapia na avenida Pedro León Torres, em Barquisimeto, de acordo com um cartão de visitas divulgado pelas autoridades. Além disso, ele realizava eletroencefalogramas em casa.
No site Mais do que médicos, Blanco ofereceu seus serviços para tratar doenças como Alzheimer, demência, epilepsia, esclerose múltipla, Parkinson, entre outras. No site oficial da Federação Venezuelana de Neuropsicologia, o falso médico é apresentado como o presidente fundador desta organização.
Da mesma forma, alegou que se formou em psicólogo pela Universidade Central da Venezuela (UCV) em 1997 e fez pós-graduação na Universidade Complutense de Madrid, na Espanha; e a Universidade de Palermo na Argentina.
“Tenho praticado como neurologista em Barquisimeto na especialidade de crianças e adultos sem o devido registro, vale a pena dispensar, do Colégio de Médicos do estado de Lara”, diz a detida em um vídeo que circula nas redes sociais.
Por outro lado, o procurador-geral da República também anunciou que ordenou às diretorias de proteção dos direitos humanos e crimes comuns do MP que processassem, investigassem e sancionassem todas as denúncias de denúncias ilegais de pacientes em hospitais públicos do país. Original em espanhol, tradução Google, revisão Hugo. Fonte: El Pitazo.
Treinamento de cães para diagnosticar o Parkinson
December 13th, 2021 - Os cães podem farejar as alterações metabólicas complexas que ocorrem em muitas doenças diferentes, desde o câncer, a COVID-19, a doenças neurodegenerativas. Seu superpoder do olfato está ajudando os cientistas a descobrir melhores biomarcadores para o Parkinson e talvez até mesmo o Alzheimer.
Joy Milne foi uma enfermeira que viveu
grande parte de sua vida alheia a suas habilidades ocultas. Mas um
dia, ela percebeu algo estranho. Seu marido, Les, tinha um cheiro
novo e incomum. Lentamente, junto com o cheiro de mofo que detectou,
ela começou a notar outras diferenças em seu marido também. Sua
personalidade e humor estavam mudando. Quatorze anos depois, Les foi
diagnosticado com Parkinson.
Milne e seu marido entraram
em contato com um pesquisador de Parkinson chamado Tilo Kunath, da
Universidade de Edimburgo. Embora inicialmente tenha rejeitado Milne,
ele mais tarde aprendeu sobre cães que podiam cheirar câncer e
decidiu testar o nariz de Milne. Kunath recrutou dois grupos de
pessoas: aqueles com Parkinson e aqueles sem. Todos eles usaram uma
camiseta durante a noite e, em seguida, essas camisetas foram
randomizadas e apresentadas a Milne.
Milne mostrou uma
precisão incrível na detecção da doença, embora tenha cometido
um erro. Uma camiseta de um paciente controle foi identificada como
positiva para Parkinson. Meses depois, o participante ligou para
Kunath para dizer que foi diagnosticado com a doença.
Essas
descobertas da pesquisa despertaram mais interesse do grupo de
Kunath, bem como do resto da comunidade científica, nas mudanças
metabólicas que ocorrem durante doenças neurodegenerativas como
Alzheimer e Parkinson. Outras pesquisas de Kunath, onde Milne está
listado como co-autor, até identificou os compostos químicos que
contribuíram parcialmente para o cheiro de Parkinson.
É
importante ressaltar que se um humano com um super sentido de olfato
pode detectar esses sinais, os cães poderiam ser treinados para
fazê-lo também?
Depois de ler sobre a habilidade de
Milne, um grupo de treinadores de cães formou um programa de
treinamento de cães sem fins lucrativos, Parkinson’s Alert Dogs
(PADs). O diretor de ciências, Jack Bell, um químico analítico da
Universidade de Washington, analisa camisetas que são farejadas
pelos cães para estimular a busca por novos biomarcadores. Desde
2015, a organização sem fins lucrativos treinou 25 cães para
detectar a doença de Parkinson com pelo menos 90 por cento de
precisão.
“Meu pensamento imediato foi se um humano
pode fazer isso, um cachorro provavelmente pode fazer”, disse Lisa
Holt, uma instrutora certificada de “trabalho olfativo” com PADs.
“Eles são entre 10.000 e 100.000 vezes melhores em farejar odores
do que nós, e são altamente seletivos”.
Nos PADs,
muitas raças de cães diferentes foram treinadas para farejar o
Parkinson. Os treinadores ensinam os cães a alertá-los após
cheirar uma camiseta de treino do Parkinson, por meio de reforço
positivo. Eles não recebem a mesma recompensa após cheirar
camisetas de controle de treinamento, condicionando-os a alertar seu
treinador apenas se uma camiseta for positiva para Parkinson. Assim,
quando os treinadores apresentam uma camiseta recém-doada, eles
fazem o diagnóstico.
“Praticamente qualquer cachorro
pode fazer isso”, disse Holt sobre a detecção de doenças por
meio do cheiro, acrescentando que fazer o que ela chama de “trabalho
de cheiros” não é específico para uma raça de cachorro ou
outra, mas sim “mais para um temperamento”. Para prosperar, ela
disse, os cães precisam de uma alta ética de trabalho
intrínseca.
PADs também colabora com cientistas para
ajudar a desenvolver uma compreensão de como esses cães farejam o
Parkinson - e como suas habilidades podem inspirar novas ferramentas
de diagnóstico.
“O que fizemos foi pegar as camisetas e
depois despachá-las para alguns laboratórios”, explicou Holt
sobre as camisetas usadas pelos pacientes de Parkinson. Os
laboratórios então extraem a sebo - óleos que são secretados
naturalmente da pele - das camisetas de controle e de Parkinson para
descobrir exatamente o que os cães estão cheirando.
Além
disso, algumas das camisas são colocadas em câmaras frigoríficas
de longo prazo, para que os cães e treinadores possam ver como esses
odores podem se dissipar com o tempo.
Não é tão simples
quanto pode parecer: de acordo com Holt, o sebo é difícil de
extrair e manusear, e complicando ainda mais o processo, ela diz, há
também muito "odor de fundo" no tecido, e isso pode tornam
o isolamento e a identificação de um cheiro específico um
desafio.
Agora, os PADs estão focados em testar outro
biomarcador na urina.
Sua nova hipótese postula que o
cheiro que os cães estão captando nas camisetas de algodão pode
estar ligado a este biomarcador - um subproduto da peroxidação
lipídica, uma forma de dano à membrana celular, que ocorre no
cérebro de pessoas com doenças neurodegenerativas, disse Holt.Assim como o câncer,
o COVID-19 e outras doenças que os cães estão sendo treinados para
rastrear, o Alzheimer leva a alterações metabólicas - algumas das
quais os cães podem ser treinados para detectar. Compreender seu
olfato apurado pode ser a chave para o desenvolvimento de "narizes
eletrônicos" e o diagnóstico precoce de Alzheimer, bem como de
outras doenças. Original em inglês, tradução Google, revisão
Hugo. Fonte: Being Pacient.