10 Dec 2018 - Uma excitante opção terapêutica para a doença de Parkinson é a estimulação transcraniana por corrente contínua (ETCC), um tipo de estimulação cerebral não invasiva. Em um estudo publicado recentemente no Journal of NeuroEngineering and Rehabilitation, o Dr. Leigh Charvet e seus colegas testaram este método de estimulação em ambientes domésticos com supervisão remota de técnicos. Eles descobriram que a adesão é extremamente alta para os pacientes que apreciam a oportunidade de acessar o tratamento em casa. Mais informações sobre a aplicação de ETCC para reabilitação motora são e serão publicadas na série temática do Journal of NeuroEngineering and Rehabilitation.
In Home treatment of Parkinson’s disease through remotely supervised brain stimulation.
Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
segunda-feira, 10 de dezembro de 2018
domingo, 9 de dezembro de 2018
Dispositivo minúsculo poderia ajudar a tratar condições neurológicas sem cirurgia de cérebro aberto
Dec 4, 2018 - Pesquisadores de Melbourne desenvolveram um dispositivo mundial que poderia ajudar a tratar condições neurológicas, como a doença de Parkinson e a epilepsia, evitando a necessidade de cirurgia de cérebro aberto.
A doença de Parkinson afeta aproximadamente 80.000 pessoas na Austrália - com um dos tratamentos atuais usando estimulação cerebral para aliviar sintomas debilitantes, como rigidez muscular e tremores.
O procedimento atual é assustador (n.t.: Este parágrafo e o seguinte, são causadores de impacto negativo ao dbs convencional, não se impresssione, pois está exagerado, opinião pessoal); os cirurgiões devem cortar o crânio para expor o cérebro e estimulá-lo diretamente.
Como era de se esperar, esse tipo de cirurgia de cérebro aberto traz consigo uma longa lista de riscos, entre os quais o trauma cerebral.
A equipe da Universidade de Melbourne vem trabalhando em uma cirurgia alternativa de cérebro aberto desde 2012, e inventou um dispositivo estimulador implantado em vasos sanguíneos próximos ao córtex motor do cérebro.
A colocação do dispositivo envolve nada mais do que uma pequena incisão no buraco da fechadura.
O dispositivo, chamado de Stentrode, mede apenas quatro milímetros de diâmetro e é feito de uma liga forte, mas flexível, chamada nitinol.
"Fomos capazes não apenas de gravar passivamente, mas Tamara fornecer correntes através do dispositivo para causar movimentos musculares", disse o pesquisador Nick Opie.
Esta é a primeira vez que este tipo de estimulação cerebral é conseguido usando um dispositivo permanentemente implantado dentro de um vaso sanguíneo, em vez de uma estimulação cerebral invasiva direta.
E o alcance de possíveis aplicativos pode ser enorme.
"Provavelmente existem maneiras de usar a tecnologia que nem imaginamos, por isso, estamos realmente interessados em ouvir os médicos sobre suas ideias", disse Opie.
"Algumas das aplicações óbvias incluem oferecer uma alternativa para a estimulação cerebral profunda que é usada atualmente para tratar os sintomas de Parkinson, e também como um substituto para algumas drogas no tratamento de certos tipos de epilepsia."
A estimulação cerebral profunda também é usada em alguns casos para tratar doenças mentais graves, como a depressão maior, e a equipe está confiante de que o novo dispositivo poderia oferecer a esses pacientes uma alternativa menos invasiva também.
Assista ao boletim de notícias completo no 9Now. Original em inglês, tradução Google, revisão Hugo. Fonte: 9News.
A doença de Parkinson afeta aproximadamente 80.000 pessoas na Austrália - com um dos tratamentos atuais usando estimulação cerebral para aliviar sintomas debilitantes, como rigidez muscular e tremores.
O procedimento atual é assustador (n.t.: Este parágrafo e o seguinte, são causadores de impacto negativo ao dbs convencional, não se impresssione, pois está exagerado, opinião pessoal); os cirurgiões devem cortar o crânio para expor o cérebro e estimulá-lo diretamente.
Como era de se esperar, esse tipo de cirurgia de cérebro aberto traz consigo uma longa lista de riscos, entre os quais o trauma cerebral.
A equipe da Universidade de Melbourne vem trabalhando em uma cirurgia alternativa de cérebro aberto desde 2012, e inventou um dispositivo estimulador implantado em vasos sanguíneos próximos ao córtex motor do cérebro.
A colocação do dispositivo envolve nada mais do que uma pequena incisão no buraco da fechadura.
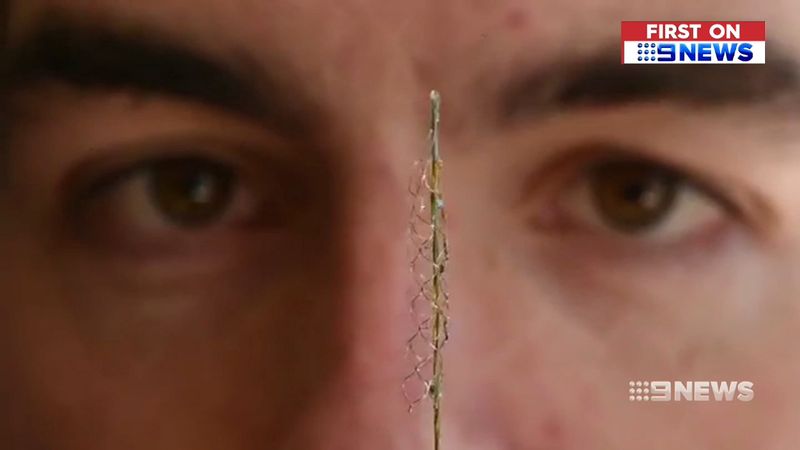 |
| O dispositivo tem um diâmetro de apenas quatro milímetros. (9NEWS) |
"Fomos capazes não apenas de gravar passivamente, mas Tamara fornecer correntes através do dispositivo para causar movimentos musculares", disse o pesquisador Nick Opie.
Esta é a primeira vez que este tipo de estimulação cerebral é conseguido usando um dispositivo permanentemente implantado dentro de um vaso sanguíneo, em vez de uma estimulação cerebral invasiva direta.
E o alcance de possíveis aplicativos pode ser enorme.
"Provavelmente existem maneiras de usar a tecnologia que nem imaginamos, por isso, estamos realmente interessados em ouvir os médicos sobre suas ideias", disse Opie.
"Algumas das aplicações óbvias incluem oferecer uma alternativa para a estimulação cerebral profunda que é usada atualmente para tratar os sintomas de Parkinson, e também como um substituto para algumas drogas no tratamento de certos tipos de epilepsia."
A estimulação cerebral profunda também é usada em alguns casos para tratar doenças mentais graves, como a depressão maior, e a equipe está confiante de que o novo dispositivo poderia oferecer a esses pacientes uma alternativa menos invasiva também.
Assista ao boletim de notícias completo no 9Now. Original em inglês, tradução Google, revisão Hugo. Fonte: 9News.
domingo, 2 de dezembro de 2018
sábado, 24 de novembro de 2018
sábado, 3 de novembro de 2018
Estimulação Cerebral Profunda - Entrando na Era da Modulação da Rede Neural Humana
por Michael S. Okun, M.D.
October 9, 2014 - Scribonius Largus, o médico da corte do imperador romano Cláudio, usou um peixe-torpedo elétrico em 50 d.C. para tratar dores de cabeça e gota. Mais de 1000 anos se passaram antes que a ideia de estimulação cerebral terapêutica fosse reacendida. Em 1786, Luigi Galvani demonstrou que ele poderia conduzir eletricidade através dos nervos na perna de um sapo. Mais tarde, Alessandro Volta conduziu a corrente elétrica através de fios e construiu fontes de bateria rudimentares, mas eficazes. No entanto, nenhum desses pesquisadores poderia ter previsto a utilidade de sua tecnologia no tratamento de doenças humanas, aplicando uma corrente elétrica no cérebro humano.
O Prêmio Lasker-Debakey de Pesquisa Médica Clínica deste ano, anunciado em 8 de setembro, reconhece as contribuições de dois pioneiros da estimulação cerebral profunda (DBS): Alim-Louis Benabid, um neurocirurgião, e Mahlon DeLong, um neurologista. Sua pesquisa e sua tradução na prática clínica melhoraram as vidas de mais de 100.000 pessoas com doença de Parkinson ou outros distúrbios neurológicos ou neuropsiquiátricos.
Normalmente, as pessoas com doença de Parkinson recebem o diagnóstico na sexta ou sétima década de vida. A idade é o fator de risco mais importante para a doença, e estima-se que 1 a 2% das pessoas com mais de 60 anos de idade sejam afetadas. A deficiência associada à doença de Parkinson decorre de um amplo espectro de sintomas motores (rosto mascarado, voz suave, tremor, caligrafia pequena, rigidez, bradicinesia, distonia, problemas de equilíbrio e passos embaralhados) e sintomas não motores (depressão, ansiedade, apatia, desordem do sono, e dificuldades cognitivas), bem como problemas do sistema nervoso autônomo (disfunção sexual, constipação, problemas gastrointestinais e hipotensão ortostática). De cada três pacientes diagnosticados com doença de Parkinson, um fica desempregado em um ano e a maioria fica desempregada depois de 5 anos. Em média, os pacientes com doença de Parkinson gastarão de US $ 1.000 a US $ 6.000 por ano com medicamentos, e seu risco anual de hospitalização será superior a 30%.
Antes do final dos anos 1960, os pioneiros seccionaram as vias motoras do cérebro humano, e pesquisadores posteriores ablaram intencionalmente muitas regiões de gânglios da base com álcool ou a aplicação de calor. No entanto, essa abordagem encontrou um sucesso limitado, em parte devido à segmentação imprecisa, imprecisa e inconsistente. Além disso, lesões cerebrais bilaterais criadas intencionalmente freqüentemente levavam a déficits irreversíveis na fala, na deglutição e na cognição. Esta abordagem cirúrgica desvaneceu-se em popularidade com a descoberta da levodopa (substituição da dopamina).
Antes da introdução da levodopa, a vida dos pacientes com doença de Parkinson era terrível. Muitos foram internados. Após a levodopa, tornou-se rotina para os pacientes com doença de Parkinson “despertarem” dos estados congelados, e quase todos puderam viver em casa. Os tremores diminuíram, a rigidez diminuiu e muitos pacientes recuperaram a capacidade de andar. No entanto, desafios importantes e inesperados surgiram. As mais preocupantes foram as complicações induzidas por medicamentos relacionadas à dopamina. Os pacientes começaram a relatar flutuações (com o desaparecimento das doses (n.t.: estado “off”), o congelamento (especialmente ao andar) e os movimentos semelhantes a danças (coreia), mais tarde denominados discinesia induzida por levodopa. Muitos relataram tremores que não responderam à farmacoterapia. Além disso, houve uma percepção crescente de que a levodopa não era uma cura e que a doença progrediu apesar do “despertar” milagroso.
No início dos anos 1970, pouco depois da introdução da levodopa, Mahlon DeLong começou a estudar uma área complexa e negligenciada do cérebro. No momento em que DeLong se juntou ao laboratório de Edward Evarts no National Institutes of Health, todas as “coisas boas” (como o córtex motor e o cerebelo) foram atribuídas a outros pesquisadores. Ele estava preso com os gânglios basais. A escassez de conhecimento até mesmo da anatomia e fisiologia normal dessa parte do cérebro não impediu DeLong, que publicou uma descrição seminal dos padrões de atividade elétrica nos neurônios dos gânglios da base dos primatas e uma descrição completa das respostas desses neurônios ao movimento.
Figura 1 (veja na fonte)
DeLong, junto com Garrett Alexander e Peter Strick, quebraram a pesquisa aberta sobre gânglios da base e doença de Parkinson em 1986, quando introduziram a hipótese do circuito segregado - a ideia de que os gânglios basais e áreas associadas do córtex e tálamo poderiam ser divididos em territórios separados, com pequenas conversas funcionais ou anatômicas.1 Essa observação propiciou um novo entendimento das redes neurais humanas, abrindo caminho para a modulação elétrica. Também esclareceu que muitos dos sintomas de doenças neurológicas e neuropsiquiátricas podem estar associados à disfunção em circuitos cerebrais gânglio-basais específicos. DeLong, Hagai Bergman e Thomas Wichmann testaram essa hipótese destruindo o núcleo subtalâmico em um modelo primata da doença de Parkinson e demonstrou melhora nos sintomas da doença.2 Logo depois, a eletricidade foi introduzida como uma abordagem baseada em modulação para os circuitos cerebrais na doença de Parkinson (ver Figura 1). Um neurocirurgião francês, Alim-Louis Benabid, daria o passo corajoso de deixar um fio que pudesse fornecer corrente elétrica contínua dentro de um cérebro humano.
Em 1987, Benabid operou um homem idoso que tinha tremor. Ele já havia criado uma lesão cerebral para tratar esse tremor, mas estava preocupado com os potenciais efeitos adversos associados a fazer o mesmo no outro hemisfério. E assim, em um segundo procedimento, ele abordou o tremor contralateral. Ele passou por uma grande sonda de teste vários centímetros abaixo da superfície do cérebro. Ele sabia de cirurgias anteriores que a estimulação de baixa frequência piorava o tremor e que pulsos mais rápidos o suprimiam. Benabid deixou um neuroestimulador no cérebro do homem. Ele implantou um fio com quatro contatos de metal em sua ponta. Este fio, o cabo DBS, foi então conectado a uma fonte de bateria externa. Benabid e seus colegas programaram o dispositivo usando uma pequena caixa com botões e interruptores de aparência arcaica. Tão simples quanto o sistema, acabou sendo muito poderoso, permitindo que Benabid e Pierre Pollack individualizassem as configurações; os resultados são descritos em vários artigos seminais.3,4
Embora a biologia e os mecanismos que sustentam a terapia com DBS permaneçam incertos, sabemos agora que a função normal do cérebro humano é amplamente mediada por oscilações rítmicas que se repetem continuamente. Essas oscilações podem mudar e modular, afetando as funções cognitivas, comportamentais e motoras. Se uma oscilação for ruim, pode causar um tremor incapacitante ou outro sintoma da doença de Parkinson. Circuitos cerebrais invasores presos em estados de oscilação anormal em muitas doenças tornaram-se candidatos à terapia com DBS. Alterações na neurofisiologia, neuroquímica, estruturas neurovasculares e neurogênese também podem sustentar os benefícios da terapia com DBS.5
Antes do desenvolvimento do DBS terapêutico, neurologistas, neurocirurgiões, psiquiatras e terapeutas de reabilitação trabalhavam em grande parte isolados uns dos outros no tratamento de pacientes com doença de Parkinson. O sucesso da terapia com DBS estimulou a formação de equipes multidisciplinares, cujos membros avaliam candidatos ao DBS e, em conjunto, personalizam a terapia. Essa personalização inclui selecionar, com base nos sintomas, as regiões do cérebro para direcionar e planejar os cuidados pré e pós-operatórios. Embora as equipes de DBS geralmente tenham muitos membros, acredito que o elemento mais importante para o sucesso tenha sido a parceria entre neurologista e neurocirurgião. Portanto, é apropriado que o Prêmio Lasker para terapia DBS tenha sido dado a um neurologista e a um neurocirurgião.
Figura 2 (veja na fonte)
Dispositivos para DBS.
Unidades menores, mais elegantes e com maior eficiência energética estão no horizonte. Melhores projetos de eletrodos permitirão choques mais precisos. O monitoramento em tempo real da fisiologia do circuito neural está direcionando o campo para tecnologias mais inteligentes. A monitoração remota e o ajuste de dispositivos podem se tornar possíveis. Em sua forma atual, no entanto, a tecnologia tem várias limitações. A corrente pode se espalhar para regiões não intencionais do cérebro, causando efeitos colaterais, e o DBS geralmente não trata efetivamente todos os sintomas. Mais comumente, a fonte da bateria para neuroestimuladores é colocada na região subclavicular (ver Figura 2), mas essa configuração tem sido associada a altos riscos de fratura e infecção do eletrodo (n.t.: desconheço).
No entanto, o DBS teve um enorme efeito no tratamento da doença de Parkinson. Também tem sido usado para tratar tremor essencial, distonia e epilepsia e em tratamentos experimentais de transtorno obsessivo-compulsivo, depressão, doença de Alzheimer e síndrome de Tourette (veja gráfico interativo, disponível com o texto completo deste artigo no NEJM.org). A terapia com DBS é geralmente considerada apenas após todos os outros tratamentos terem sido esgotados, mas ao tornar-se “biônica”, forneceu a muitos pacientes uma nova vida. Graças em grande parte às contribuições de dois cientistas extraordinários, entramos na era da modulação da rede neural humana.
Os formulários de divulgação fornecidos pelo autor estão disponíveis com o texto completo deste artigo no NEJM.org.
Este artigo foi publicado em 8 de setembro de 2014, no NEJM.org.
Original em inglês, tradução Google, revisão Hugo. Fonte: NEJM, com imagens.
October 9, 2014 - Scribonius Largus, o médico da corte do imperador romano Cláudio, usou um peixe-torpedo elétrico em 50 d.C. para tratar dores de cabeça e gota. Mais de 1000 anos se passaram antes que a ideia de estimulação cerebral terapêutica fosse reacendida. Em 1786, Luigi Galvani demonstrou que ele poderia conduzir eletricidade através dos nervos na perna de um sapo. Mais tarde, Alessandro Volta conduziu a corrente elétrica através de fios e construiu fontes de bateria rudimentares, mas eficazes. No entanto, nenhum desses pesquisadores poderia ter previsto a utilidade de sua tecnologia no tratamento de doenças humanas, aplicando uma corrente elétrica no cérebro humano.
O Prêmio Lasker-Debakey de Pesquisa Médica Clínica deste ano, anunciado em 8 de setembro, reconhece as contribuições de dois pioneiros da estimulação cerebral profunda (DBS): Alim-Louis Benabid, um neurocirurgião, e Mahlon DeLong, um neurologista. Sua pesquisa e sua tradução na prática clínica melhoraram as vidas de mais de 100.000 pessoas com doença de Parkinson ou outros distúrbios neurológicos ou neuropsiquiátricos.
Normalmente, as pessoas com doença de Parkinson recebem o diagnóstico na sexta ou sétima década de vida. A idade é o fator de risco mais importante para a doença, e estima-se que 1 a 2% das pessoas com mais de 60 anos de idade sejam afetadas. A deficiência associada à doença de Parkinson decorre de um amplo espectro de sintomas motores (rosto mascarado, voz suave, tremor, caligrafia pequena, rigidez, bradicinesia, distonia, problemas de equilíbrio e passos embaralhados) e sintomas não motores (depressão, ansiedade, apatia, desordem do sono, e dificuldades cognitivas), bem como problemas do sistema nervoso autônomo (disfunção sexual, constipação, problemas gastrointestinais e hipotensão ortostática). De cada três pacientes diagnosticados com doença de Parkinson, um fica desempregado em um ano e a maioria fica desempregada depois de 5 anos. Em média, os pacientes com doença de Parkinson gastarão de US $ 1.000 a US $ 6.000 por ano com medicamentos, e seu risco anual de hospitalização será superior a 30%.
Antes do final dos anos 1960, os pioneiros seccionaram as vias motoras do cérebro humano, e pesquisadores posteriores ablaram intencionalmente muitas regiões de gânglios da base com álcool ou a aplicação de calor. No entanto, essa abordagem encontrou um sucesso limitado, em parte devido à segmentação imprecisa, imprecisa e inconsistente. Além disso, lesões cerebrais bilaterais criadas intencionalmente freqüentemente levavam a déficits irreversíveis na fala, na deglutição e na cognição. Esta abordagem cirúrgica desvaneceu-se em popularidade com a descoberta da levodopa (substituição da dopamina).
Antes da introdução da levodopa, a vida dos pacientes com doença de Parkinson era terrível. Muitos foram internados. Após a levodopa, tornou-se rotina para os pacientes com doença de Parkinson “despertarem” dos estados congelados, e quase todos puderam viver em casa. Os tremores diminuíram, a rigidez diminuiu e muitos pacientes recuperaram a capacidade de andar. No entanto, desafios importantes e inesperados surgiram. As mais preocupantes foram as complicações induzidas por medicamentos relacionadas à dopamina. Os pacientes começaram a relatar flutuações (com o desaparecimento das doses (n.t.: estado “off”), o congelamento (especialmente ao andar) e os movimentos semelhantes a danças (coreia), mais tarde denominados discinesia induzida por levodopa. Muitos relataram tremores que não responderam à farmacoterapia. Além disso, houve uma percepção crescente de que a levodopa não era uma cura e que a doença progrediu apesar do “despertar” milagroso.
No início dos anos 1970, pouco depois da introdução da levodopa, Mahlon DeLong começou a estudar uma área complexa e negligenciada do cérebro. No momento em que DeLong se juntou ao laboratório de Edward Evarts no National Institutes of Health, todas as “coisas boas” (como o córtex motor e o cerebelo) foram atribuídas a outros pesquisadores. Ele estava preso com os gânglios basais. A escassez de conhecimento até mesmo da anatomia e fisiologia normal dessa parte do cérebro não impediu DeLong, que publicou uma descrição seminal dos padrões de atividade elétrica nos neurônios dos gânglios da base dos primatas e uma descrição completa das respostas desses neurônios ao movimento.
Figura 1 (veja na fonte)
DeLong, junto com Garrett Alexander e Peter Strick, quebraram a pesquisa aberta sobre gânglios da base e doença de Parkinson em 1986, quando introduziram a hipótese do circuito segregado - a ideia de que os gânglios basais e áreas associadas do córtex e tálamo poderiam ser divididos em territórios separados, com pequenas conversas funcionais ou anatômicas.1 Essa observação propiciou um novo entendimento das redes neurais humanas, abrindo caminho para a modulação elétrica. Também esclareceu que muitos dos sintomas de doenças neurológicas e neuropsiquiátricas podem estar associados à disfunção em circuitos cerebrais gânglio-basais específicos. DeLong, Hagai Bergman e Thomas Wichmann testaram essa hipótese destruindo o núcleo subtalâmico em um modelo primata da doença de Parkinson e demonstrou melhora nos sintomas da doença.2 Logo depois, a eletricidade foi introduzida como uma abordagem baseada em modulação para os circuitos cerebrais na doença de Parkinson (ver Figura 1). Um neurocirurgião francês, Alim-Louis Benabid, daria o passo corajoso de deixar um fio que pudesse fornecer corrente elétrica contínua dentro de um cérebro humano.
Em 1987, Benabid operou um homem idoso que tinha tremor. Ele já havia criado uma lesão cerebral para tratar esse tremor, mas estava preocupado com os potenciais efeitos adversos associados a fazer o mesmo no outro hemisfério. E assim, em um segundo procedimento, ele abordou o tremor contralateral. Ele passou por uma grande sonda de teste vários centímetros abaixo da superfície do cérebro. Ele sabia de cirurgias anteriores que a estimulação de baixa frequência piorava o tremor e que pulsos mais rápidos o suprimiam. Benabid deixou um neuroestimulador no cérebro do homem. Ele implantou um fio com quatro contatos de metal em sua ponta. Este fio, o cabo DBS, foi então conectado a uma fonte de bateria externa. Benabid e seus colegas programaram o dispositivo usando uma pequena caixa com botões e interruptores de aparência arcaica. Tão simples quanto o sistema, acabou sendo muito poderoso, permitindo que Benabid e Pierre Pollack individualizassem as configurações; os resultados são descritos em vários artigos seminais.3,4
Embora a biologia e os mecanismos que sustentam a terapia com DBS permaneçam incertos, sabemos agora que a função normal do cérebro humano é amplamente mediada por oscilações rítmicas que se repetem continuamente. Essas oscilações podem mudar e modular, afetando as funções cognitivas, comportamentais e motoras. Se uma oscilação for ruim, pode causar um tremor incapacitante ou outro sintoma da doença de Parkinson. Circuitos cerebrais invasores presos em estados de oscilação anormal em muitas doenças tornaram-se candidatos à terapia com DBS. Alterações na neurofisiologia, neuroquímica, estruturas neurovasculares e neurogênese também podem sustentar os benefícios da terapia com DBS.5
Antes do desenvolvimento do DBS terapêutico, neurologistas, neurocirurgiões, psiquiatras e terapeutas de reabilitação trabalhavam em grande parte isolados uns dos outros no tratamento de pacientes com doença de Parkinson. O sucesso da terapia com DBS estimulou a formação de equipes multidisciplinares, cujos membros avaliam candidatos ao DBS e, em conjunto, personalizam a terapia. Essa personalização inclui selecionar, com base nos sintomas, as regiões do cérebro para direcionar e planejar os cuidados pré e pós-operatórios. Embora as equipes de DBS geralmente tenham muitos membros, acredito que o elemento mais importante para o sucesso tenha sido a parceria entre neurologista e neurocirurgião. Portanto, é apropriado que o Prêmio Lasker para terapia DBS tenha sido dado a um neurologista e a um neurocirurgião.
Figura 2 (veja na fonte)
Dispositivos para DBS.
Unidades menores, mais elegantes e com maior eficiência energética estão no horizonte. Melhores projetos de eletrodos permitirão choques mais precisos. O monitoramento em tempo real da fisiologia do circuito neural está direcionando o campo para tecnologias mais inteligentes. A monitoração remota e o ajuste de dispositivos podem se tornar possíveis. Em sua forma atual, no entanto, a tecnologia tem várias limitações. A corrente pode se espalhar para regiões não intencionais do cérebro, causando efeitos colaterais, e o DBS geralmente não trata efetivamente todos os sintomas. Mais comumente, a fonte da bateria para neuroestimuladores é colocada na região subclavicular (ver Figura 2), mas essa configuração tem sido associada a altos riscos de fratura e infecção do eletrodo (n.t.: desconheço).
No entanto, o DBS teve um enorme efeito no tratamento da doença de Parkinson. Também tem sido usado para tratar tremor essencial, distonia e epilepsia e em tratamentos experimentais de transtorno obsessivo-compulsivo, depressão, doença de Alzheimer e síndrome de Tourette (veja gráfico interativo, disponível com o texto completo deste artigo no NEJM.org). A terapia com DBS é geralmente considerada apenas após todos os outros tratamentos terem sido esgotados, mas ao tornar-se “biônica”, forneceu a muitos pacientes uma nova vida. Graças em grande parte às contribuições de dois cientistas extraordinários, entramos na era da modulação da rede neural humana.
Os formulários de divulgação fornecidos pelo autor estão disponíveis com o texto completo deste artigo no NEJM.org.
Este artigo foi publicado em 8 de setembro de 2014, no NEJM.org.
Original em inglês, tradução Google, revisão Hugo. Fonte: NEJM, com imagens.
quinta-feira, 1 de novembro de 2018
quarta-feira, 31 de outubro de 2018
Os implantes cerebrais usados no tratamento do Parkinson podem ser hackeados e usados para controlar pessoas, alertam cientistas
31 OCTOBER 2018 • Vulnerabilidades em implantes cerebrais usados para tratar a doença de Parkinson podem ser atacadas por hackers e usadas para controlar pessoas, afirmaram cientistas.
Um relatório do Oxford Functional Neurosurgery Group e da empresa de segurança cibernética Kaspersky afirma que as memórias das pessoas podem ser exploradas por hackers e pediu às empresas de segurança cibernética, fabricantes e empresas de saúde que desenvolvam novas tecnologias para detê-las.
Acadêmicos já avisaram que os implantes cerebrais podem impedir que os pacientes "falem ou se movam, causem danos irreversíveis ao cérebro, ou, pior ainda, sejam fatais". Eles alegaram que os hackers poderiam sobrecarregar ou desabilitar o sistema e poderiam danificar os cérebros das pessoas.
Os geradores de pulsos implantáveis são usados para tratar pacientes com condições como a doença de Parkinson, tremor essencial ou depressão grave e têm software habilitado para Bluetooth para médicos e pacientes monitorarem através de um smartphone ou tablet.
Este novo relatório afirma que os hackers podem usar a comunicação sem fio para interceptar dados transmitidos, incluindo detalhes pessoais dos pacientes e podem assumir o controle do dispositivo.
"Manipulação pode resultar em configurações alteradas causando dor, paralisia ou roubo de dados pessoais e confidenciais", disseram cientistas.
O relatório afirma que os hackers podem manipular as pessoas através de memórias implantadas ou apagadas nas próximas décadas, ou manter suas memórias em resgate. Embora não tenha havido exemplos de criminosos cibernéticos invadindo esses dispositivos, os avanços tecnológicos nos próximos anos significariam que eles não são difíceis de explorar, disseram os pesquisadores.
Laurie Pycroft, pesquisadora de doutorado no Grupo de Neurocirurgia Funcional da Universidade de Oxford, disse: "A perspectiva de poder alterar e melhorar nossas memórias com eletrodos pode soar como ficção, mas é baseada em ciência sólida cujos fundamentos já existem hoje.
"As próteses de memória são apenas uma questão de tempo. Colaborar para entender e abordar riscos e vulnerabilidades emergentes, e fazê-lo enquanto essa tecnologia ainda é relativamente nova, será compensador no futuro." Original em inglês, tradução Google, revisão Hugo. Fonte: Telegraph. Leia mais sobre o tema, aqui.
Um relatório do Oxford Functional Neurosurgery Group e da empresa de segurança cibernética Kaspersky afirma que as memórias das pessoas podem ser exploradas por hackers e pediu às empresas de segurança cibernética, fabricantes e empresas de saúde que desenvolvam novas tecnologias para detê-las.
Acadêmicos já avisaram que os implantes cerebrais podem impedir que os pacientes "falem ou se movam, causem danos irreversíveis ao cérebro, ou, pior ainda, sejam fatais". Eles alegaram que os hackers poderiam sobrecarregar ou desabilitar o sistema e poderiam danificar os cérebros das pessoas.
Os geradores de pulsos implantáveis são usados para tratar pacientes com condições como a doença de Parkinson, tremor essencial ou depressão grave e têm software habilitado para Bluetooth para médicos e pacientes monitorarem através de um smartphone ou tablet.
Este novo relatório afirma que os hackers podem usar a comunicação sem fio para interceptar dados transmitidos, incluindo detalhes pessoais dos pacientes e podem assumir o controle do dispositivo.
"Manipulação pode resultar em configurações alteradas causando dor, paralisia ou roubo de dados pessoais e confidenciais", disseram cientistas.
O relatório afirma que os hackers podem manipular as pessoas através de memórias implantadas ou apagadas nas próximas décadas, ou manter suas memórias em resgate. Embora não tenha havido exemplos de criminosos cibernéticos invadindo esses dispositivos, os avanços tecnológicos nos próximos anos significariam que eles não são difíceis de explorar, disseram os pesquisadores.
Laurie Pycroft, pesquisadora de doutorado no Grupo de Neurocirurgia Funcional da Universidade de Oxford, disse: "A perspectiva de poder alterar e melhorar nossas memórias com eletrodos pode soar como ficção, mas é baseada em ciência sólida cujos fundamentos já existem hoje.
"As próteses de memória são apenas uma questão de tempo. Colaborar para entender e abordar riscos e vulnerabilidades emergentes, e fazê-lo enquanto essa tecnologia ainda é relativamente nova, será compensador no futuro." Original em inglês, tradução Google, revisão Hugo. Fonte: Telegraph. Leia mais sobre o tema, aqui.
Realmente, com os geradores implantáveis acessáveis via bluetooth, esta possibilidade torna-se factível, e não é ficção.
terça-feira, 30 de outubro de 2018
Inchaço Cerebral Transiente, Efeito Colateral Comum da Estimulação Cerebral Profunda, Estudo Sugere
OCTOBER 30, 2018 - O inchaço das áreas do cérebro perto de onde os eletrodos que fornecem estimulação cerebral profunda (DBS) são colocados é um efeito colateral comum e transitório deste tratamento em pacientes com doença de Parkinson, sugere um estudo.
O impacto a longo prazo desse inchaço e potenciais complicações são desconhecidos e justificam uma análise mais aprofundada, dizem os pesquisadores.
O estudo, "Peri-lead edema após cirurgia DBS para a doença de Parkinson: um estudo de ressonância magnética prospectivo" (Peri-lead edema after DBS surgery for Parkinson’s disease: a prospective MRI study) foi publicado no European Journal of Neurology.
O DBS é um tratamento cirúrgico no qual fios finos são implantados em áreas estratégicas do cérebro (aquelas que controlam movimentos complexos) para fornecer impulsos elétricos gerados por um dispositivo operado por bateria.
Estudos demonstraram que o DBS pode ser benéfico no tratamento de uma variedade de doenças neurológicas, particularmente do Parkinson. A DBS foi aceita como uma terapia eficaz para reduzir os sintomas motores, como tremores, diminuir a dose diária necessária de medicação e melhorar a qualidade de vida dos pacientes com Parkinson.
Os eventos adversos mais comuns associados ao DBS incluem hemorragia, infecção e falha dos componentes do implante. No entanto, alguns estudos relataram eventos raros de inchaço cerebral (edema) em torno de eletrodos DBS alguns dias após a cirurgia.
Para entender melhor a prevalência dessa complicação, pesquisadores italianos avaliaram 19 pacientes com Parkinson que haviam sido submetidos à terapia com DBS.
Todas as cirurgias foram sem intercorrências, sem complicações relatadas. No entanto, após a cirurgia, dois pacientes apresentaram pequenas hemorragias próximas aos eletrodos colocados, sem evidências de outras alterações no tecido cerebral.
As avaliações foram feitas usando ressonância magnética (MRI) entre os dias 7 e 20 após a cirurgia.
Os pesquisadores descobriram que todos os pacientes apresentaram algum grau de alteração do sinal de ressonância magnética ao longo dos eletrodos colocados, o que foi consistente com o edema. A análise também revelou pequena hemorragia sintomática em quatro pacientes adicionais, elevando o número total de pacientes hemorrágicos para seis (31,57%).
Os pesquisadores não encontraram nenhuma correlação entre o volume do edema e a idade, gênero, duração da doença ou lado do cérebro do paciente no qual os eletrodos DBS haviam sido implantados.
Pacientes que tiveram hemorragias também mostraram inchaço do tecido no lado do cérebro oposto ao sangramento.
A maioria dos pacientes era assintomática, mas seis tinham estado confusional transitório - desorientação no espaço e no tempo, além de sinais leves de disfunção do lobo frontal, que incluíam desinibição, desatenção e fala levemente comprometida, com má recuperação da palavra. Os pacientes não apresentaram novos déficits motores após a cirurgia.
Dois pacientes sintomáticos foram tratados com um tratamento curto com corticosteróides, mas nenhum efeito significativo sobre os sintomas foi observado. Ainda assim, ambos se recuperaram em duas a quatro semanas.
Em uma média de 40,64 dias após a cirurgia, os sinais de ressonância magnética retornaram aos valores normais em oito pessoas. Edema superficial foi detectado em outros três. No follow-up, ninguém teve sangramento detectável em torno dos eletrodos DBS.
Para explorar ainda mais a prevalência de edema cerebral associado à DBS, a equipe avaliou, retrospectivamente, dados de tomografia computadorizada (TC) de 77 pacientes submetidos à cirurgia de DBS, de janeiro de 2013 a fevereiro de 2017.
Hemorragia em torno dos eletrodos DBS foi detectada em quatro (5,19%) pacientes e edema em seis (7,78%). Em nove pacientes avaliados por tomografias nos dias 1, 2 e 3 após a cirurgia, o edema estava presente em três pessoas, incluindo duas que também tinham hemorragia.
"Nosso estudo prospectivo de ressonância magnética confirma que o edema [transitório] é um achado comum em pacientes com STN-DBS [núcleo subtalâmico] implantado para a doença de Parkinson e que é assintomático na maioria dos pacientes", disseram os pesquisadores. "A razão da incidência extremamente alta de nosso achado é provavelmente devido ao tempo de imagem (média de 10 dias) da cirurgia."
Eles sugeriram que o edema próximo aos locais dos eletrodos “é um achado normal e constante em pacientes submetidos à colocação do eletrodo STN-DBS. Seu reconhecimento é tendencioso principalmente porque é principalmente assintomático e também por causa da falta de exames de ressonância magnética de rotina em pacientes com DBS.”
Para evitar o tratamento excessivo e as complicações, eles também recomendaram que “nenhum tratamento com corticosteróides deve ser administrado a pacientes cuja ressonância magnética mostre… edema nos primeiros 7 a 60 dias da cirurgia”. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
O impacto a longo prazo desse inchaço e potenciais complicações são desconhecidos e justificam uma análise mais aprofundada, dizem os pesquisadores.
O estudo, "Peri-lead edema após cirurgia DBS para a doença de Parkinson: um estudo de ressonância magnética prospectivo" (Peri-lead edema after DBS surgery for Parkinson’s disease: a prospective MRI study) foi publicado no European Journal of Neurology.
O DBS é um tratamento cirúrgico no qual fios finos são implantados em áreas estratégicas do cérebro (aquelas que controlam movimentos complexos) para fornecer impulsos elétricos gerados por um dispositivo operado por bateria.
Estudos demonstraram que o DBS pode ser benéfico no tratamento de uma variedade de doenças neurológicas, particularmente do Parkinson. A DBS foi aceita como uma terapia eficaz para reduzir os sintomas motores, como tremores, diminuir a dose diária necessária de medicação e melhorar a qualidade de vida dos pacientes com Parkinson.
Os eventos adversos mais comuns associados ao DBS incluem hemorragia, infecção e falha dos componentes do implante. No entanto, alguns estudos relataram eventos raros de inchaço cerebral (edema) em torno de eletrodos DBS alguns dias após a cirurgia.
Para entender melhor a prevalência dessa complicação, pesquisadores italianos avaliaram 19 pacientes com Parkinson que haviam sido submetidos à terapia com DBS.
Todas as cirurgias foram sem intercorrências, sem complicações relatadas. No entanto, após a cirurgia, dois pacientes apresentaram pequenas hemorragias próximas aos eletrodos colocados, sem evidências de outras alterações no tecido cerebral.
As avaliações foram feitas usando ressonância magnética (MRI) entre os dias 7 e 20 após a cirurgia.
Os pesquisadores descobriram que todos os pacientes apresentaram algum grau de alteração do sinal de ressonância magnética ao longo dos eletrodos colocados, o que foi consistente com o edema. A análise também revelou pequena hemorragia sintomática em quatro pacientes adicionais, elevando o número total de pacientes hemorrágicos para seis (31,57%).
Os pesquisadores não encontraram nenhuma correlação entre o volume do edema e a idade, gênero, duração da doença ou lado do cérebro do paciente no qual os eletrodos DBS haviam sido implantados.
Pacientes que tiveram hemorragias também mostraram inchaço do tecido no lado do cérebro oposto ao sangramento.
A maioria dos pacientes era assintomática, mas seis tinham estado confusional transitório - desorientação no espaço e no tempo, além de sinais leves de disfunção do lobo frontal, que incluíam desinibição, desatenção e fala levemente comprometida, com má recuperação da palavra. Os pacientes não apresentaram novos déficits motores após a cirurgia.
Dois pacientes sintomáticos foram tratados com um tratamento curto com corticosteróides, mas nenhum efeito significativo sobre os sintomas foi observado. Ainda assim, ambos se recuperaram em duas a quatro semanas.
Em uma média de 40,64 dias após a cirurgia, os sinais de ressonância magnética retornaram aos valores normais em oito pessoas. Edema superficial foi detectado em outros três. No follow-up, ninguém teve sangramento detectável em torno dos eletrodos DBS.
Para explorar ainda mais a prevalência de edema cerebral associado à DBS, a equipe avaliou, retrospectivamente, dados de tomografia computadorizada (TC) de 77 pacientes submetidos à cirurgia de DBS, de janeiro de 2013 a fevereiro de 2017.
Hemorragia em torno dos eletrodos DBS foi detectada em quatro (5,19%) pacientes e edema em seis (7,78%). Em nove pacientes avaliados por tomografias nos dias 1, 2 e 3 após a cirurgia, o edema estava presente em três pessoas, incluindo duas que também tinham hemorragia.
"Nosso estudo prospectivo de ressonância magnética confirma que o edema [transitório] é um achado comum em pacientes com STN-DBS [núcleo subtalâmico] implantado para a doença de Parkinson e que é assintomático na maioria dos pacientes", disseram os pesquisadores. "A razão da incidência extremamente alta de nosso achado é provavelmente devido ao tempo de imagem (média de 10 dias) da cirurgia."
Eles sugeriram que o edema próximo aos locais dos eletrodos “é um achado normal e constante em pacientes submetidos à colocação do eletrodo STN-DBS. Seu reconhecimento é tendencioso principalmente porque é principalmente assintomático e também por causa da falta de exames de ressonância magnética de rotina em pacientes com DBS.”
Para evitar o tratamento excessivo e as complicações, eles também recomendaram que “nenhum tratamento com corticosteróides deve ser administrado a pacientes cuja ressonância magnética mostre… edema nos primeiros 7 a 60 dias da cirurgia”. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
quarta-feira, 24 de outubro de 2018
terça-feira, 23 de outubro de 2018
Estimulação cerebral profunda pode parar a progressão da doença de Parkinson?
October 22, 2018 - Uma nova técnica usando minúsculos eletrodos no cérebro pode ajudar pessoas com doença de Parkinson.
Pela primeira vez, um tratamento para a doença de Parkinson pode realmente ajudar a interromper sua progressão.
Em nova pesquisa apresentada no Congresso de Cirurgiões Neurológicos deste mês, a estimulação cerebral profunda (DBS) mostrou ter efeitos benéficos significativos quando utilizada em pessoas mais cedo do que se acreditava anteriormente.
“A DBS é a primeira terapia a mostrar o efeito modificador da doença - ela pode realmente retardar as características cardinais do Parkinson. Não houve terapia, medicamento ou dispositivo que já tenha sido capaz de fazer isso”, disse Peter Konrad, professor de cirurgia neurológica e engenharia biomédica da Universidade Vanderbilt, em um comunicado à imprensa.
Konrad e seus colegas pesquisadores publicaram inicialmente suas descobertas na revista Neurology.
O que o estudo encontrou?
A pesquisa apresenta essencialmente dois novos resultados relacionados ao uso de DBS para a doença de Parkinson.
Primeiro, o DBS pode ser implementado antes das indicações atuais. Normalmente, o DBS é reservado para pessoas com Parkinsonismo de estágio médio a avançado, quando as terapias padrão com medicamentos são menos eficazes.
Segundo, o DBS também pode retardar a progressão da doença e, particularmente, um dos traços característicos de Parkinson: tremor.
No estudo, os pesquisadores recrutaram 28 pessoas com doença de Parkinson entre as idades de 50 e 75 anos que estavam tomando medicamentos para a doença. O grupo foi dividido em dois: um que só tomava medicação e um que tomava medicação, além de receber DBS.
Em intervalos regulares, incluindo o início do estudo, ambos os grupos pararam de tomar medicação (e DBS) por uma semana - um período de “washout” projetado para capturar um instantâneo da linha de base dos sintomas relacionados ao trânsito de Parkinson. Os médicos normalmente usam um sistema de pontuação, como a Escala Unificada de Avaliação da Doença de Parkinson, para atribuir valores a vários sintomas, a fim de gerar uma classificação geral para a gravidade da doença.
No final do período de dois anos, os participantes novamente passaram por um período de washout. Aqueles no grupo que estavam apenas tomando medicação mostraram escores significativamente piores para a gravidade do tremor em repouso, enquanto aqueles que receberam DBS e medicação mostraram uma mudança mínima.
O grupo que tomou apenas medicação também teve um risco 2,6 vezes maior de piora do tremor do que o grupo que recebeu DBS.
Uma característica da doença de Parkinson é que ela piora progressivamente. O tremor normalmente começa em um único membro e se espalha gradualmente para os outros. Mas neste estudo, os resultados do grupo DBS foram contrários a essa conclusão.
No grupo DBS, o número de membros afetados permaneceu essencialmente o mesmo, enquanto o número afetado no grupo de medicação duplicou - significando que a doença seguiu seu curso típico ao se espalhar para outro membro.
O Dr. David Weintraub, diretor de neurocirurgia funcional da Northwell Health e professor assistente de neurocirurgia da Zucker School of Medicine em Hofstra Northwell, aponta que, mesmo quando o DBS foi inativado por uma semana, o benefício permaneceu.
"Então, isso é muito significativo", disse ele. "Parece haver benefícios, mesmo no início do curso da doença, e sugere um atraso no progresso de um componente importante da doença de Parkinson."
Entendendo a doença de Parkinson
A doença de Parkinson é uma doença neurodegenerativa progressiva sem cura atual. Espera-se que cerca de 1 milhão de pessoas vivam com a doença nos Estados Unidos até 2020, com cerca de 60.000 recebendo o diagnóstico a cada ano.
O Parkinson é facilmente identificado através de um conjunto de características motoras, incluindo tremor de repouso, bradicinesia (movendo-se lentamente) e instabilidade postural (problemas de equilíbrio).
Embora os resultados da pesquisa sejam muito estimulantes, Weintraub aponta que eles lidam apenas com uma das várias características principais da doença.
“A maioria das outras pontuações foi semelhante entre os dois grupos. Eles não eram significativamente diferentes, então isso é uma limitação”, disse Weintraub, que não era afiliado ao estudo.
"Isso vai moderar um pouco o entusiasmo por isso, mas é uma descoberta muito significativa, porque o tremor de repouso é muitas vezes uma característica que é muito difícil de controlar com medicação e que a DBS é muito boa em controlar", disse ele.
No início, os sintomas de Parkinson geralmente são bem administrados por medicação. Esta é uma das razões pelas quais o DBS só é prescrito mais tarde.
Há também riscos associados ao DBS que precisam ser considerados pelos médicos e pelos pacientes. O DBS é um procedimento cirúrgico no qual os eletrodos são passados através de pequenos orifícios no crânio para o cérebro. Complicações sérias podem incluir sangramento do cérebro, derrame, coma, infecção e até a morte.
"A fim de dar um passo muito ousado de fazer um procedimento cirúrgico aberto para tratar isso, temos que ter confiança de que vamos ajudar as pessoas mais do que eles vão ser ajudados apenas tomando um medicamento", disse Weintraub.
O sucesso do estudo já abriu as portas para novas pesquisas que poderiam mudar as indicações para o DBS e permitir que os médicos o prescrevessem mais cedo.
A Food and Drug Administration (FDA) dos EUA já aprovou um estudo muito maior de 300 participantes nos Estados Unidos. Ele examinará ainda se o uso precoce de DBS é neuroprotetor.
Se o teste for bem-sucedido, a FDA mudaria suas atuais indicações de rotulagem da DBS para permitir que os médicos a prescrevam nos primeiros estágios do Parkinson - uma etapa que os pesquisadores dizem que poderia revolucionar o tratamento.
"Este é um passo importante para ultrapassar os limites de quando podemos justificar a realização desta cirurgia e fazer esta intervenção que potencialmente terá um enorme impacto sobre as centenas de milhares de pessoas com doença de Parkinson que estão em seu estágio inicial", disse Weintraub.
A linha de fundo
Um novo pequeno estudo encontrou evidências de que a estimulação cerebral profunda (DBS) pode ajudar a interromper a progressão dos sintomas da doença de Parkinson.
Pesquisadores acreditam que o DBS pode ajudar pessoas com Parkinson em estágio avançado. Nessas pessoas, a medicação pode não atenuar ou interromper sintomas graves.
Se outro teste agendado tiver sucesso semelhante, a FDA poderá em breve permitir que pessoas com doença de Parkinson em estágio inicial recebam tratamento com DBS. Original em inglês, tradução Google, revisão Hugo. Fonte: Healthline.
Pela primeira vez, um tratamento para a doença de Parkinson pode realmente ajudar a interromper sua progressão.
Em nova pesquisa apresentada no Congresso de Cirurgiões Neurológicos deste mês, a estimulação cerebral profunda (DBS) mostrou ter efeitos benéficos significativos quando utilizada em pessoas mais cedo do que se acreditava anteriormente.
“A DBS é a primeira terapia a mostrar o efeito modificador da doença - ela pode realmente retardar as características cardinais do Parkinson. Não houve terapia, medicamento ou dispositivo que já tenha sido capaz de fazer isso”, disse Peter Konrad, professor de cirurgia neurológica e engenharia biomédica da Universidade Vanderbilt, em um comunicado à imprensa.
Konrad e seus colegas pesquisadores publicaram inicialmente suas descobertas na revista Neurology.
O que o estudo encontrou?
A pesquisa apresenta essencialmente dois novos resultados relacionados ao uso de DBS para a doença de Parkinson.
Primeiro, o DBS pode ser implementado antes das indicações atuais. Normalmente, o DBS é reservado para pessoas com Parkinsonismo de estágio médio a avançado, quando as terapias padrão com medicamentos são menos eficazes.
Segundo, o DBS também pode retardar a progressão da doença e, particularmente, um dos traços característicos de Parkinson: tremor.
No estudo, os pesquisadores recrutaram 28 pessoas com doença de Parkinson entre as idades de 50 e 75 anos que estavam tomando medicamentos para a doença. O grupo foi dividido em dois: um que só tomava medicação e um que tomava medicação, além de receber DBS.
Em intervalos regulares, incluindo o início do estudo, ambos os grupos pararam de tomar medicação (e DBS) por uma semana - um período de “washout” projetado para capturar um instantâneo da linha de base dos sintomas relacionados ao trânsito de Parkinson. Os médicos normalmente usam um sistema de pontuação, como a Escala Unificada de Avaliação da Doença de Parkinson, para atribuir valores a vários sintomas, a fim de gerar uma classificação geral para a gravidade da doença.
No final do período de dois anos, os participantes novamente passaram por um período de washout. Aqueles no grupo que estavam apenas tomando medicação mostraram escores significativamente piores para a gravidade do tremor em repouso, enquanto aqueles que receberam DBS e medicação mostraram uma mudança mínima.
O grupo que tomou apenas medicação também teve um risco 2,6 vezes maior de piora do tremor do que o grupo que recebeu DBS.
Uma característica da doença de Parkinson é que ela piora progressivamente. O tremor normalmente começa em um único membro e se espalha gradualmente para os outros. Mas neste estudo, os resultados do grupo DBS foram contrários a essa conclusão.
No grupo DBS, o número de membros afetados permaneceu essencialmente o mesmo, enquanto o número afetado no grupo de medicação duplicou - significando que a doença seguiu seu curso típico ao se espalhar para outro membro.
O Dr. David Weintraub, diretor de neurocirurgia funcional da Northwell Health e professor assistente de neurocirurgia da Zucker School of Medicine em Hofstra Northwell, aponta que, mesmo quando o DBS foi inativado por uma semana, o benefício permaneceu.
"Então, isso é muito significativo", disse ele. "Parece haver benefícios, mesmo no início do curso da doença, e sugere um atraso no progresso de um componente importante da doença de Parkinson."
Entendendo a doença de Parkinson
A doença de Parkinson é uma doença neurodegenerativa progressiva sem cura atual. Espera-se que cerca de 1 milhão de pessoas vivam com a doença nos Estados Unidos até 2020, com cerca de 60.000 recebendo o diagnóstico a cada ano.
O Parkinson é facilmente identificado através de um conjunto de características motoras, incluindo tremor de repouso, bradicinesia (movendo-se lentamente) e instabilidade postural (problemas de equilíbrio).
Embora os resultados da pesquisa sejam muito estimulantes, Weintraub aponta que eles lidam apenas com uma das várias características principais da doença.
“A maioria das outras pontuações foi semelhante entre os dois grupos. Eles não eram significativamente diferentes, então isso é uma limitação”, disse Weintraub, que não era afiliado ao estudo.
"Isso vai moderar um pouco o entusiasmo por isso, mas é uma descoberta muito significativa, porque o tremor de repouso é muitas vezes uma característica que é muito difícil de controlar com medicação e que a DBS é muito boa em controlar", disse ele.
No início, os sintomas de Parkinson geralmente são bem administrados por medicação. Esta é uma das razões pelas quais o DBS só é prescrito mais tarde.
Há também riscos associados ao DBS que precisam ser considerados pelos médicos e pelos pacientes. O DBS é um procedimento cirúrgico no qual os eletrodos são passados através de pequenos orifícios no crânio para o cérebro. Complicações sérias podem incluir sangramento do cérebro, derrame, coma, infecção e até a morte.
"A fim de dar um passo muito ousado de fazer um procedimento cirúrgico aberto para tratar isso, temos que ter confiança de que vamos ajudar as pessoas mais do que eles vão ser ajudados apenas tomando um medicamento", disse Weintraub.
O sucesso do estudo já abriu as portas para novas pesquisas que poderiam mudar as indicações para o DBS e permitir que os médicos o prescrevessem mais cedo.
A Food and Drug Administration (FDA) dos EUA já aprovou um estudo muito maior de 300 participantes nos Estados Unidos. Ele examinará ainda se o uso precoce de DBS é neuroprotetor.
Se o teste for bem-sucedido, a FDA mudaria suas atuais indicações de rotulagem da DBS para permitir que os médicos a prescrevam nos primeiros estágios do Parkinson - uma etapa que os pesquisadores dizem que poderia revolucionar o tratamento.
"Este é um passo importante para ultrapassar os limites de quando podemos justificar a realização desta cirurgia e fazer esta intervenção que potencialmente terá um enorme impacto sobre as centenas de milhares de pessoas com doença de Parkinson que estão em seu estágio inicial", disse Weintraub.
A linha de fundo
Um novo pequeno estudo encontrou evidências de que a estimulação cerebral profunda (DBS) pode ajudar a interromper a progressão dos sintomas da doença de Parkinson.
Pesquisadores acreditam que o DBS pode ajudar pessoas com Parkinson em estágio avançado. Nessas pessoas, a medicação pode não atenuar ou interromper sintomas graves.
Se outro teste agendado tiver sucesso semelhante, a FDA poderá em breve permitir que pessoas com doença de Parkinson em estágio inicial recebam tratamento com DBS. Original em inglês, tradução Google, revisão Hugo. Fonte: Healthline.
Obs.: A progressão da doença de parkinson é inexorável. O que pode propiciar o dbs é uma lentificação no processo. Aqui está certamente uma notícia distorcida. O que a notícia efetivamente alerta é para o fato de que o dbs está cada vez mais sendo prescrito a pesssoas mais jovens, visto os órgãos reguladores da terapia terem identificado benefícios para pessoas com diagnóstico mais recente, não tendo necessariamente que adentrar em fases mais avançadas da doença para se beneficiar da terapia de implante.
Assinar:
Postagens (Atom)
