March 22, 2023 - US FDA declines to approve AbbVie's Parkinson's disease therapy.
Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
quarta-feira, 22 de março de 2023
Pesquisadores da Michigan Tech desenvolvem sistemas inteligentes de estimulação cerebral profunda para pacientes com Parkinson
March 22, 2023 - Pesquisadores da Michigan Technological University estão aplicando a computação neuromórfica para melhorar a eficácia e a eficiência energética dos sistemas de estimulação cerebral profunda usados para tratar a doença de Parkinson.
Atualmente incurável, a
doença de Parkinson é uma doença neurodegenerativa que afeta
milhões em todo o mundo. A estimulação cerebral profunda (DBS) é
uma alternativa aos medicamentos que são eficazes, mas perdem
eficácia à medida que os pacientes desenvolvem resistência aos
medicamentos. Com o tempo, doses maiores de medicamentos tornam-se
necessárias para controlar a condição e, com elas, surgem efeitos
colaterais potencialmente graves. DBS é uma alternativa.
Tornando
os sistemas de estimulação cerebral profunda melhores para os
pacientes
Os sistemas DBS funcionam como um marcapasso para o
cérebro. Eles suprimem os sintomas motores da doença de Parkinson,
incluindo movimentos lentos ou atrasados (chamados bradicinesia),
tremores e rigidez. Um eletrodo, implantado em um alvo específico no
cérebro, emite impulsos elétricos usando um dispositivo movido a
bateria no peito.
Os sistemas DBS podem mudar a vida de
pessoas diagnosticadas com a doença de Parkinson. Mas a duração da
bateria é um desafio. Os aparelhos atuais utilizam um gerador de
pulso implantável (GPI), inserido cirurgicamente no tórax ou
abdômen, para enviar sinais de estimulação ao cérebro em
frequência constante, independentemente do estado clínico do
paciente. As baterias não carregáveis duram cerca de dois a cinco
anos. A substituição da bateria pode ser prejudicial para os
pacientes; requer um procedimento cirúrgico. E pode haver efeitos
colaterais indesejados causados pela estimulação contínua do GPI.
Duas mulheres pesquisando no laboratório da Michigan Tech para desenvolver sistemas aprimorados de estimulação cerebral profunda para ajudar pessoas com doença de Parkinson.
A assistente de pesquisa de pós-graduação Hannah Loughlin, à direita, trabalha com Traci Yu no laboratório. Loughlin obteve seu diploma de graduação em engenharia biomédica na Michigan Tech em 2022, com especialização em engenharia elétrica, e está cursando seu mestrado.
Chunxiu (Traci) Yu,
professor assistente de engenharia biomédica, em colaboração com
Hongyu An, professor assistente de engenharia elétrica e de
computação, estão trabalhando com suas equipes de pesquisa para
desenvolver estratégias usando uma ferramenta diferente: a
computação neuromórfica.
“Referida como computação
inspirada no cérebro ou inteligência artificial movida a
neurociência, a computação neuromórfica emula um sistema nervoso
usando microchips e algoritmos. Também é altamente eficiente em
termos de energia”, disse Yu.
"Explorar a computação
neuromórfica para melhorar a estimulação cerebral profunda para a
doença de Parkinson é muito inovador. Pelo que sabemos, este é o
primeiro esforço no campo."
Traci Yu, professor assistente
de engenharia biomédica
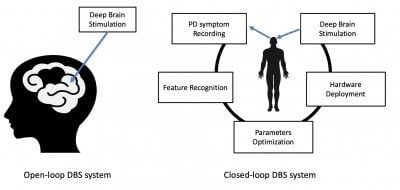
O sistema inteligente de circuito fechado
oferece ajustes inteligentes
Tanto no Laboratório de Engenharia
de Estimulação Cerebral de Yu, no Departamento de Engenharia
Biomédica, quanto no laboratório de IA Inspirada no Cérebro de An,
no Departamento de Engenharia Elétrica e de Computação, as equipes
de pesquisa estão desenvolvendo estratégias para melhorar os
sistemas DBS.
O projeto colaborativo está focado em um
sistema DBS de circuito fechado que pode ajustar de forma inteligente
os sinais de estímulo de acordo com os sintomas do paciente.
“A
maioria dos sistemas DBS atuais são de malha aberta. O DBS de malha
aberta funciona 24 horas por dia, 365 dias por ano”, disse Yu. Os
sistemas de circuito aberto consomem muita energia, fornecendo
estimulação contínua ao cérebro porque os sintomas em tempo real
são desconhecidos para o dispositivo. “O uso de um sistema de
circuito fechado nos permite otimizar a eficiência energética dos
dispositivos DBS”, explicou Yu. “Os sinais cerebrais do paciente
são usados para gerar um sinal de tratamento – uma estimulação –
conforme necessário, em tempo real.”
Usando Spiking Redes
Neurais para Detectar Sintomas
A pedra angular do DBS de circuito
fechado de Yu e An são as redes neurais de pico, ou SNNs, um tipo de
rede neural artificial. Os SNNs podem detectar os sintomas de
Parkinson e gerar pulsos de estímulo elétrico otimizados.
“Os
sinais de comunicação dentro dos SNNs são representados com
pequenos pulsos elétricos de pico, em volts”, explicou An. “Nos
sistemas digitais, os dados são representados por altas e baixas
tensões. Por exemplo, uma tensão alta representa um nível lógico
e um nível de tensão baixo representa um nível lógico zero. Desta
forma, os sistemas digitais codificam dados em números
binários.”
Os dados nos SNNs podem ser transportados no
tempo, como o intervalo entre picos, de acordo com An. “Como
resultado disso, os sistemas SNN têm uma eficiência energética
muito maior em comparação com outras redes neurais artificiais”,
disse ele.
O novo sistema DBS de circuito fechado dos
pesquisadores é capaz de avaliar a gravidade dos sintomas de
Parkinson, medindo a atividade neural em uma onda cerebral
específica, ou oscilação, largura de banda. As áreas do cérebro
que controlam o movimento geram oscilações beta.
“Usamos a
atividade beta oscilatória como um biomarcador porque ela pode ser
detectada muito mais rapidamente do que outros meios, como sinais de
tremor”, disse An. “Se a atividade neural detectada for
extraordinariamente forte, isso indica que os sintomas da doença de
Parkinson são mais graves”.
Os SNNs no laboratório de An
operam usando um dos chips neuromórficos mais avançados do mercado:
Intel Loihi. Em colaboração com a Intel, o laboratório está
explorando ativamente maneiras de usar a inteligência ultraeficiente
do chip para ajudar pacientes com doença de Parkinson.
“Descobrimos
que os chips neuromórficos, incluindo o Intel Loihi, superam outras
plataformas computacionais em termos de eficiência energética em
109 vezes”, disse An.
Dois pesquisadores da Michigan Tech codificam um chip Intel Loihi em um laboratório da Michigan Technological University no inverno de 2023.
O assistente de pesquisa pós-graduação Noah Zins, à esquerda, trabalha com Hongyu An na codificação do chip Intel Loihi. Em 2021, Zins se formou em engenharia da computação com especialização em ciências matemáticas. O aluno de mestrado está pesquisando aplicações de computação neuromórfica em robótica.
Um memristor se parece com um resistor. A diferença é que sua resistência é variável. “Com sinais cuidadosamente projetados, a resistência de um memristor pode ser alterada para múltiplas ou até milhares de resistências diferentes. Esse recurso aumenta significativamente a quantidade de informações que podem ser armazenadas por memristores individuais”, disse An.
Nas simulações, os sistemas DBS usando memristores levaram a chips menores, sinais de transmissão mais rápidos e menor consumo de energia.
“Este resultado é altamente promissor”, disse An.
Comunicando suas pesquisas
Um sistema de circuito fechado é uma resposta circular para quando um paciente precisa de estímulo, incluindo registro de sintomas de DP, reconhecimento de recursos, otimização de parâmetros, exibição de hardware e estimulação cerebral profunda, conforme mostrado em um formato circular, enquanto um sistema de circuito aberto mostra continuamente estimulação cerebral profunda, quer o paciente precise ou não.
An, Yu e o pesquisador
graduado Zachary Kerman, graduado em 2021 que se formou em engenharia
elétrica e de computação na Michigan Tech, publicaram um artigo
sobre suas pesquisas para o IEEE, no 23º Simpósio Internacional de
Design Eletrônico de Qualidade (ISQED): “Oscilação Beta Projeto
de detector para estimulação cerebral profunda em circuito fechado
da doença de Parkinson com redes neurais de pico
memristivo.
Projetar um chip DBS personalizado é a próxima
etapa
An e Yu planejam projetar de forma colaborativa seu próprio
chip neuromórfico memristivo especificamente para sistemas DBS de
circuito fechado.
“Nossa pesquisa sobre esses novos e
inovadores paradigmas computacionais – juntamente com o design de
chips de IA emergentes – abrirá uma nova porta para um
desenvolvimento maior e mais rápido de dispositivos médicos
inteligentes para reabilitação cerebral”, disse An. “Até mesmo
dispositivos médicos vestíveis estão agora dentro do reino das
possibilidades.”
Para seus alunos na Michigan Tech, a
pesquisa conjunta em andamento fornece o tipo de experiência de
aprendizado única que vem com o trabalho na vanguarda do design de
chips, IA, computação neuromórfica e interface
cérebro-computador.
“A chance de descobrir novas
tecnologias de estimulação cerebral profunda que possam ajudar
pessoas que sofrem de problemas neurológicos no futuro me motiva a
continuar trabalhando no laboratório e ajudar no avanço do
conhecimento nessa área”, disse Jacob Jackson '23, engenheiro
biomédico major que conduz pesquisas no laboratório de Yu. Ele
planeja começar seu trabalho de pós-graduação na Michigan Tech no
outono. “Estou gostando tanto da pesquisa em engenharia neural que
sabia que era o caminho certo para mim”, disse ele. Original em
inglês, tradução Google, revisão Hugo. Fonte: Mtu.
segunda-feira, 20 de março de 2023
Sonda de espectroscopia pode melhorar procedimento de estimulação cerebral profunda para Parkinson
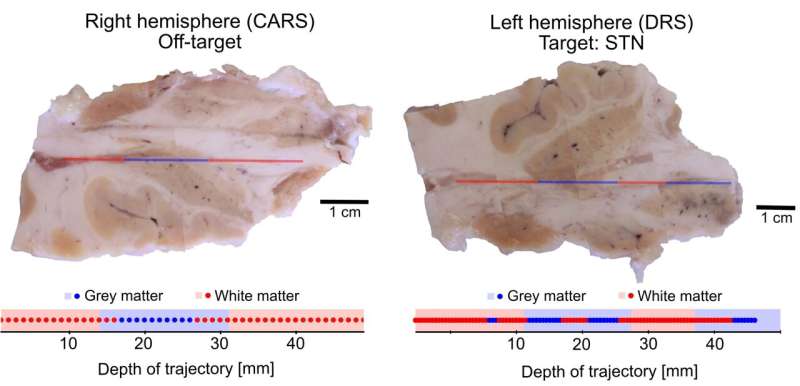
Cortes de tecido dos hemisférios esquerdo e direito mostrando duas inserções de eletrodos em (a) uma porção fora do alvo do hemisfério direito do cérebro (usando CARS) e (b) no núcleo subtalâmico (STN) do hemisfério esquerdo do cérebro (usando DRS ). Os tipos de tecidos foram identificados visualmente a partir de cortes histológicos (HISTO) para gerar um código de barras composto pelas regiões preta (substância cinzenta) e branca (substância branca). Este código de barras é comparado com os dados adquiridos com a sonda óptica e analisados usando um algoritmo PCA (PROBE barcode). Crédito: Mireille Quémener, engenheira de pesquisa do laboratório do Prof. Daniel Côté no CERVO Brain Research Center (Université Laval).
MARCH 20, 2023 - A
estimulação cerebral profunda (DBS) tornou-se um tratamento cada
vez mais comum para pacientes com doença de Parkinson avançada, mas
o procedimento ainda traz riscos significativos. Uma nova sonda que
realiza dois tipos de espectroscopia pode tornar o procedimento mais
seguro e melhorar as taxas de sucesso, ajudando os médicos a navegar
com mais precisão pelos instrumentos dentro do cérebro. A equipe de
pesquisa identificou a matéria branca e cinzenta usando a análise
de componentes principais (PCA), provando que as medições
espectroscópicas podem ser adequadas para a neuronavegação.
Para
DBS, os cirurgiões colocam eletrodos no cérebro para interromper os
sinais errôneos que causam tremores debilitantes e rigidez
associados à doença de Parkinson avançada. Pode ser um tratamento
notavelmente eficaz para pacientes que não se beneficiam mais dos
medicamentos disponíveis, mas colocar um eletrodo no local errado
pode reduzir a eficácia e levar a distúrbios
psicológicos.
Mireille Quémener, do CERVO Brain Research
Center (Université Laval) em Québec, detalhará a nova pesquisa no
Congresso de Biofotônica que está sendo realizado em Vancouver,
British Columbia, e online de 23 a 27 de abril de 2023.
"Melhorar
a orientação neurocirúrgica para a inserção do eletrodo DBS
simplificaria o processo cirúrgico, diminuiria o tempo da cirurgia,
reduziria o custo geral do tratamento de saúde e evitaria
consequências neuropsicológicas adversas", disse
Quémener.
Suporte de navegação em tempo real
DBS é um
procedimento de duas partes, incluindo uma cirurgia para colocar
eletrodos em partes específicas do cérebro e uma segunda cirurgia
para implantar uma bateria que fornece corrente elétrica aos
eletrodos. Para o primeiro procedimento, os médicos geralmente
contam com exames de ressonância magnética (MRI) pré-cirúrgicos
para planejar onde inserirão os eletrodos. No entanto, isso às
vezes pode levar a um posicionamento impreciso, pois o cérebro pode
se deslocar em até 2 mm durante o processo de perfuração de um
orifício de acesso no crânio.
No novo trabalho, os
pesquisadores criaram um eletrodo DBS que é aprimorado com uma sonda
óptica para realizar espectroscopia de espalhamento anti-Stokes
Raman coerente (CARS) e espectroscopia de refletância difusa (DRS)
em tecidos cerebrais durante o processo de inserção. A sonda se
encaixa no eletrodo DBS e contém duas fibras para iluminação CARS
e DRS e uma terceira fibra para coletar os sinais. Uma vez que o
eletrodo atinge a posição de destino, a sonda óptica pode ser
mantida enquanto o eletrodo permanece no lugar.
Confirmando a
precisão
Para testar a nova sonda, um neurocirurgião a utilizou
para implantar eletrodos em seis regiões do cérebro de um cadáver
humano. As medições CARS e DRS foram coletadas ao longo de um
comprimento total de 50 mm em cada um dos dois hemisférios do
cérebro. Após o procedimento, os pesquisadores extraíram o cérebro
e identificaram visualmente a matéria branca e cinzenta por onde a
sonda havia passado.
Comparando as leituras das medições
CARS e DRS com o registro visual das estruturas cerebrais, os
pesquisadores descobriram que os métodos CARS e DRS identificaram o
tecido cerebral com grande precisão. Essas descobertas confirmam que
a espectroscopia pode ser uma ferramenta útil para ajudar os
neurocirurgiões a navegar no cérebro.
Os pesquisadores
planejam estudar se a abordagem pode ser usada para coletar
informações espectroscópicas ainda mais detalhadas, por exemplo,
para medir neurotransmissores que fornecem uma assinatura química da
atividade cerebral.
"Atualmente, nossa equipe está trabalhando na adaptação da sonda óptica para usá-la em ensaios clínicos para pacientes que serão submetidos a uma cirurgia DBS. Estamos convencidos de que os métodos ópticos têm um enorme potencial para orientação cirúrgica e esperamos que nossa tecnologia surja na clínica para ajudar os cirurgiões em vários procedimentos cerebrais", disse Quémener. Original em inglês, tradução Google, revisão Hugo. Fonte: Medicalxpress.
O primeiro transplante de células-tronco do cérebro fetal do mundo eficaz na doença de Parkinson: estudo
2023.03.20 - O Comitê (CHA - Christianity, Humanism, and Academia) da University Bundang Medical Center (CBMC) disse na segunda-feira que seus pesquisadores provaram a segurança e a eficácia das células precursoras neurais da dopamina derivadas de células-tronco mesenquimais fetais transplantadas para pacientes com doença de Parkinson "pela primeira vez no mundo".
Pesquisadores do CHA University Bundang Medical Center (CBMC) comprovaram a segurança e eficácia de células precursoras neurais de dopamina transplantadas derivadas de células-tronco mesenquimais fetais em pacientes com doença de Parkinson. (Crédito: Getty Images)
A doença de Parkinson é causada pela perda de células nervosas que secretam um neurotransmissor chamado dopamina no mesencéfalo.
A terapia
de substituição celular produz células precursoras nervosas de
dopamina a partir de células-tronco derivadas do mesencéfalo do
feto. Então, as células precursoras do nervo dopaminérgico podem
ser transplantadas para o cérebro do paciente.
A equipe de
pesquisa, liderada pelo professor Kim Joo-pyung, de Neurocirurgia do
CBMC, administrou três doses diferentes de células a 15 pacientes
acompanhados por 12 meses de acompanhamento com menos de 70 anos.
O
estudo revelou um efeito de recuperação da capacidade motora de
11,6% no grupo de dose baixa, 26% no grupo de dose média e 40% no
grupo de dose alta com base na Escala Unificada de Avaliação da
Doença de Parkinson (UPDRS). Além disso, não houve efeitos
colaterais como sangramento, rejeição, inflamação e formação de
tumor.
Desde 2005, o professor Moon Ji-sook, do Departamento
de Biotecnologia da Universidade CHA, conseguiu proliferar células
nervosas de dopamina derivadas do mesencéfalo do feto por meio de
pesquisas conjuntas com professores na Alemanha e nos EUA.
Com
base nos resultados deste estudo, as células precursoras de dopamina
produzidas em massa pela CHA Biotech e a equipe do professor Kim no
CBMC confirmaram o efeito terapêutico aplicando o tratamento aos
pacientes.
Em particular, uma mulher de 65 anos que sofre de
doença de Parkinson em estágio intermediário recebeu o primeiro
transplante de células-tronco do mundo em 2013 e agora é capaz de
realizar atividades diárias de rotina com melhora na função motora
geral, como usar o transporte público.
“É muito
encorajador podermos confirmar a segurança e eficácia do
transplante de células progenitoras nervosas dopaminérgicas por
meio de exames de PET-CT e também observar bons resultados na
inibição da progressão da doença de Parkinson em estudos de
acompanhamento de longo prazo por mais de 10 anos", disse o
professor Kim.
"Faremos o nosso melhor para acelerar o
desenvolvimento da terapêutica com células-tronco da doença de
Parkinson usando células de dopamina isoladas de tecido fetal e
produzidas em massa".
O estudo foi publicado na última
edição da revista internacional Movement Disorders. Original em
inglês, tradução Google, revisão Hugo. Fonte: Koreabiomed.
Qual o papel da disbiose na doença de Parkinson?
Obs.: Resumidamente. A disbiose é uma condição clínica que acontece quando a microbiota intestinal está sofrendo algum desequilíbrio de bactérias. Isto é, quando o número de bactérias patogênicas, que fazem mal para o organismo, é superior ao número de “bactérias do bem”.
Mar 19 2023 - A doença de Parkinson (DP) é uma doença neurodegenerativa incurável que afeta uma em cada cem pessoas em todo o mundo, perdendo apenas para a doença de Alzheimer no número de pessoas afetadas. No entanto, o mecanismo pelo qual ela surge ainda não está claro. Em um novo trabalho de pesquisa, cientistas da Universidade de Genebra, Centre Médical Universitaire, Suíça, se uniram a outros para explorar o papel desempenhado pela disbiose intestinal na patogênese da DP.
Introdução
A DP é uma condição multifatorial, com
herança poligênica em mais de um terço dos casos que apresentam
variantes genéticas de alto risco. No entanto, fatores ambientais,
como poluição do ar e exposição a pesticidas, modificações
epigenéticas do genoma e mudanças relacionadas ao envelhecimento
também desempenham um papel. Por outro lado, fatores de estilo de
vida como tabaco, café e prática de esportes têm um efeito
protetor.
A necessidade de entender como os fatores de risco
ambientais afetam a ocorrência da DP está impulsionando a pesquisa
atual sobre sua ligação com a microbiota humana – a soma de todos
os micróbios dentro e fora do corpo humano durante a vida. A
microbiota é conhecida por desempenhar vários papéis essenciais no
funcionamento normal dos processos metabólicos, imunológicos,
nutricionais e outros do corpo.
Origem periférica da DP?
O
estudo atual, publicado na revista Revue Neurologique, é baseado na
hipótese de que a disbiose, ou variações não saudáveis no
intestino e na microbiota oral, é um componente chave da patogênese
da DP. Essa visão é baseada na observação de que metade dos
indivíduos recém-diagnosticados relatou uma história de redução
do olfato e constipação, enquanto um quarto apresentou inchaço
pós-prandial e um em cada sete apresentou perda do paladar.
Esses
sintomas já estavam presentes muito antes do diagnóstico da DP,
baseados na presença de sintomas motores como rigidez, acinesia e
tremor, causados por alterações degenerativas no sistema nervoso
central (SNC). As autópsias mostraram os agregados característicos
de α-sinucleína no SNC, como esperado, mas também no sistema
nervoso periférico (SNP). Estes estavam presentes em níveis mais
altos nos neurônios da parte superior do corpo em comparação com a
parte inferior do corpo e no material de biópsia intestinal coletado
antes do diagnóstico clínico de DP.
Essas observações
levaram à hipótese de dois golpes de Braak et al., que considerou
uma origem periférica da DP (no nariz e no intestino), que então
evoluiu para envolver o cérebro. Recentemente, descobriu-se que dois
terços dos pacientes com DP têm esse padrão de "primeiro o
corpo", mas o restante tinha um modelo de "primeiro o
cérebro", afetando inicialmente o bulbo olfatório ou a
amígdala. A doença então se espalha contralateralmente através
das sinapses com a formação de mais polímeros patológicos, com
agregados de α-sinucleína sendo um catalisador para o dobramento
incorreto da α-sinucleína adjacente.
Simultaneamente, há
diminuição da quebra de α-sinucleína, fazendo com que a proteína
anormal se acumule, e disfunção mitocondrial causando aumento do
estresse oxidativo. A neuroinflamação é outro componente chave
neste ciclo vicioso, ajudando a iniciar e promover a disseminação
da DP. É comum a outras condições inflamatórias crônicas, como
doença de Crohn e colite ulcerativa, que aumentam o risco de
DP.
Citocinas inflamatórias aumentadas são encontradas nos
fluidos corporais na DP, com microglia dentro da substância negra
mostrando maior ativação em comparação aos controles. Inflamação
intestinal e maior permeabilidade também estão presentes na DP,
promovendo o acúmulo de agregados de α-sinucleína que podem então
se propagar para o cérebro através do nervo vago.
O eixo
intestino-cérebro
O microbioma oral é contribuído por
aproximadamente 770 espécies de bactérias com muitas outras
espécies microbianas. Cada uma das regiões intraorais possui seu
próprio tipo de comunidade, que é afetada pela exposição a
componentes da dieta, tabaco, atendimento odontológico ou uso de
antibióticos.
A microbiota oral muda com os fatores do
hospedeiro ao longo da vida do indivíduo. Seus efeitos benéficos
incluem a prevenção de infecções e o metabolismo de nitratos e
outras substâncias vasoativas. Afeta a microbiota em muitos outros
locais do corpo relacionados, como o intestino e os pulmões.
A
disbiose oral contribui para endocardite infecciosa, artrite, doença
autoimune e diabetes, bem como alguns tipos de câncer de boca,
pâncreas e cólon.
O microbioma intestinal compreende todos
os micróbios do trato digestivo humano, da boca ao ânus. Ajuda a
manter e fortalecer a barreira epitelial intestinal, promove o
desenvolvimento do sistema imunológico e a maturação do tecido
linfóide associado ao intestino, inibe a colonização do intestino
por patógenos potenciais e regula os processos intestinais, como
motilidade, diferenciação dos diferentes tipos de células,
suprimento vascular do intestino e o crescimento do sistema nervoso
entérico.
Ele também decompõe a fibra dietética que
permanece não digerida no intestino, produzindo subprodutos
valiosos, como ácidos graxos de cadeia curta (SCFAs), que possuem
propriedades anti-inflamatórias, além de proteger o tecido neural
contra lesões. Estes servem como fonte de energia para as células
do cólon, mantendo a parede do cólon intacta como uma defesa contra
a entrada de micróbios intestinais no sangue e no sistema.
O
intestino e o cérebro conversam entre si por meio de impulsos
nervosos, vias de resposta imune e produtos químicos endócrinos. Os
sinais cerebrais regulam o microbioma intestinal alterando a
velocidade do trânsito intestinal, a quantidade e a natureza das
secreções intestinais e a permeabilidade da parede intestinal. O
intestino, por sua vez, ajuda a modular a resposta imune, as
secreções endócrinas, a sinalização neural e os níveis de
neurotransmissores por meio de suas interações com o cérebro
impulsionadas pelo microbioma.
O que o estudo mostrou?
No
presente estudo, os pesquisadores encontraram disbiose do intestino e
da cavidade oral em pacientes com DP. Algumas espécies intestinais
aumentaram na DP, como as famílias Akkermansiaceae,
Bifidobacteriaceae e Ruminococcaceae, enquanto Lachnospiraceae e
Prevotellaceae apresentaram declínio. Na boca, a abundância
relativa de Firmicutes, Lactobacillaceae, Scardovia e Actinomyces,
entre outros, aumentou na DP.
A disbiose foi associada a uma
maior frequência de sintomas motores e não motores, incluindo
constipação e polineuropatia. Em modelos animais, apenas os
indivíduos com maior risco genético para DP desenvolveram sintomas
de DP na presença de disbiose. Isso indica que a disbiose contribui
para um maior risco de DP, mas não a causa.
Os mecanismos
subjacentes provavelmente incluem uma série de alterações
metabólicas. A presença de disbiose leva à redução da produção
de SCFAs e maior permeabilidade intestinal. Por sua vez, isso causa
inflamação sistêmica e intestinal, produção de amiloide a partir
de bactérias intestinais que promovem a agregação de α-sinucleína
e uma redução no número de bactérias que produzem SCFAs.
Mais
proteínas são fermentadas, liberando metabólitos tóxicos como o
p-cresol, causando constipação. Isso favorece as bactérias de
crescimento lento ou aquelas com fontes alternativas de energia. A
disbiose também foi associada ao déficit de ácido fólico e à
hiper-homocisteinemia, talvez contribuindo para a
polineuropatia.
Eventualmente, disbiose oral e intestinal
reduzem a eficácia da levodopa, a droga mais eficaz a ser utilizada
no controle da DP. A levodopa absorvida no jejuno é transformada em
dopamina dentro do lúmen intestinal via dopa descarboxilase
bacteriana intestinal. A dopamina diminui a motilidade intestinal e
pode desencadear a colonização de bactérias patogênicas.
"Um
aumento no número de bactérias que metabolizam a levodopa diminui a
eficácia da terapia de reposição de dopamina, criando um círculo
vicioso que aumenta o supercrescimento
bacteriano".
Intervenções
Várias intervenções
foram propostas que poderiam restaurar a microbiota intestinal ao seu
estado saudável. Isso inclui intervenções dietéticas,
probióticos, descontaminação intestinal e transplante de
microbiota fecal.
A composição da microbiota pode ajudar a
diagnosticar a DP, embora seu desempenho deixe muito a desejar. A
indução de alterações no microbioma intestinal pode ser um alvo
terapêutico, usando estratégias dietéticas como a dieta
mediterrânea (MD) ou FMT, por exemplo. Isso pode ocorrer por meio
dos efeitos das bactérias protetoras na barreira epitelial do
intestino, redução da inflamação, maior sensibilidade à insulina
e redução da produção de prostaglandinas.
A dieta
cetogênica e as modificações da DM destinadas a reduzir a
hipertensão e a neurodegeneração também podem retardar o início
da DP. A terapia de descontaminação intestinal é uma técnica
interessante que esvazia o intestino por enema seguido de rifaximina
oral e polietilenoglicol por sete e dez dias, respectivamente, e
mostrou alguns bons resultados em estudos iniciais.
Quais são
as implicações?
A DP parece estar intimamente ligada à disbiose
intestinal e oral.
"Como a composição da microbiota
pode ser modificada, as intervenções destinadas a corrigir a
disbiose abrem um novo caminho para a pesquisa terapêutica. Além
disso, as comunidades microbianas podem representar um novo
biomarcador da DP." Original em inglês, tradução Google,
revisão Hugo. Fonte: News-medical.
quinta-feira, 16 de março de 2023
2023: destaques da pesquisa para o próximo ano
160323 - 2023 está se preparando para ser um ano interessante de pesquisa focado na modificação da doença de Parkinson, com resultados de ensaios clínicos a serem apresentados e novos projetos importantes sendo iniciados. Cure Parkinson está ansioso por 12 meses agitados - aqui fornecemos um resumo do que está por vir.
Testes clínicos do ambroxol
2023 começou com um estrondo para Cure Parkinson com
o anúncio de que nosso primeiro estudo clínico de fase 3 do mundo
do medicamento para tosse ambroxol em pessoas com Parkinson está
prestes a começar. Com base nas descobertas promissoras do estudo de
fase 2 do ambroxol em 2020 e em outros dados de pesquisa, a Cure
Parkinson's, em colaboração com uma ampla gama de partes
interessadas, montou um grande estudo clínico de fase 3 com o
professor Anthony Schapira na UCL para avaliar se o ambroxol pode
retardar a progressão do Parkinson.
O TESTE DE FASE 3 DO
AMBROXOL
O ambroxol é um dos muitos medicamentos direcionados à
modificação da doença no Parkinson, priorizado para ensaios
clínicos por meio de nosso programa International Linked Clinical
Trials (iLCT); e em 2023, esperamos os resultados de outros ensaios
clínicos iLCT.
10 ANOS: O PROGRAMA INTERNACIONAL DE ENSAIOS
CLÍNICOS LIGADOS
Medicamentos para diabetes para Parkinson
No
final de 2022, a empresa coreana de biotecnologia Peptron anunciou
que seu medicamento experimental PT320 não havia alcançado um
resultado bem-sucedido em seu ensaio clínico de fase 2 em pessoas
com Parkinson. O PT320 pertence a uma classe de medicamentos chamados
agonistas do receptor GLP-1, usados para tratar diabetes; mais
recentemente, essas drogas foram reaproveitadas para o Parkinson. A
Peptron iniciou seu programa de drogas agonistas de GLP-1 seguindo a
priorização iLCT dessa classe de drogas. Embora seus resultados
preliminares sejam decepcionantes, a Peptron disse que há dados
positivos adicionais suficientes para continuar com o desenvolvimento
do PT320. Cure Parkinson é encorajado por esta notícia, pois há
uma série de outros medicamentos semelhantes para diabetes em
ensaios clínicos atualmente em andamento, explorando o uso potencial
para tratar a doença de Parkinson.
Outra empresa de
biotecnologia seguindo a liderança iLCT da Cure Parkinson sobre o
potencial de medicamentos para diabetes para Parkinson é a Neuraly,
que vem conduzindo um estudo de seu novo agonista do receptor GLP-1
NLY01 nos EUA - os resultados são esperados em 2023. Mais um
agonista do receptor GLP-1 para Parkinson é lixisenatida, e estamos
ansiosos pelos resultados formais deste ensaio clínico de fase 2
deste ano.
PT320, NLY01 e lixisenatida foram todos priorizados
por meio de nosso programa iLCT, e a Cure Parkinson está ansiosa
pelos resultados de todos os três este ano, aumentando o peso dos
dados para esta importante linha de pesquisa.
Resultados
adicionais de ensaios clínicos em 2023
Em 2018, a Cure
Parkinson cofinanciou um ensaio clínico no Reino Unido explorando o
uso do medicamento hepático UDCA em pessoas com Parkinson. Dados de
testes de laboratório usando UDCA para tratar modelos de Parkinson
indicaram que o UDCA é neuroprotetor – que pode resgatar,
recuperar ou regenerar células nervosas (ou neurônios). Cure
Parkinson apoiou o ensaio clínico de fase 2 de UDCA em pessoas com
Parkinson - o 'UP-Study'. Este foi um pequeno ensaio clínico focado
principalmente na avaliação da segurança e tolerabilidade do
medicamento, bem como alguns dados de biomarcadores – amostras
retiradas dos participantes.
SOBRE UDCA E PARKINSON
Estamos
ansiosos pela apresentação formal dos resultados desses estudos e
esperamos que eles anunciem um estudo muito maior avaliando a
eficácia do UDCA em retardar a progressão do Parkinson – fique
atento a este espaço para mais notícias do UDCA no final do ano!
O
pipeline de pesquisa do iLCT
Em um esforço para acelerar a
pesquisa de base de evidências necessária para testar clinicamente
e progredir mais candidatos a medicamentos por meio do programa iLCT,
a Cure Parkinson's criou o pipeline de pesquisa iLCT. Acreditamos
que, ao fazer proativamente pedidos de financiamento para agentes
terapêuticos que definimos, isso acelerará ainda mais o processo de
encontrar novos tratamentos modificadores da doença para a
comunidade de Parkinson. O pipeline iLCT foi lançado no final de
2022 e estamos ansiosos para ver os resultados desta iniciativa
progressiva! Original em inglês, tradução Google, revisão Hugo.
Fonte: Cureparkinson´s.
O financiamento apoia o teste de TT-P34 como tratamento potencial
Teitur Trophics analisa um ensaio clínico de Fase 1b de seu principal candidato
por Andrea Lobo
March 16, 2023 - A
Teitur Trophics levantou € 28 milhões (cerca de US$ 29,7 milhões)
para promover seu principal candidato, TT-P34, em um ensaio clínico
de Fase 1b como um possível tratamento para Parkinson e outras
doenças neurodegenerativas.
“Existe uma necessidade urgente
de novas terapias para doenças neurodegenerativas que têm um
impacto prejudicial na vida de milhões de pessoas em todo o mundo,
com sérias implicações para a qualidade e expectativa de vida”,
disse Simon Mølgaard, PhD, CEO da Teitur Trophics, em um comunicado
de imprensa.
“O financiamento nos permitirá levar nosso
principal candidato a medicamento, o TT-P34, da seleção de
candidatos para o desenvolvimento clínico, ao mesmo tempo em que
avançamos em nosso novo pipeline de peptídeos inovadores
[fragmentos de proteínas]”, acrescentou Mølgaard.
A doença
de Parkinson é caracterizada pela disfunção e morte das células
nervosas do cérebro que produzem dopamina, um importante mensageiro
químico do cérebro. Isso leva a uma variedade de sintomas motores,
desde tremores a lentidão e rigidez dos movimentos, e sintomas não
motores, incluindo comprometimento cognitivo, depressão e problemas
de sono.
A neurodegeneração no Parkinson é impulsionada
principalmente pelo acúmulo de aglomerados tóxicos da proteína
alfa-sinucleína. Acredita-se que esses agregados danifiquem as
mitocôndrias (as centrais da célula) e a deficiência de energia
resultante contribua para a morte das células nervosas, que requerem
muita energia para funcionar.
A disfunção lisossômica
também tem sido implicada no acúmulo e agregação da proteína
alfa-sinucleína. Os lisossomos são compartimentos celulares que
contêm enzimas para quebrar materiais celulares indesejados em
blocos de construção que podem ser reciclados.
O principal
candidato da Teitur, o TT-P34, foi criado por meio da plataforma de
peptídeos cíclicos da empresa, ou fragmento de proteína com
estrutura em anel, que possui propriedades neuroprotetoras.
Como
funciona o TT-P34
A terapia, administrada por meio de injeções
sob a pele, foi desenvolvida a partir de SorCS2, uma proteína
receptora envolvida na triagem e transporte de proteínas dentro das
células. Estudos anteriores mostraram que essa proteína desempenha
um papel na resposta ao estresse das células nervosas, protegendo as
células nervosas de danos e morte, e sua deficiência foi associada
a várias condições neurológicas.
O TT-P34 funciona
“dirigindo-se às três principais características da
neurodegeneração: falha mitocondrial, disfunção lisossômica e
perda de sinalização pró-sobrevivência”, afirmou a empresa em
seu comunicado à imprensa.
De acordo com a empresa, o
peptídeo cíclico restaura a produção de energia, aumenta a
eliminação de aglomerados de proteínas tóxicas e promove o
crescimento e a sobrevivência das células nervosas, mostrando assim
potencial para ser um tratamento modificador da doença para
distúrbios neurodegenerativos.
Em estudos pré-clínicos, o
TT-P34 mostrou efeitos robustos específicos do cérebro em modelos
animais de Parkinson, demência frontotemporal e doença de
Huntington, observou Teitur.
“O investimento de € 28
milhões da Série A valida ainda mais nossa visão de preservar a
função neuronal diante desses distúrbios neurodegenerativos
devastadores”, disse Mølgaard. (segue…) Original em inglês, tradução
Google, revisão Hugo. Fonte: Parkinson´s News Today.
A fadiga de Parkinson dificulta o dia do meu marido
A fadiga de Parkinson vai muito além de estar cansado
por Jamie Askari
March 14, 2023 - Um dos
sintomas não motores mais desafiadores da doença de Parkinson é a
fadiga. Quando penso na palavra, uma noite de sono pobre vem à
mente, resultando em um dia cansado depois. Ou a fadiga pode resultar
de uma longa semana no trabalho ou de um evento estressante da
vida.
Para meu marido, Arman, que foi diagnosticado com a
doença de Parkinson em 2009, e muitos outros pacientes, a fadiga é
um jogo de bola totalmente diferente. A fadiga relacionada a
Parkinson é o tipo de exaustão que faz com que pareça impossível
se mover, como se não houvesse energia.
Os pacientes de
Parkinson experimentam um profundo cansaço físico diferente da
sonolência. O kicker é que a maioria dos medicamentos para
Parkinson tem efeitos colaterais que incluem fadiga.
Arman
sempre adorou assistir coisas na TV, incluindo notícias, esportes e
filmes. Há uma quantidade significativa de tempo de inatividade com
esta doença, principalmente enquanto aguarda os medicamentos
começarem a fazer seu trabalho. Assistir TV ajudou a preencher os
espaços a tempo durante este jogo de espera.
Também adoramos
assistir filmes em família quando as crianças estão em casa. E
gostamos de assistir a compulsão os muitos programas diferentes
agora disponíveis nos serviços de streaming. Arman é um espectador
de oportunidade igual e desfruta de quase todos os tipos de
gênero.
Mas no momento em que nos sentamos para assistir a
uma série de TV ou filme, é uma luta - não uma luta de boxe ou um
filme "Rocky", mas sim uma luta entre Arman e Fadiga. Isso
também não acontece quando ele está sentado no conforto de sua
poltrona reclinável. Ele luta contra a fadiga o dia inteiro. Embora
ele possa ter uma noite de sono repousante, a luta começa durante o
café da manhã e continua o dia todo. Manter a cabeça de pé e
permanecer acordado e alerta é uma luta constante, e o Parkinson
parece vencer o tempo todo.
Procurando alívio
Meu filho
gosta de pesquisar tópicos médicos. Ele brincou com a idéia de se
tornar médico e está se formando em neurociência, além de
finanças. Quando ele chegou em casa da faculdade para férias
recentemente, o incomodou ver o quanto o cansaço de Parkinson de
Arman havia progredido. Meu filho imediatamente foi trabalhar para
encontrar uma maneira de combatê -lo. Ele encontrou um medicamento
que poderia ajudar, e Arman perguntou a seu neurologista sobre
isso.
Nosso neurologista achou que o remédio seria bom
tentar, então ele prescreveu. Depois de algumas semanas lutando com
nossa companhia de seguros para cobri-lo, finalmente o
recebemos.
Como eu disse muitas vezes, você realmente precisa
ser seu próprio advogado quando se trata de cuidados médicos. Você
e sua família são os verdadeiros especialistas, e seus
especialistas são seus parceiros em sua jornada. Descobrimos que é
vital comunicar todos os seus sintomas da sua versão do Parkinson à
sua equipe médica. Esta é a única maneira que eles podem tratá-lo
efetivamente.
Infelizmente, para Arman, a batalha contra a
fadiga continua, mas não desistiremos da luta para combatê -la.
Questão levantada por Nick Tavare:
Este é o meu principal problema com o de Parkinson. Eu faço uma quantidade razoável de caminhadas, o que ajuda em geral, mas parece aumentar a fadiga. Mesmo se eu for dormir cedo e dormir bem, parece que minha 'bateria' não foi carregada durante a noite. Começo o dia sem energia e até diminui durante o dia!
Uma poção mágica seria boa. Alguém tem uma?
Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinson´s News Today.