Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
sábado, 28 de dezembro de 2019
Simulação de esquemas de controle de estimulação cerebral profunda em loop fechado para supressão de oscilações beta patológicas na doença de Parkinson
December 28, 2019 - Simulation of closed-loop deep brain stimulation control schemes for suppression of pathological beta oscillations in Parkinson's disease.
sábado, 21 de dezembro de 2019
sábado, 14 de dezembro de 2019
Mapas cerebrais personalizados podem ajudar a melhorar a estimulação cerebral profunda para Parkinson e outras doenças
DECEMBER 13, 2019 - Nem as conexões cerebrais de todos são mapeadas exatamente no mesmo local, o que pode explicar por que a terapia de estimulação cerebral profunda (DBS), usada em casos graves de Parkinson e outras condições neurológicas, funciona para alguns pacientes e não para outros, segundo um estudo.
As descobertas, "Conectividade Integrativa e Específica de Rede dos Gânglios Basais e Tálamo Definidos em Indivíduos" (Integrative and Network-Specific Connectivity of the Basal Ganglia and Thalamus Defined in Individuals), poderiam melhorar o tratamento de DBS para os pacientes de Parkinson, ajudando os médicos a escolher onde no cérebro implantar eletrodos com base nos mapas cerebrais de cada paciente. A pesquisa foi publicada na revista Neuron.
O DBS - um procedimento cirúrgico no qual estimuladores elétricos são colocados nas regiões-alvo dentro do cérebro - pode ser usado para aliviar os sintomas motores em algumas pessoas com Parkinson, que sofrem da doença há pelo menos quatro anos e cujos sintomas motores não podem ser totalmente controlados por medicação.
Geralmente, funciona melhor para aliviar a rigidez, a lentidão e o tremor, além de desequilíbrio, incapacidade súbita de se mover ao caminhar ou sintomas não motores.
Para outras condições neurológicas, o DBS pode ser usado para aliviar sintomas cognitivos, como pensamentos obsessivos e comportamentos compulsivos.
No entanto, este método não é eficaz para todos os pacientes. No caso de Parkinson, pode ser transformador para alguns, mas para outros, causa efeitos colaterais que superam os benefícios, incluindo agravamento do pensamento ou problemas de memória.
"A estimulação cerebral profunda é um tratamento muito invasivo, que é feito apenas para casos difíceis e graves", disse Deanna Greene, PhD, professora da Escola de Medicina da Universidade de Washington em St. Louis, Illinois, EUA, disse em um comunicado de imprensa.
"Portanto, é difícil entender o fato de que esse tratamento invasivo pode ajudar apenas metade das pessoas na metade do tempo", disse Green.
Ela e seus colegas mapearam circuitos específicos no cérebro usando ressonância magnética (RM) e descobriram que as redes cerebrais de cada pessoa se posicionam de maneira um pouco diferente. Isso pode ajudar a explicar por que os efeitos do DBS variam muito de pessoa para pessoa e apontam para uma maneira potencial de melhorar o tratamento.
Tudo começou quando um grupo de cientistas da Universidade de Washington se escaneou à noite como parte do chamado Midnight Scan Club.
A partir das varreduras do cérebro de 10 indivíduos saudáveis, os pesquisadores criaram mapas tridimensionais das redes funcionais que atravessam estruturas localizadas no fundo do cérebro, que geralmente são alvo do DBS e conhecidas como tálamo e gânglios da base.
Ambas as regiões estão ligadas a condições neurológicas e psiquiátricas, mas até agora o mapeamento preciso de sua atividade tem sido tecnicamente desafiador.
Os pesquisadores descobriram que as redes distintas que controlam a visão, movimento, atenção, comportamentos direcionados a objetivos ou o estado padrão do cérebro em repouso, misturam e compartilham informações em nove hubs dentro dos gânglios e tálamo da base.
É importante ressaltar que eles viram que as redes funcionais de cada pessoa podem ser posicionadas um pouco diferente, portanto, quando os eletrodos DBS são colocados no mesmo local anatômico, eles podem influenciar funções diferentes em pessoas diferentes.
Algumas redes e seus pontos de conexão - como a zona de integração motora, onde o controle do movimento e o comportamento direcionado por objetivos compartilham caminhos - mantinham praticamente o mesmo local em todas as pessoas. De notar, essas regiões correspondiam a "locais consistentemente bem-sucedidos de estimulação cerebral profunda", escreveram os pesquisadores.
"Mostrei a um neurocirurgião onde havíamos encontrado a zona de integração motora e ele disse: 'Ah, é aí que colocamos os eletrodos para o tremor essencial, e ele sempre funciona'", disse o autor sênior do estudo, Nico Dosenbach, MD, PhD e professor da WUSTL.
Por outro lado, outras redes e pontos de interseção - alguns direcionados ao tratamento da doença de Parkinson - variaram significativamente mais de pessoa para pessoa.
"Vimos que havia muita variação entre as pessoas em termos de quais redes funcionais estão representadas lá, e a estimulação cerebral profunda tem apenas 40% a 50% de sucesso lá", disse Dosenbach.
Agora, a equipe está explorando maneiras de usar o mapa cerebral de cada pessoa para personalizar as melhores regiões a serem direcionadas para proporcionar alívio e evitar efeitos colaterais. Eles também querem procurar outros pontos cerebrais que possam fornecer resultados ainda melhores.
“O que este estudo sugere é que um paciente em particular pode se sair melhor se o eletrodo for colocado em relação ao seu mapa cerebral funcional pessoal, e não no contexto da média da população. Um mapa funcional personalizado - em oposição a um mapa anatômico, que é o que usamos hoje - poderia nos ajudar a colocar um eletrodo no local exato que proporcionaria ao paciente o maior benefício”, disse o co-autor do estudo, Scott Norris, MD, professor da WUSTL. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
As descobertas, "Conectividade Integrativa e Específica de Rede dos Gânglios Basais e Tálamo Definidos em Indivíduos" (Integrative and Network-Specific Connectivity of the Basal Ganglia and Thalamus Defined in Individuals), poderiam melhorar o tratamento de DBS para os pacientes de Parkinson, ajudando os médicos a escolher onde no cérebro implantar eletrodos com base nos mapas cerebrais de cada paciente. A pesquisa foi publicada na revista Neuron.
O DBS - um procedimento cirúrgico no qual estimuladores elétricos são colocados nas regiões-alvo dentro do cérebro - pode ser usado para aliviar os sintomas motores em algumas pessoas com Parkinson, que sofrem da doença há pelo menos quatro anos e cujos sintomas motores não podem ser totalmente controlados por medicação.
Geralmente, funciona melhor para aliviar a rigidez, a lentidão e o tremor, além de desequilíbrio, incapacidade súbita de se mover ao caminhar ou sintomas não motores.
Para outras condições neurológicas, o DBS pode ser usado para aliviar sintomas cognitivos, como pensamentos obsessivos e comportamentos compulsivos.
No entanto, este método não é eficaz para todos os pacientes. No caso de Parkinson, pode ser transformador para alguns, mas para outros, causa efeitos colaterais que superam os benefícios, incluindo agravamento do pensamento ou problemas de memória.
"A estimulação cerebral profunda é um tratamento muito invasivo, que é feito apenas para casos difíceis e graves", disse Deanna Greene, PhD, professora da Escola de Medicina da Universidade de Washington em St. Louis, Illinois, EUA, disse em um comunicado de imprensa.
"Portanto, é difícil entender o fato de que esse tratamento invasivo pode ajudar apenas metade das pessoas na metade do tempo", disse Green.
Ela e seus colegas mapearam circuitos específicos no cérebro usando ressonância magnética (RM) e descobriram que as redes cerebrais de cada pessoa se posicionam de maneira um pouco diferente. Isso pode ajudar a explicar por que os efeitos do DBS variam muito de pessoa para pessoa e apontam para uma maneira potencial de melhorar o tratamento.
Tudo começou quando um grupo de cientistas da Universidade de Washington se escaneou à noite como parte do chamado Midnight Scan Club.
A partir das varreduras do cérebro de 10 indivíduos saudáveis, os pesquisadores criaram mapas tridimensionais das redes funcionais que atravessam estruturas localizadas no fundo do cérebro, que geralmente são alvo do DBS e conhecidas como tálamo e gânglios da base.
Ambas as regiões estão ligadas a condições neurológicas e psiquiátricas, mas até agora o mapeamento preciso de sua atividade tem sido tecnicamente desafiador.
Os pesquisadores descobriram que as redes distintas que controlam a visão, movimento, atenção, comportamentos direcionados a objetivos ou o estado padrão do cérebro em repouso, misturam e compartilham informações em nove hubs dentro dos gânglios e tálamo da base.
É importante ressaltar que eles viram que as redes funcionais de cada pessoa podem ser posicionadas um pouco diferente, portanto, quando os eletrodos DBS são colocados no mesmo local anatômico, eles podem influenciar funções diferentes em pessoas diferentes.
Algumas redes e seus pontos de conexão - como a zona de integração motora, onde o controle do movimento e o comportamento direcionado por objetivos compartilham caminhos - mantinham praticamente o mesmo local em todas as pessoas. De notar, essas regiões correspondiam a "locais consistentemente bem-sucedidos de estimulação cerebral profunda", escreveram os pesquisadores.
"Mostrei a um neurocirurgião onde havíamos encontrado a zona de integração motora e ele disse: 'Ah, é aí que colocamos os eletrodos para o tremor essencial, e ele sempre funciona'", disse o autor sênior do estudo, Nico Dosenbach, MD, PhD e professor da WUSTL.
Por outro lado, outras redes e pontos de interseção - alguns direcionados ao tratamento da doença de Parkinson - variaram significativamente mais de pessoa para pessoa.
"Vimos que havia muita variação entre as pessoas em termos de quais redes funcionais estão representadas lá, e a estimulação cerebral profunda tem apenas 40% a 50% de sucesso lá", disse Dosenbach.
Agora, a equipe está explorando maneiras de usar o mapa cerebral de cada pessoa para personalizar as melhores regiões a serem direcionadas para proporcionar alívio e evitar efeitos colaterais. Eles também querem procurar outros pontos cerebrais que possam fornecer resultados ainda melhores.
“O que este estudo sugere é que um paciente em particular pode se sair melhor se o eletrodo for colocado em relação ao seu mapa cerebral funcional pessoal, e não no contexto da média da população. Um mapa funcional personalizado - em oposição a um mapa anatômico, que é o que usamos hoje - poderia nos ajudar a colocar um eletrodo no local exato que proporcionaria ao paciente o maior benefício”, disse o co-autor do estudo, Scott Norris, MD, professor da WUSTL. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
sexta-feira, 13 de dezembro de 2019
Estimulação de alta frequência do núcleo subtalâmico para o tratamento da doença de Parkinson - uma perspectiva de equipe
High-Frequency Stimulation of the Subthalamic Nucleus for the Treatment of Parkinson's Disease - A Team Perspective
Manjit K. Sanghera; J. Michael Desaloms; R. Malcolm Stewart
DISCLOSURES J Neurosci Nurs. 2004;36(6):301-311.
Abstract and Introduction
Parkinson's disease (PD) is a debilitating neuro degenerative disorder affecting more than 1.2 million people in the United States. Genetic and environmental toxins are believed to be risk factors in acquiring the disease. PD is characterized by tremors, rigidity, bradykinesia, poor gait, and postural instability. These cardinal symptoms improve with medication such a levo-dopa (L-dopa). However, over time, as the disease progresses, the patient becomes refractory to medication, or medication produces debilitating side effects. When this occurs or when there are worsening of symptoms, neurosurgical treatment is recommended, particularly deep brain stimulating (DBS) electrodes implanted in the subcortical subthalamic nucleus (STN). Over the last 5 years STN DBS has gained acceptance and become the neurosurgical treatment of choice for PD. To achieve maximum beneficial effects with minimum adverse effects from the surgery, the expertise of an integrated team of physicians and nurses is essential. A clear understanding of the different aspects of the procedure,including the risks and benefits of the treatment, assists neuroscience nurses in communicating with the PD patient, and providing the most appropriate,knowledge-based pre- and postoperative care.
Parkinson's disease (PD) is a neurodegenerative disorder affecting over 1.2 million people in the United States. Most patients are older than 50 years, but 10% are younger than 50. The etiology of PD is multifactorial with genetic and environmental factors combining to reduce dopamine levels in the basal ganglia (Baldereschi etal., 2003; Gasser, 2001; Scott et al., 2001; Tsang & Soong, 2003). The disease is characterized by tremors, rigidity, bradykinesia, postural instability, and gait disability. Some of these cardinal symptoms can be improved by medication such a levo-dopa (L-dopa). However, as the disease progresses, the medication becomes less effective or produces debilitating side effects. The failure of medical therapy to provide long-lasting relief of symptoms, along with improvement in neuro imaging and neurosurgical stereotactic technique, has prompted a resurgence in the surgical approaches for the treatment of PD. One neurosurgical treatment for PD involves high-frequency stimulation of the subthalamic nucleus (STN). This is achieved through a deep brain stimulating (DBS) electrode implanted in the STN, a small structure (10 x 10.7 x 7 mm; Bejjani et al., 2000) buried deep in the subcortex.
This neurosurgical procedure is gaining increasing acceptance. Significant improvement in motor symptoms is reported, as well as a significant reduction in dopaminergic medication with a consequent improvement or elimination of L-dopainduced dyskinesias (Krack et al., 2003). As this cost-effective and reversible procedure becomes the standard neurosurgical treatment of choice for PD, nurses play a pivotal role in the management of pre- and postoperative care of PD patients.
This article reviews the preoperative and immediate postoperative aspects of STN DBS and reports on our experiences with this technique. Seventy-eight DBS STN surgeries (i.e., 48 simultaneous bilateral, 22 staged bilateral, and 8 unilateral) were performed at Presbyterian Hospital of Dallas (PHD) with no mortality and no long-term morbidity. Nearly all patients have had their united PD rating scale (UPDRS) lowered by an average 30%; the medication has been reduced by 30%-60%; and four patients are completely off medication. The long-term effects of DBS for motor symptoms continue to be positive, but the progression of the nonmotor symptoms, particularly behavioral ones, continues over time.
The degree of benefit obtained is critically dependent on a number of factors such as (a) selecting the ideal patient, (b) timing the surgery, (c) precisely localizing and implanting a DBS electrode at the target site, (d) programming the stimulator to alleviate motor symptoms while reducing adverse effects of stimulation, and (e) providing appropriate postoperative care. By careful optimization of all these variables attained by the interaction of a team comprising a neurosurgeon, neurologist, neurophysiologist, anesthesiologist, operating room nurses, nurse practitioners,and outpatient nurses, it is possible to obtain excellent outcomes with few to no immediate adverse effects. (segue...) Fonte: MedScape.
Manjit K. Sanghera; J. Michael Desaloms; R. Malcolm Stewart
DISCLOSURES J Neurosci Nurs. 2004;36(6):301-311.
Abstract and Introduction
Parkinson's disease (PD) is a debilitating neuro degenerative disorder affecting more than 1.2 million people in the United States. Genetic and environmental toxins are believed to be risk factors in acquiring the disease. PD is characterized by tremors, rigidity, bradykinesia, poor gait, and postural instability. These cardinal symptoms improve with medication such a levo-dopa (L-dopa). However, over time, as the disease progresses, the patient becomes refractory to medication, or medication produces debilitating side effects. When this occurs or when there are worsening of symptoms, neurosurgical treatment is recommended, particularly deep brain stimulating (DBS) electrodes implanted in the subcortical subthalamic nucleus (STN). Over the last 5 years STN DBS has gained acceptance and become the neurosurgical treatment of choice for PD. To achieve maximum beneficial effects with minimum adverse effects from the surgery, the expertise of an integrated team of physicians and nurses is essential. A clear understanding of the different aspects of the procedure,including the risks and benefits of the treatment, assists neuroscience nurses in communicating with the PD patient, and providing the most appropriate,knowledge-based pre- and postoperative care.
Parkinson's disease (PD) is a neurodegenerative disorder affecting over 1.2 million people in the United States. Most patients are older than 50 years, but 10% are younger than 50. The etiology of PD is multifactorial with genetic and environmental factors combining to reduce dopamine levels in the basal ganglia (Baldereschi etal., 2003; Gasser, 2001; Scott et al., 2001; Tsang & Soong, 2003). The disease is characterized by tremors, rigidity, bradykinesia, postural instability, and gait disability. Some of these cardinal symptoms can be improved by medication such a levo-dopa (L-dopa). However, as the disease progresses, the medication becomes less effective or produces debilitating side effects. The failure of medical therapy to provide long-lasting relief of symptoms, along with improvement in neuro imaging and neurosurgical stereotactic technique, has prompted a resurgence in the surgical approaches for the treatment of PD. One neurosurgical treatment for PD involves high-frequency stimulation of the subthalamic nucleus (STN). This is achieved through a deep brain stimulating (DBS) electrode implanted in the STN, a small structure (10 x 10.7 x 7 mm; Bejjani et al., 2000) buried deep in the subcortex.
This neurosurgical procedure is gaining increasing acceptance. Significant improvement in motor symptoms is reported, as well as a significant reduction in dopaminergic medication with a consequent improvement or elimination of L-dopainduced dyskinesias (Krack et al., 2003). As this cost-effective and reversible procedure becomes the standard neurosurgical treatment of choice for PD, nurses play a pivotal role in the management of pre- and postoperative care of PD patients.
This article reviews the preoperative and immediate postoperative aspects of STN DBS and reports on our experiences with this technique. Seventy-eight DBS STN surgeries (i.e., 48 simultaneous bilateral, 22 staged bilateral, and 8 unilateral) were performed at Presbyterian Hospital of Dallas (PHD) with no mortality and no long-term morbidity. Nearly all patients have had their united PD rating scale (UPDRS) lowered by an average 30%; the medication has been reduced by 30%-60%; and four patients are completely off medication. The long-term effects of DBS for motor symptoms continue to be positive, but the progression of the nonmotor symptoms, particularly behavioral ones, continues over time.
The degree of benefit obtained is critically dependent on a number of factors such as (a) selecting the ideal patient, (b) timing the surgery, (c) precisely localizing and implanting a DBS electrode at the target site, (d) programming the stimulator to alleviate motor symptoms while reducing adverse effects of stimulation, and (e) providing appropriate postoperative care. By careful optimization of all these variables attained by the interaction of a team comprising a neurosurgeon, neurologist, neurophysiologist, anesthesiologist, operating room nurses, nurse practitioners,and outpatient nurses, it is possible to obtain excellent outcomes with few to no immediate adverse effects. (segue...) Fonte: MedScape.
domingo, 1 de dezembro de 2019
Doença de Parkinson: quando a estimulação cerebral profunda expõe ao afogamento
 |
| © af.mil. Photo by Margo Wright |
Com o tempo, o paciente apresentou "flutuações motoras" no tratamento com levodopa, resultando em períodos de bloqueio ou movimentos involuntários que comprometiam as atividades da vida diária. Esses efeitos colaterais são um sinal de que a doença atingiu um estágio em que fica muito difícil equilibrar o tratamento medicamentoso.
A estimulação cerebral profunda de alta frequência, terapêutica eficaz para o tratamento sintomático da doença de Parkinson, foi então proposta a esse paciente. A estimulação do núcleo subtalâmico elimina as flutuações inerentes ao tratamento com levodopa. Esse procedimento envolve a implantação sob a pele de um neuroestimulador conectado a eletrodos colocados no interior do cérebro no núcleo subtalâmico (NST) que controla o movimento. A estimulação cerebral profunda (DBS – do inglês Deep Brain Stimulation) pode ser modificada para controlar os sintomas ou até mesmo ser desativada, se necessário.
Ele pula no lago
Um nadador talentoso, esse paciente tem uma residência à beira do lago e decide nadar um dia. A estimulação cerebral profunda lhe deu confiança novamente. Ele literalmente pula no lago. É então necessário se afogar, não na vida, exceto pela reação de um membro de sua família nas proximidades.
Os médicos suíços também relatam o caso de uma mulher de 59 anos, uma nadadora experiente que competiu em muitas competições. Mesmo depois que ela foi diagnosticada com a doença de Parkinson, ela gostava de nadar regularmente até que os médicos a tratassem com estimulação cerebral profunda (DBS) para desativar as flutuações motoras. Graças à neuroestimulação, seus sintomas motores melhoraram. No entanto, esse paciente não pode mais nadar. Mesmo com a ajuda do fisioterapeuta, a situação não está melhorando.
Outro paciente de 61 anos experimentou a mesma coisa. Nadadora experiente, com um diploma de primeiros socorros, participou regularmente de competições de natação no lago de Zurique. Como os outros dois pacientes, ela notou uma melhora geral nos sintomas motores depois de se beneficiar do DBS no núcleo subtalâmico. No entanto, ela não consegue mais nadar mais de 250 metros e reclama que seu corpo tem uma postura "estranha".
Nove pacientes, nadadores experientes
"Esses três pacientes tentaram desativar o DBS para nadar. Todos recuperaram imediatamente a capacidade de nadar, com melhor coordenação de seus membros. Seus sintomas motores, no entanto, pioraram rapidamente e, portanto, reativaram a neuroestimulação muito rapidamente ", observam os autores.
Esses pacientes não são os únicos que perderam a capacidade de nadar após serem tratados com estimulação cerebral profunda. Daniel Waldvogel e seus colegas da Universidade de Zurique relatam um total de 9 casos semelhantes em 5 homens e 4 mulheres cuja doença de Parkinson evoluiu ao longo de um período de 5 a 15 anos.
"A perda da capacidade de nadar em vários pacientes foi inesperada, pois a cirurgia foi considerada um sucesso, em vista da melhora dos sintomas motores e da qualidade de vida", afirmam neurologistas suíços que especificam que, no entanto, não é a primeira vez que se reporta tal observação clínica.
Primeiro aviso em 2015
Em 2015, neurocirurgiões e neurologistas australianos alertaram para o risco de afogamento após estimulação cerebral profunda. Eles relataram o caso de um paciente de Parkinson de 68 anos com cinco anos de tremor. Este entusiasta da natação que se beneficiou do DBS*, não sabia nadar quando a neuroestimulação era ativada, embora melhorasse significativamente seus sintomas motores na vida cotidiana. De fato, quando a neuroestimulação foi ativada, esse paciente não pôde se impulsionar para a frente na água, nem flutuar sem ser ajudado. Seus membros inferiores e superiores não estavam mais sincronizados, seu tronco era rotativamente invulgar. Ele ainda conseguiu nadar quando o neuroestimulador foi desligado. Seus movimentos foram novamente bem coordenados na água.
Os médicos australianos relataram ter tido três casos de pacientes afogados que foram diagnosticados com DBS ** nos últimos 20 anos.
Mecanismos não resolvidos
Como a estimulação cerebral profunda interfere na capacidade desses pacientes de nadar, mesmo que a coordenação de seus movimentos, incluindo a caminhada, seja melhorada em suas vidas diárias? Segundo os autores, é possível que o DBS interfira no funcionamento da área motora adicional (AMS), uma região do córtex envolvida na coordenação de movimentos complexos envolvendo os membros, essencial na natação. ***
"Não sabemos a proporção de pacientes de Parkinson cuja capacidade de nadar é prejudicada pelo DBS", dizem eles. E para concluir: desde que os mecanismos em questão não tenham sido elucidados, é importante informar esses pacientes sobre o risco potencial de afogamento.
* Estimulação da área sub-talâmica posterior.
** Estimulação do núcleo ventro-intermediário (VIM) do tálamo em um paciente e globus pallidus em 2 pacientes.
*** A doença de Parkinson está associada a lesões dos gânglios da base que desempenham um papel no controle motor, permitindo o início e o início suave de movimentos voluntários. Essas estruturas cerebrais profundas recebem informações adicionais da área motora (AMS), que têm conexões com o córtex motor primário. Original em francês, tradução Google, revisão Hugo. Fonte: Le Monde.
quinta-feira, 28 de novembro de 2019
Estimulação cerebral profunda para Parkinson pode atrapalhar a capacidade de nadar
NOVEMBER 27, 2019 - (Reuters Health) - Um pequeno estudo descobriu que algumas pessoas perdem a capacidade de nadar quando a doença de Parkinson é tratada com estímulo cerebral profundo.
Os pesquisadores identificaram nove casos de pacientes de Parkinson que efetivamente se esqueceram de nadar após implantar um dispositivo de estimulação cerebral profunda para controlar sintomas de doenças como tremor, rigidez e movimento lento, de acordo com o relatório publicado na Neurology.
"Neurologistas e pacientes devem estar cientes desse potencial efeito do DBS, mesmo que seja raro", disse o co-autor do estudo, Christian Baumann, professor associado do departamento de neurologia do Hospital Universitário de Zurique, na Suíça.
Não está claro quão permanente é a perda.
"Desativar o DBS melhora a natação, como experimentado por alguns pacientes, mas outras funções motoras pioram para que os pacientes sempre o liguem novamente", disse Baumann em um email. "Ainda assim, eles podem aprender a nadar novamente, mas talvez não no mesmo nível de antes."
Os nove pacientes que perderam a capacidade de nadar estavam entre um total de 217 nos quais Baumann e seus colegas haviam implantado dispositivos DBS.
Os pesquisadores observaram que todos os nove haviam sido "nadadores proficientes mesmo após o diagnóstico de DP, mas descobriram que suas habilidades de natação deterioraram-se após o DBS", e nenhum parecia ter outros efeitos colaterais físicos dos dispositivos.
Entre os nove, estava um homem de 69 anos, dono de uma casa à beira do lago e nadador proficiente. "Sentindo-se confiante após o DBS por causa de seus bons resultados motores, ele literalmente pulou no lago onde se afogaria se não tivesse sido resgatado por um membro da família", escrevem os pesquisadores.
Outro caso envolveu uma mulher de 59 anos que, ao longo dos anos, participou de inúmeras competições de natação. Ela também continuou a nadar regularmente, mesmo depois de ser diagnosticada com Parkinson. Mas depois de conseguir seu dispositivo DBS, ela perdeu a capacidade de nadar. Com a ajuda de uma fisioterapeuta, ela conseguiu voltar a nadar, mas "nunca chegou perto do nível anterior", relatam os pesquisadores.
Uma mulher de 61 anos, certificada como salva-vidas e que costumava nadar de forma competitiva, descobriu que não sabia nadar tão longe depois de implantar o DBS e relatou que sua natação agora era "estranha".
Três pacientes tentaram desligar suas unidades de DBS, esperando poder nadar novamente. "Todos descobriram que sua capacidade de nadar voltou imediatamente", escrevem Baumann e seus colegas. Mas como os sintomas de Parkinson também voltaram rapidamente, eles decidiram ligar os dispositivos novamente.
Baumann não sabe por que o DBS afetou a capacidade de nadar.
"Isso não está claro", disse ele. “Provavelmente tem a ver com o fato de que (alteração) da ação sincronizada em diferentes estruturas cerebrais prejudica alguns comportamentos motores complexos que foram aprendidos no passado. Assim, a atividade cerebral impressa, aprendida ou orquestrada é, até certo ponto, alterada.”
Até a leitura do novo estudo, o Dr. Brian Kopell nunca tinha ouvido falar de alguém perdendo a capacidade de nadar depois de ter um DBS implantado. Considerando que houve mais de 180.000 implantes de DBS em 20 anos, as novas descobertas são "incomuns", disse Kopell, cirurgião de DBS e diretor do Centro de Neuromodulação do Sistema de Saúde Mount Sinai, na cidade de Nova York.
Esses pesquisadores "tinham quase 5% que não sabem mais nadar", disse Kopell. "Eu tive pacientes participando de triatlos e tocando instrumentos após o DBS. Eu diria que em 20 anos, se realmente for 5% do tempo, acho que já teria sido relatado antes. "
Kopell teme que o novo relatório alarme os pacientes que recebem DBS. "Isso é potencialmente um desserviço para os pacientes de Parkinson", disse ele. "É uma descoberta realmente interessante que precisa de mais compreensão antes que alguém possa fazer uma recomendação clínica".
FONTE: bit.ly/37Jl5qB Neurology, on-line em 27 de novembro de 2019. Original em inglês, tradução Google, revisão Hugo. Fonte: Reuters. Veja também aqui: Beware of swimming if you use deep brain stimulation for Parkinson's.
Os pesquisadores identificaram nove casos de pacientes de Parkinson que efetivamente se esqueceram de nadar após implantar um dispositivo de estimulação cerebral profunda para controlar sintomas de doenças como tremor, rigidez e movimento lento, de acordo com o relatório publicado na Neurology.
"Neurologistas e pacientes devem estar cientes desse potencial efeito do DBS, mesmo que seja raro", disse o co-autor do estudo, Christian Baumann, professor associado do departamento de neurologia do Hospital Universitário de Zurique, na Suíça.
Não está claro quão permanente é a perda.
"Desativar o DBS melhora a natação, como experimentado por alguns pacientes, mas outras funções motoras pioram para que os pacientes sempre o liguem novamente", disse Baumann em um email. "Ainda assim, eles podem aprender a nadar novamente, mas talvez não no mesmo nível de antes."
Os nove pacientes que perderam a capacidade de nadar estavam entre um total de 217 nos quais Baumann e seus colegas haviam implantado dispositivos DBS.
Os pesquisadores observaram que todos os nove haviam sido "nadadores proficientes mesmo após o diagnóstico de DP, mas descobriram que suas habilidades de natação deterioraram-se após o DBS", e nenhum parecia ter outros efeitos colaterais físicos dos dispositivos.
Entre os nove, estava um homem de 69 anos, dono de uma casa à beira do lago e nadador proficiente. "Sentindo-se confiante após o DBS por causa de seus bons resultados motores, ele literalmente pulou no lago onde se afogaria se não tivesse sido resgatado por um membro da família", escrevem os pesquisadores.
Outro caso envolveu uma mulher de 59 anos que, ao longo dos anos, participou de inúmeras competições de natação. Ela também continuou a nadar regularmente, mesmo depois de ser diagnosticada com Parkinson. Mas depois de conseguir seu dispositivo DBS, ela perdeu a capacidade de nadar. Com a ajuda de uma fisioterapeuta, ela conseguiu voltar a nadar, mas "nunca chegou perto do nível anterior", relatam os pesquisadores.
Uma mulher de 61 anos, certificada como salva-vidas e que costumava nadar de forma competitiva, descobriu que não sabia nadar tão longe depois de implantar o DBS e relatou que sua natação agora era "estranha".
Três pacientes tentaram desligar suas unidades de DBS, esperando poder nadar novamente. "Todos descobriram que sua capacidade de nadar voltou imediatamente", escrevem Baumann e seus colegas. Mas como os sintomas de Parkinson também voltaram rapidamente, eles decidiram ligar os dispositivos novamente.
Baumann não sabe por que o DBS afetou a capacidade de nadar.
"Isso não está claro", disse ele. “Provavelmente tem a ver com o fato de que (alteração) da ação sincronizada em diferentes estruturas cerebrais prejudica alguns comportamentos motores complexos que foram aprendidos no passado. Assim, a atividade cerebral impressa, aprendida ou orquestrada é, até certo ponto, alterada.”
Até a leitura do novo estudo, o Dr. Brian Kopell nunca tinha ouvido falar de alguém perdendo a capacidade de nadar depois de ter um DBS implantado. Considerando que houve mais de 180.000 implantes de DBS em 20 anos, as novas descobertas são "incomuns", disse Kopell, cirurgião de DBS e diretor do Centro de Neuromodulação do Sistema de Saúde Mount Sinai, na cidade de Nova York.
Esses pesquisadores "tinham quase 5% que não sabem mais nadar", disse Kopell. "Eu tive pacientes participando de triatlos e tocando instrumentos após o DBS. Eu diria que em 20 anos, se realmente for 5% do tempo, acho que já teria sido relatado antes. "
Kopell teme que o novo relatório alarme os pacientes que recebem DBS. "Isso é potencialmente um desserviço para os pacientes de Parkinson", disse ele. "É uma descoberta realmente interessante que precisa de mais compreensão antes que alguém possa fazer uma recomendação clínica".
FONTE: bit.ly/37Jl5qB Neurology, on-line em 27 de novembro de 2019. Original em inglês, tradução Google, revisão Hugo. Fonte: Reuters. Veja também aqui: Beware of swimming if you use deep brain stimulation for Parkinson's.
domingo, 24 de novembro de 2019
quinta-feira, 21 de novembro de 2019
Estimulação cerebral profunda mais segura para pacientes com novo eletrodo compatível com RM
| Surabhi Nimbalkar, engenheira mecânica e aluna de doutorado no laboratório de Sam Kassegne, lava o material indesejado depois de desenvolver o polímero para produzir o eletrodo de carbono. |
Imagine ter um eletrodo incorporado ao seu cérebro em um procedimento cirúrgico que envolve a abertura de buracos no seu crânio para implantá-lo. Agora imagine fazer uma ressonância magnética para avaliação médica, quando o eletrodo de metal pode reagir aos campos magnéticos e vibrar, gerar calor ou até danificar o cérebro.
Essa é uma realidade que os pacientes que precisam de estimulação cerebral profunda podem enfrentar.
Agora, um estudo publicado em 18 de novembro na Nature Microsystems & Nanoengineering descreve uma melhoria promissora no procedimento desenvolvido pelos engenheiros da Universidade Estadual de San Diego, em colaboração com pesquisadores do Karlsruhe Institute of Technology (KIT) na Alemanha. A equipe de pesquisa da SDSU criou um eletrodo de carbono vítreo como uma alternativa à versão metálica, e novas descobertas mostram que ele não reage às ressonâncias magnéticas, tornando-o mais seguro.
Desenvolvida pela primeira vez em 2017 no laboratório MEMS do pesquisador Sam Kassegne na SDSU, a versão carbono foi projetada para durar mais tempo no cérebro sem ser corroída ou deteriorada e para emitir e receber sinais mais fortes. Em 2018, os pesquisadores mostraram que, embora o eletrodo de metal se degrade após 100 milhões de ciclos de impulsos elétricos aplicados a ele, o material de carbono vítreo sobreviveu a 3,5 bilhões de ciclos.
A estimulação cerebral profunda - onde eletrodos implantados no cérebro produzem impulsos elétricos que controlam movimentos anormais - está sendo cada vez mais usada para pessoas com distúrbios do movimento que não respondem a medicamentos, como pacientes com doença de Parkinson, tremores e contrações musculares descontroladas conhecidas como distonia.
Também está sendo considerado para lesões cerebrais traumáticas, dependência, demência, depressão e outras condições, portanto as possíveis aplicações são vastas.
Até agora, os eletrodos eram feitos de platina ou óxido de irídio. Mas esses eletrodos à base de metal podem produzir calor, interferir nas imagens de ressonância magnética, criando pontos brilhantes que bloqueiam as vistas da área real no cérebro em estudo e podem se magnetizar e se mover ou vibrar quando os pacientes são submetidos a exames, causando desconforto.
Carbono prova mais seguro
"Nossos testes de laboratório mostram que, diferentemente do eletrodo de metal, o eletrodo de carbono vítreo não é magnetizado pela ressonância magnética e, portanto, não irrita o cérebro do paciente", disse Surabhi Nimbalkar, primeiro autor e doutorado.
Além disso, ele pode ler sinais químicos e elétricos do cérebro, enquanto os eletrodos metálicos podem apenas ler sinais elétricos, de modo que o material de carbono é multimodal e compatível com RM.
"Ele deve ser incorporado por toda a vida, mas a questão é que os eletrodos de metal se degradam, por isso estamos estudando como fazê-lo durar uma vida", disse Kassegne, autor sênior e professor de engenharia mecânica da SDSU. “Inerentemente, o material de filme fino de carbono é homogêneo - ou um material contínuo -, portanto, possui muito poucas superfícies defeituosas. A platina tem grãos de metal que se tornam os pontos fracos vulneráveis à corrosão. ”
Os colaboradores do KIT desenvolveram um novo instrumento que permite medições precisas de vibrações durante a ressonância magnética. Trabalhando com a equipe da SDSU, eles puderam testar os novos eletrodos de carbono diretamente no scanner de ressonância magnética e confirmar que era uma alternativa melhor e mais segura. Essa colaboração permitiu testes extensivos de eletrodos para diferentes interações pela primeira vez.
Colaborações interdisciplinares
Kassegne, que possui uma patente para o processo de fabricação de eletrodos, trabalha com carbono de película fina em seu laboratório há mais de 10 anos, mas se envolveu em personalizá-lo para aplicações neurológicas quando colaboradores da Universidade de Washington e do Instituto de Massachusetts of Technology procurou por sua experiência em tecnologias de micro e nanofabricação.
Juntas, as três instituições fazem parte do Centro de Neurotecnologia, financiado pela National Science Foundation, que busca novas maneiras de ajudar o cérebro e a medula espinhal a curar e se recuperar de lesões.
O grupo de micro-ressonância magnética do KIT, liderado por Jan Korvink, trabalha com tecnologias de ressonância magnética para o cérebro, especificamente microscopia de ressonância magnética, um pré-requisito importante para analisar o comportamento desses pequenos eletrodos com detalhes de alta resolução. Kassegne e Korvink se conheceram em uma conferência e decidiram trabalhar juntos no projeto.
"Inventar maneiras de fazer a máquina de ressonância magnética ver mais detalhes do cérebro é a nossa principal missão", disse Korvink, autor sênior do trabalho.
Nimbalkar, um estudante de doutorado no laboratório de Kassegne, com duas patentes pendentes, se concentra no projeto e na fabricação de eletrodos que seriam compatíveis com o processo de ressonância magnética. Ela trabalhou com Marty Sereno, diretor do Centro de ressonância magnética da SDSU, para testar o material de carbono.
"Escaneamos os eletrodos usando diferentes técnicas de sequência de imagens e descobrimos que o carbono vítreo causa muito menos distorção da imagem", disse Sereno. “O metal perturba o campo magnético que causa distorção, mas a fibra de carbono tem menos correntes induzidas no campo magnético, portanto não exerce nenhuma força sobre o próprio eletrodo, o que é uma vantagem, pois está incorporado nos tecidos moles do cérebro."
Com os testes de laboratório concluídos, os colaboradores de Kassegne no lado clínico agora testam o eletrodo de carbono em pacientes, enquanto Nimbalkar e Kassegne trabalham no teste de diferentes formas de carbono a serem usadas em futuros eletrodos. Original em inglês, tradução Google, revisão Hugo. Fonte: Newscenter, com links e veja slideshow na fonte.
sábado, 9 de novembro de 2019
quinta-feira, 31 de outubro de 2019
Samsung e Medtronic usam aplicativo para terapia de pacientes com doença de Parkinson
Para tratá-lo, a Medtronic estabeleceu uma parceria com médicos há 20 anos para ajudar a desenvolver a tecnologia de estimulação cerebral profunda (DBS) para aliviar os sintomas. O sistema de terapia Medtronic DBS envolve a implantação de um dispositivo neuroestimulador no peito do paciente. Fios finos, chamados eletrodos, se estendem do neuroestimulador ao cérebro para fornecer sinais elétricos. Esses sinais elétricos estimulam uma parte do cérebro, ajudando a reduzir tremores. E como você pode ver no vídeo incorporado neste post, pode fazer uma grande diferença para os pacientes.
A Medtronic trabalhou com a Samsung para criar o Programador Clínico em 2018. Para ajudar médicos e pacientes a otimizar melhor a terapia, a Medtronic procurou dispositivos móveis amigáveis para ajustar a programação dos implantes DBS e colocar mais controle nas mãos do paciente.
 |
| Acima: o aplicativo da Samsung para ajustar a terapia de estimulação cerebral profunda para a doença de Parkinson. Crédito de imagem: Samsung |
Como o projeto Clinician Programmer foi um sucesso, os parceiros avançaram com o desenvolvimento do Patient Programmer, apresentado hoje na Samsung Developer Conference em San Jose, Califórnia.
 |
| Acima: John Curtis da Samsung (à esquerda) e Earl Slee da Medtronic na SDC. Crédito de imagem: Dean Takahashi |
Uma paciente, Susan Mollohan, ex-administradora do ensino médio em Derry, New Hampshire, foi diagnosticada com Parkinson em 2008. Antes de receber uma cirurgia para DBS, ela descreveu o Parkinson como uma "morte viva".
Ela disse: "Você ainda está vivendo, mas está vendo as coisas morrerem. Eu tive que desistir do meu trabalho - isso é algo que acabou. Minha mão ficaria rígida contra meu abdômen e meus dedos eram como uma garra.
Depois de receber a terapia com DBS, Mollohan descobriu que os tremores de Parkinson estavam bastante reduzidos e seus movimentos mais livres.
"Adotei o hobby de pintar e desenhar fotografia", disse Mollohan, que estava na platéia da SDC. "A cirurgia de estimulação cerebral profunda me devolveu a vida."
A terapia com DBS melhora a qualidade de vida de pacientes com doença de Parkinson. No entanto, a Medtronic procurou ajudar os médicos, facilitando o processo de programação de implantes e ajudando os pacientes, colocando mais controle sobre a terapia prescrita pelo médico em suas mãos. A empresa queria dispositivos amigáveis para médicos e pacientes. E, para os pacientes, eles também esperavam encontrar um dispositivo que permitisse que o tratamento fosse mais discreto. Foi aí que o aplicativo para smartphone entrou.
"Começa e termina com os pacientes", disse Earl Slee, vice-presidente de tecnologia da Medtronic, no palco da SDC. "Podemos colocar um fio elétrico no cérebro onde modulamos a energia elétrica anormal e melhoramos os sintomas de movimento do paciente. Nós não estamos parando por aí. Num futuro próximo, lançaremos dispositivos DBS com capacidade de detecção cerebral. O clínico e os programadores de pacientes são os primeiros de vários componentes de nosso portfólio de produtos inovadores.”
No futuro, ele disse, a Medtronic pode coletar milhares de anos-paciente de dados e ajudar a otimizar o tratamento para indivíduos específicos com base nesses dados.
Taher Behbehani, chefe de B2B móvel da Samsung, disse que as taxas de readmissão para pacientes cardíacos são de 15% e custa US $ 41,8 bilhões nos EUA. Mas, usando os relógios Samsung Galaxy para monitorar as frequências cardíacas, os médicos podem revisar os dados dos pacientes por meio de um painel e aconselhar os pacientes de longe.
A Kaiser Permanente testou isso em 2.300 pacientes cardíacos e constatou que 87% dos pacientes que usavam os relógios mantinham suas rotinas de exercícios, em comparação com 50% daqueles que não os usavam. As taxas de readmissão caíram para 2% e agora a Kaiser está lançando o programa nacionalmente. Original em inglês, tradução Google, revisão Hugo. Fonte: Venturebeat. Veja mais aqui: Medtronic and Samsung Put DBS Therapy for Parkinson’s Disease in Patients’ Hands e aqui: Activa Patient Programmer for DBS Therapy Available in US, Medtronic Announces.
domingo, 27 de outubro de 2019
Hologramas são o futuro no tratamento da doença de Parkinson
27.10.2019 - Tecnologia permite melhorar a cirurgia de estimulação cerebral profunda e reduzir os efeitos negativos, como perda de sensibilidade.
Se em 2002 o neurocirurgião Rui Vaz levou a estimulação cerebral profunda para o Hospital São João, no Porto, para o tratamento cirúrgico de doentes com parkinson, agora, o sonho é evoluir."Em 17 anos, temos 350 doentes operados. A cirurgia não cura a doença, mas permite controlar a parte motora e melhorar a qualidade de vida." Para já, o planeamento da cirurgia é feito com imagens de ressonância em 2D. Mas as imagens 3D podem vir a revolucionar a técnica."Quando planeio a cirurgia, planeio as coordenadas do sítio onde vou situar o elétrodo e a força da estimulação. Com 3D, consigo planeá-lo de modo mais rigoroso. Porque deixo de trabalhar num atlas e passo para um holograma feito a partir do cérebro do doente", explica o diretor do serviço de neurocirurgia do São João. Fonte: Jornal de Notícias.pt.
quinta-feira, 24 de outubro de 2019
quarta-feira, 23 de outubro de 2019
terça-feira, 22 de outubro de 2019
quarta-feira, 16 de outubro de 2019
Estimulação cerebral profunda e Parkinson: efeitos sobre cognição, incontinência e quedas
Pesquisas italianas em 182 pacientes foram acompanhadas em seis centros. Metade deles tratados com terapia medicamentosa convencional para comparar os benefícios
16 Ottobre 2019 - O curso da doença é progressivo: existem terapias, mas nada que ao longo do tempo consiga fazer desaparecer o Parkinson. Assim, na tentativa de lidar com a degeneração neuronal, continuamos a estudar as possíveis intervenções capazes de retardar sua progressão. Do ponto de vista terapêutico, avanços consideráveis foram feitos no campo das neurotecnologias relacionadas à estimulação cerebral profunda. O uso de eletrodos direcionais e dispositivos que permitem a modelagem do campo elétrico gerado dentro do cérebro também são úteis no gerenciamento de casos complexos, como pode ser visto em uma pesquisa publicada no "Journal of Neurological Sciences".Benefícios a longo prazo da estimulação cerebral profunda
O aspecto original é que, pela primeira vez, a pesquisa teve como objetivo avaliar o efeito a longo prazo da estimulação cerebral profunda em complicações frequentes e incapacitantes da fase avançada da doença de Parkinson, como comprometimento cognitivo, distúrbios urinários, quedas, hospitalizações e mortalidade.
Todos os aspectos até agora "não avaliados adequadamente na literatura científica disponível" são considerados pelos autores do trabalho: pesquisadores da Universidade Estadual e do Instituto Neurológico Carlo Besta de Milão, bem como do Instituto Mario Negri de Pesquisa Farmacológica. O estudo incluiu 182 pacientes com doença de Parkinson seguidos em seis centros em toda a Itália. Desses pacientes, 91 foram tratados com estimulação cerebral profunda e muitos com terapia medicamentosa convencional (levodopa). Os resultados documentaram que pacientes tratados cirurgicamente apresentaram comprometimento cognitivo menos leve, menor risco de quedas e distúrbios urinários ao longo do tempo. E eles foram hospitalizados com menos frequência por doenças não relacionadas ao Parkinson, em comparação com pacientes tratados com terapia medicamentosa.
Sem risco de demência
Além disso, a estimulação cerebral profunda não foi associada ao aumento da mortalidade ou ao risco de demência. "Pela primeira vez, avaliamos sistematicamente os efeitos da abordagem cirúrgica, indo além dos aspectos motores - diz Emma Scelzo, neurologista do Instituto Carlo Besta e primeira autora da pesquisa -. Uma melhor definição dos efeitos da estimulação cerebral profunda sobre distúrbios cognitivos, incontinência urinária e quedas, bem como o número de hospitalizações e o risco de mortalidade relacionado ao tratamento cirúrgico, é essencial para identificar o procedimento terapêutico mais adequado cada paciente em consideração à totalidade de seus sintomas".
No mesmo comprimento de onda está Alberto Priori, diretor da clínica neurológica do hospital San Paolo e professor titular da Universidade Estadual de Milão: «Os resultados desta pesquisa confirmam a utilidade da estimulação profunda na terapia de Parkinson, também por causa das evidências. sobre os efeitos que ocorrem ao longo do tempo. A chegada de novas oportunidades tecnológicas provavelmente a tornará ainda mais eficaz". Original em italiano, tradução Google, revisão Hugo. Fonte: La Stampa.
domingo, 6 de outubro de 2019
sexta-feira, 4 de outubro de 2019
quinta-feira, 3 de outubro de 2019
terça-feira, 1 de outubro de 2019
Atualizações visam melhorar a estimulação cerebral profunda
Os médicos usam estimulação cerebral profunda (DBS) para tratar pessoas com tremor essencial, doença de Parkinson e outras condições.
Uma equipe de pesquisa do Centro de Neurotecnologia da Universidade de Washington, um Centro de Pesquisa de Engenharia da National Science Foundation, está trabalhando para melhorar a tecnologia.
Juntamente com sensores cerebrais aprimorados, novos algoritmos de controle e técnicas de aprendizado de máquina para melhorar o desempenho do dispositivo, a equipe garante que o design atenda às necessidades diárias de usabilidade dos pacientes.
Aqui, o paciente Fred Foy e uma equipe de pesquisadores explicam como é implantar no cérebro e como ele funciona para ajudar Fred a lidar com seus tremores:
Uma doação da National Science Foundation e do NSF Engineering Research Center for Sensorimotor Neural Engineering (agora Center of Neurotechnology) apoiou esta pesquisa. Original em inglês, tradução Google, revisão Hugo. Fonte: Futurity.
sábado, 21 de setembro de 2019
Revisão investiga resultados do tratamento de estimulação cerebral profunda na doença de Parkinson
September 21, 2019 - Os pesquisadores investigaram evidências atuais ligando a variação genética ao tratamento com estimulação cerebral profunda e os resultados da doença de Parkinson (DP), encontrando um desenvolvimento promissor em que o perfil genético pode ser importante para os médicos personalizarem a terapia médica e cirúrgica dos pacientes.
Os pesquisadores investigaram evidências atuais ligando a variação genética ao tratamento com estimulação cerebral profunda e os resultados da doença de Parkinson (DP), encontrando um desenvolvimento promissor em que o perfil genético pode ser importante para os médicos personalizarem a terapia médica e cirúrgica dos pacientes.
A revisão utilizou dados do Embase e PubMed e identificou 39 publicações de interesse. Os autores descobriram que os estudos de triagem genética indicam que formas monogênicas de DP e variantes de alto risco da mutação da glucocerebrosidase (GBA) podem ser mais comuns naqueles que são tratados com estimulação cerebral profunda. No entanto, estudos que avaliaram a estimulação cerebral profunda com resultados em pacientes portadores de mutações em genes específicos foram limitados em tamanho.
"Atualmente, a estimulação cerebral profunda (DBS) está bem estabelecida como terapia adjuvante em pacientes com DP que sofrem complicações motoras não controladas pela melhor terapia médica ou tremor refratário à medicação", observaram os autores. "No entanto, como o DBS é ineficaz contra vários sintomas de DP e traz riscos e efeitos colaterais potenciais, uma triagem individualizada cuidadosa e a seleção de alvos são essenciais para bons resultados cirúrgicos".
Além disso, os pesquisadores encontraram relatórios que demonstram que o fenótipo associado às mutações da parkina pode ser adequado para cirurgias precoces. Naqueles com mutações repetidas em quinase 2 ricas em leucina, a estimulação cerebral profunda parecia equivalente ao resultado de pacientes com mutação negativa; no entanto, resultados menos favoráveis eram aparentes naqueles com mutações no GBA.
"A avaliação cuidadosa dos sintomas clínicos continua sendo a principal base das decisões clínicas associadas à cirurgia de estimulação cerebral profunda na doença de Parkinson, embora a informação genética possa ser levada em consideração em casos especiais", concluíram os autores. "As evidências atuais são escassas, mas destaca um desenvolvimento promissor, em que o perfil genético pode ser cada vez mais relevante para os médicos que adaptam a terapia médica ou cirúrgica personalizada aos pacientes com doença de Parkinson".
Os pesquisadores sugeriram que a capacidade de prever o subtipo de DP com base no perfil genético aumentará no futuro. Original em inglês, tradução Google, revisão Hugo. Fonte: AJMC.
Os pesquisadores investigaram evidências atuais ligando a variação genética ao tratamento com estimulação cerebral profunda e os resultados da doença de Parkinson (DP), encontrando um desenvolvimento promissor em que o perfil genético pode ser importante para os médicos personalizarem a terapia médica e cirúrgica dos pacientes.
A revisão utilizou dados do Embase e PubMed e identificou 39 publicações de interesse. Os autores descobriram que os estudos de triagem genética indicam que formas monogênicas de DP e variantes de alto risco da mutação da glucocerebrosidase (GBA) podem ser mais comuns naqueles que são tratados com estimulação cerebral profunda. No entanto, estudos que avaliaram a estimulação cerebral profunda com resultados em pacientes portadores de mutações em genes específicos foram limitados em tamanho.
"Atualmente, a estimulação cerebral profunda (DBS) está bem estabelecida como terapia adjuvante em pacientes com DP que sofrem complicações motoras não controladas pela melhor terapia médica ou tremor refratário à medicação", observaram os autores. "No entanto, como o DBS é ineficaz contra vários sintomas de DP e traz riscos e efeitos colaterais potenciais, uma triagem individualizada cuidadosa e a seleção de alvos são essenciais para bons resultados cirúrgicos".
Além disso, os pesquisadores encontraram relatórios que demonstram que o fenótipo associado às mutações da parkina pode ser adequado para cirurgias precoces. Naqueles com mutações repetidas em quinase 2 ricas em leucina, a estimulação cerebral profunda parecia equivalente ao resultado de pacientes com mutação negativa; no entanto, resultados menos favoráveis eram aparentes naqueles com mutações no GBA.
"A avaliação cuidadosa dos sintomas clínicos continua sendo a principal base das decisões clínicas associadas à cirurgia de estimulação cerebral profunda na doença de Parkinson, embora a informação genética possa ser levada em consideração em casos especiais", concluíram os autores. "As evidências atuais são escassas, mas destaca um desenvolvimento promissor, em que o perfil genético pode ser cada vez mais relevante para os médicos que adaptam a terapia médica ou cirúrgica personalizada aos pacientes com doença de Parkinson".
Os pesquisadores sugeriram que a capacidade de prever o subtipo de DP com base no perfil genético aumentará no futuro. Original em inglês, tradução Google, revisão Hugo. Fonte: AJMC.
quinta-feira, 19 de setembro de 2019
terça-feira, 17 de setembro de 2019
sexta-feira, 6 de setembro de 2019
Estimulação cerebral profunda e variabilidade genética na doença de Parkinson: uma revisão da literatura
06 September 2019 - Deep brain stimulation and genetic variability in Parkinson’s disease: a review of the literature.
"Resumo: A estimulação cerebral profunda é oferecida como tratamento sintomático na doença de Parkinson avançada, dependendo de uma avaliação clínica do perfil de risco-benefício do paciente individual. A genética contribui para a variabilidade fenotípica na doença de Parkinson, sugerindo que o teste genético pode ter relevância clínica para terapia personalizada. Com o objetivo de revisar as evidências atuais que vinculam a variação genética ao tratamento e os resultados da estimulação cerebral profunda na doença de Parkinson, realizamos pesquisas sistemáticas nos bancos de dados Embase e PubMed para identificar publicações relevantes e resumir as descobertas. Foram identificadas 39 publicações de interesse. Estudos de triagem genética indicam que formas monogênicas da doença de Parkinson e variantes de alto risco do GBA podem ser mais comuns em coortes tratadas com estimulação cerebral profunda. Estudos que avaliam os resultados da estimulação cerebral profunda em pacientes portadores de mutações em genes específicos são limitados em tamanho. Há relatos sugerindo que o fenótipo associado às mutações da parkina poderia ser adequado para cirurgia precoce. Em pacientes com mutações no LRRK2, os resultados da estimulação cerebral profunda parecem pelo menos tão bons quanto nos pacientes com mutação negativa, enquanto os resultados menos favoráveis são vistos em pacientes portadores de mutações no GBA. A avaliação cuidadosa dos sintomas clínicos continua sendo a base principal para decisões clínicas associadas à cirurgia de estimulação cerebral profunda na doença de Parkinson, embora informações genéticas possam ser levadas em consideração em casos especiais. As evidências atuais são escassas, mas destaca um desenvolvimento promissor, em que o perfil genético pode ser cada vez mais relevante para os médicos que adaptam a terapia médica ou cirúrgica personalizada aos pacientes com doença de Parkinson. (segue...) Original em inglês, tradução Google, revisão Hugo. Fonte: Nature."
"Resumo: A estimulação cerebral profunda é oferecida como tratamento sintomático na doença de Parkinson avançada, dependendo de uma avaliação clínica do perfil de risco-benefício do paciente individual. A genética contribui para a variabilidade fenotípica na doença de Parkinson, sugerindo que o teste genético pode ter relevância clínica para terapia personalizada. Com o objetivo de revisar as evidências atuais que vinculam a variação genética ao tratamento e os resultados da estimulação cerebral profunda na doença de Parkinson, realizamos pesquisas sistemáticas nos bancos de dados Embase e PubMed para identificar publicações relevantes e resumir as descobertas. Foram identificadas 39 publicações de interesse. Estudos de triagem genética indicam que formas monogênicas da doença de Parkinson e variantes de alto risco do GBA podem ser mais comuns em coortes tratadas com estimulação cerebral profunda. Estudos que avaliam os resultados da estimulação cerebral profunda em pacientes portadores de mutações em genes específicos são limitados em tamanho. Há relatos sugerindo que o fenótipo associado às mutações da parkina poderia ser adequado para cirurgia precoce. Em pacientes com mutações no LRRK2, os resultados da estimulação cerebral profunda parecem pelo menos tão bons quanto nos pacientes com mutação negativa, enquanto os resultados menos favoráveis são vistos em pacientes portadores de mutações no GBA. A avaliação cuidadosa dos sintomas clínicos continua sendo a base principal para decisões clínicas associadas à cirurgia de estimulação cerebral profunda na doença de Parkinson, embora informações genéticas possam ser levadas em consideração em casos especiais. As evidências atuais são escassas, mas destaca um desenvolvimento promissor, em que o perfil genético pode ser cada vez mais relevante para os médicos que adaptam a terapia médica ou cirúrgica personalizada aos pacientes com doença de Parkinson. (segue...) Original em inglês, tradução Google, revisão Hugo. Fonte: Nature."
quinta-feira, 29 de agosto de 2019
O que mudou após a cirurgia no 1 do DBS
AUGUST 28, 2019 - A estimulação cerebral profunda (DBS) pode afetar os sintomas cognitivos e motores nos pacientes de Parkinson submetidos à cirurgia. O procedimento dá esperança àqueles que são substancialmente inibidos por tremores e discinesia - pessoas como meu pai. Depois que os médicos determinaram que ele seria um bom candidato para a cirurgia, papai fez sua primeira operação quase duas semanas atrás. O cirurgião colocou eletrodos em sua cabeça e o fechou novamente.
Desde sua primeira cirurgia, papai observou suas mudanças físicas com curiosidade. Especialistas aludem a uma "fase de lua de mel" que geralmente dura dias ou até semanas após o primeiro procedimento de DBS. Por qualquer motivo, a fase inicial parece provocar mudanças no corpo, mesmo que os eletrodos ainda não sejam alimentados por sua bateria.
Um panfleto de instruções da Universidade da Califórnia, Davis, afirma: “Às vezes há um período de 'lua de mel' após a implantação do eletrodo, mas antes da bateria ser ativada - durante esse período, alguns de seus sintomas podem ser muito melhores, mesmo que o DBS não tenha sido conectado ou ligado. Isso desaparecerá e você pode esperar voltar ao seu nível anterior de funcionamento. "
Como foi essa experiência para o meu pai? Deixe-me dizer-lhe.
Discinesia após DBS
A principal razão pela qual papai queria se submeter ao DBS era administrar sua discinesia. Como você pode imaginar, perder o controle sobre a maneira como seu corpo se move é física e mentalmente desgastante. Os medicamentos de papai o ajudam a manter a independência, mas, quando deixam o sistema durante a noite, a discinesia ocorre. Desde a conclusão de sua primeira cirurgia, papai diz que sua discinesia desapareceu completamente ou quase não se nota.
Alterações adicionais
Papai também observou sintomas piores ou iguais aos da cirurgia: “Minha mão direita parece pior do que o normal, mas não muito. Eu suspeito que isso ocorre porque meus medicamentos não estão funcionando. E estou congelando quase como antes da cirurgia.” Sabendo que essa janela de mudança não é permanente, papai observa as mudanças, mas olha para o futuro em busca de efeitos a longo prazo.
O que podemos aprender da fase da lua de mel?
Embora papai esteja passando pela fase da lua de mel, a ideia de que seu corpo está respondendo à colocação dos eletrodos é fascinante. Por que houve uma mudança na maneira como seu corpo reage ao Parkinson? O que causa o efeito de lua de mel? E por que isso afeta pacientes individuais de maneiras diferentes?
O que sabemos é que, quando o período de lua de mel termina, os sintomas de Parkinson retornam ao seu estado original. E depois que você inicia o DBS, geralmente leva vários meses para experimentar todos os efeitos, já que você e seu neurologista precisam programar os eletrodos para operar de acordo com seus sintomas únicos.
DBS fase 2
Amanhã, papai entrará na sala de operações pela segunda vez. Dessa vez, seus cirurgiões conectarão os eletrodos do cérebro à bateria do peito. Esta cirurgia é mais invasiva e pode ser mais dolorosa. O período de recuperação provavelmente será mais longo. É fácil se preocupar, apontando para possíveis complicações cirúrgicas.
Mas, apesar dos desafios atuais e futuros, a atitude de papai permanece positiva. Ainda ontem, ele estava fazendo piadas sobre poder se comunicar com estações de rádio devido ao seu novo hardware. Imagine o que ele poderá fazer quando os eletrodos estiverem conectados à bateria! Continuamos esperançosos, olhando o futuro com curiosidade. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
Desde sua primeira cirurgia, papai observou suas mudanças físicas com curiosidade. Especialistas aludem a uma "fase de lua de mel" que geralmente dura dias ou até semanas após o primeiro procedimento de DBS. Por qualquer motivo, a fase inicial parece provocar mudanças no corpo, mesmo que os eletrodos ainda não sejam alimentados por sua bateria.
Um panfleto de instruções da Universidade da Califórnia, Davis, afirma: “Às vezes há um período de 'lua de mel' após a implantação do eletrodo, mas antes da bateria ser ativada - durante esse período, alguns de seus sintomas podem ser muito melhores, mesmo que o DBS não tenha sido conectado ou ligado. Isso desaparecerá e você pode esperar voltar ao seu nível anterior de funcionamento. "
Como foi essa experiência para o meu pai? Deixe-me dizer-lhe.
Discinesia após DBS
A principal razão pela qual papai queria se submeter ao DBS era administrar sua discinesia. Como você pode imaginar, perder o controle sobre a maneira como seu corpo se move é física e mentalmente desgastante. Os medicamentos de papai o ajudam a manter a independência, mas, quando deixam o sistema durante a noite, a discinesia ocorre. Desde a conclusão de sua primeira cirurgia, papai diz que sua discinesia desapareceu completamente ou quase não se nota.
Alterações adicionais
Papai também observou sintomas piores ou iguais aos da cirurgia: “Minha mão direita parece pior do que o normal, mas não muito. Eu suspeito que isso ocorre porque meus medicamentos não estão funcionando. E estou congelando quase como antes da cirurgia.” Sabendo que essa janela de mudança não é permanente, papai observa as mudanças, mas olha para o futuro em busca de efeitos a longo prazo.
O que podemos aprender da fase da lua de mel?
Embora papai esteja passando pela fase da lua de mel, a ideia de que seu corpo está respondendo à colocação dos eletrodos é fascinante. Por que houve uma mudança na maneira como seu corpo reage ao Parkinson? O que causa o efeito de lua de mel? E por que isso afeta pacientes individuais de maneiras diferentes?
O que sabemos é que, quando o período de lua de mel termina, os sintomas de Parkinson retornam ao seu estado original. E depois que você inicia o DBS, geralmente leva vários meses para experimentar todos os efeitos, já que você e seu neurologista precisam programar os eletrodos para operar de acordo com seus sintomas únicos.
DBS fase 2
Amanhã, papai entrará na sala de operações pela segunda vez. Dessa vez, seus cirurgiões conectarão os eletrodos do cérebro à bateria do peito. Esta cirurgia é mais invasiva e pode ser mais dolorosa. O período de recuperação provavelmente será mais longo. É fácil se preocupar, apontando para possíveis complicações cirúrgicas.
Mas, apesar dos desafios atuais e futuros, a atitude de papai permanece positiva. Ainda ontem, ele estava fazendo piadas sobre poder se comunicar com estações de rádio devido ao seu novo hardware. Imagine o que ele poderá fazer quando os eletrodos estiverem conectados à bateria! Continuamos esperançosos, olhando o futuro com curiosidade. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
sexta-feira, 23 de agosto de 2019
Estimulação Cerebral Profunda Alivia os Sintomas de Parkinson Aumentando Diretamente os Níveis de Dopamina, Estudo Sugere
Aug 23, 2019 - A estimulação cerebral profunda (DBS) alivia os tremores e a rigidez muscular e melhora a cognição e o humor nos pacientes de Parkinson, elevando os níveis de dopamina no cérebro, sugere um pequeno estudo da Johns Hopkins Medicine.
A pesquisa, "Efeito da STN DBS sobre o transportador de monoamina vesicular 2 e metabolismo da glicose na doença de Parkinson", foi publicado na revista Parkinsonism and Related Disorders.
DBS é administrado a pacientes com Parkinson, cujos sintomas motores não respondem bem à medicação. Neste procedimento, fios finos são inseridos no cérebro e conectados a uma fonte de corrente elétrica para estimular áreas responsáveis pelo controle do movimento, como o núcleo subtalâmico (STN).
Mas os processos pelos quais o DBS altera a atividade cerebral não são completamente compreendidos.
Estudos que utilizam tomografia por emissão de pósitrons (PET) indicam que o metabolismo cerebral está alterado, mas os níveis de dopamina permanecem inalterados após o DBS. Ainda assim, a vasta rede que ligava os neurônios produtores de dopamina a várias regiões cerebrais sugeriu à equipe de Hopkins que esse mensageiro químico ainda poderia ser um elemento-chave na eficácia do DBS.
"Mesmo que as células produtoras de dopamina não sejam ativadas diretamente, estimular eletricamente outras partes do cérebro, particularmente aquelas que recebem informações de células produtoras de dopamina, pode indiretamente aumentar a produção de dopamina", disse Kelly Mills, coautora do estudo. em um comunicado de imprensa escrito por Vandana Suresh.
Especificamente, os pesquisadores se concentraram em uma proteína chamada transportador de monoamina vesicular (VMAT2), que regula o acúmulo de dopamina em minúsculas vesículas e sua subsequente liberação na sinapse, o local onde duas células nervosas se comunicam. Usando PET scans, uma pesquisa anterior confirmou que os aumentos nos níveis de dopamina no cérebro com levodopa - um dos pilares do tratamento de Parkinson - estão associados a reduções na quantidade de VMAT2 e vice-versa.
A equipe usou um marcador para VMAT2 e outro para glicose, destinado a rastrear mudanças na atividade cerebral. Entre os sete pacientes (média de idade de 67 anos, variando de 60 a 74 anos; todos brancos), quatro eram homens e três mulheres.
Além de tomografias PET tomadas antes e quatro a seis meses após o DBS visando o núcleo subtalâmico, esses pacientes também foram submetidos à avaliação da função motora com a Escala de Avaliação da Doença de Parkinson, avaliações psicológicas - como a Escala de Depressão de Hamilton e Inventário Neuropsiquiátrico - e testes cognitivos.
Os resultados revelaram que o DBS levou a significativamente menos tremores e, em menor escala, menor rigidez muscular. Outros benefícios incluíram melhorias na função cognitiva e humor, com os escores de depressão chegando a 40%.
Sugerindo maiores quantidades de dopamina, todos os sete pacientes apresentaram níveis mais baixos de VMAT2 após DBS no caudado e putâmen - duas áreas cerebrais importantes para o controle motor - e nas regiões corticais e límbicas do cérebro, que estão envolvidas no movimento, humor e cognição. .
O metabolismo da glicose também foi menor no estriado - que inclui o caudado e o putâmen - e maior nas áreas corticais e no cerebelo, que tem um papel importante na coordenação motora, no equilíbrio e na fala. Digno de nota, o corpo estriado é um componente chave dos sistemas motor e de recompensa do cérebro.
Os dados demonstraram ainda que níveis mais baixos de VMAT2 estavam associados a tremores atenuados e sintomas depressivos menores. Eles também se correlacionaram com diminuição do metabolismo estriado e aumento do córtex e límbico.
No geral, a correlação entre VMAT2 e glicose PET sugere que ter mais dopamina pode ser central para a atividade cerebral restaurada alcançada com DBS, disse Mills.
Mudar a abordagem adotada para rastrear a dopamina foi fundamental para essas descobertas, acrescentou o cientista. "Em vez de olhar para a quantidade de dopamina ligada a receptores de células receptoras de dopamina, analisamos as concentrações de VMAT2 em células produtoras de dopamina, que podem ser mais sensíveis à detecção de alterações na dopamina com estimulação cerebral profunda", disse ela.
Gwenn Smith, PhD, principal autor do estudo, acrescentou: “Nosso estudo é o primeiro a mostrar em seres humanos com doença de Parkinson que a estimulação cerebral profunda pode aumentar os níveis de dopamina no cérebro, o que poderia ser parte da razão pela qual essas pessoas experimentam um melhora em seus sintomas”.
Apesar de alertar que estudos maiores são necessários para um ganho mais efetivo do uso de DBS, provavelmente determinando melhores alvos para estimulação, os cientistas acrescentaram que um entendimento mais profundo de como este procedimento funciona em Parkinson “informará o desenvolvimento de tratamentos mais efetivos, tratamento”. preditores de resposta e, em última instância, terão implicações para melhorar o atendimento clínico ”de pessoas com Parkinson, depressão e Alzheimer. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
A pesquisa, "Efeito da STN DBS sobre o transportador de monoamina vesicular 2 e metabolismo da glicose na doença de Parkinson", foi publicado na revista Parkinsonism and Related Disorders.
DBS é administrado a pacientes com Parkinson, cujos sintomas motores não respondem bem à medicação. Neste procedimento, fios finos são inseridos no cérebro e conectados a uma fonte de corrente elétrica para estimular áreas responsáveis pelo controle do movimento, como o núcleo subtalâmico (STN).
Mas os processos pelos quais o DBS altera a atividade cerebral não são completamente compreendidos.
Estudos que utilizam tomografia por emissão de pósitrons (PET) indicam que o metabolismo cerebral está alterado, mas os níveis de dopamina permanecem inalterados após o DBS. Ainda assim, a vasta rede que ligava os neurônios produtores de dopamina a várias regiões cerebrais sugeriu à equipe de Hopkins que esse mensageiro químico ainda poderia ser um elemento-chave na eficácia do DBS.
"Mesmo que as células produtoras de dopamina não sejam ativadas diretamente, estimular eletricamente outras partes do cérebro, particularmente aquelas que recebem informações de células produtoras de dopamina, pode indiretamente aumentar a produção de dopamina", disse Kelly Mills, coautora do estudo. em um comunicado de imprensa escrito por Vandana Suresh.
Especificamente, os pesquisadores se concentraram em uma proteína chamada transportador de monoamina vesicular (VMAT2), que regula o acúmulo de dopamina em minúsculas vesículas e sua subsequente liberação na sinapse, o local onde duas células nervosas se comunicam. Usando PET scans, uma pesquisa anterior confirmou que os aumentos nos níveis de dopamina no cérebro com levodopa - um dos pilares do tratamento de Parkinson - estão associados a reduções na quantidade de VMAT2 e vice-versa.
A equipe usou um marcador para VMAT2 e outro para glicose, destinado a rastrear mudanças na atividade cerebral. Entre os sete pacientes (média de idade de 67 anos, variando de 60 a 74 anos; todos brancos), quatro eram homens e três mulheres.
Além de tomografias PET tomadas antes e quatro a seis meses após o DBS visando o núcleo subtalâmico, esses pacientes também foram submetidos à avaliação da função motora com a Escala de Avaliação da Doença de Parkinson, avaliações psicológicas - como a Escala de Depressão de Hamilton e Inventário Neuropsiquiátrico - e testes cognitivos.
Os resultados revelaram que o DBS levou a significativamente menos tremores e, em menor escala, menor rigidez muscular. Outros benefícios incluíram melhorias na função cognitiva e humor, com os escores de depressão chegando a 40%.
Sugerindo maiores quantidades de dopamina, todos os sete pacientes apresentaram níveis mais baixos de VMAT2 após DBS no caudado e putâmen - duas áreas cerebrais importantes para o controle motor - e nas regiões corticais e límbicas do cérebro, que estão envolvidas no movimento, humor e cognição. .
O metabolismo da glicose também foi menor no estriado - que inclui o caudado e o putâmen - e maior nas áreas corticais e no cerebelo, que tem um papel importante na coordenação motora, no equilíbrio e na fala. Digno de nota, o corpo estriado é um componente chave dos sistemas motor e de recompensa do cérebro.
Os dados demonstraram ainda que níveis mais baixos de VMAT2 estavam associados a tremores atenuados e sintomas depressivos menores. Eles também se correlacionaram com diminuição do metabolismo estriado e aumento do córtex e límbico.
No geral, a correlação entre VMAT2 e glicose PET sugere que ter mais dopamina pode ser central para a atividade cerebral restaurada alcançada com DBS, disse Mills.
Mudar a abordagem adotada para rastrear a dopamina foi fundamental para essas descobertas, acrescentou o cientista. "Em vez de olhar para a quantidade de dopamina ligada a receptores de células receptoras de dopamina, analisamos as concentrações de VMAT2 em células produtoras de dopamina, que podem ser mais sensíveis à detecção de alterações na dopamina com estimulação cerebral profunda", disse ela.
Gwenn Smith, PhD, principal autor do estudo, acrescentou: “Nosso estudo é o primeiro a mostrar em seres humanos com doença de Parkinson que a estimulação cerebral profunda pode aumentar os níveis de dopamina no cérebro, o que poderia ser parte da razão pela qual essas pessoas experimentam um melhora em seus sintomas”.
Apesar de alertar que estudos maiores são necessários para um ganho mais efetivo do uso de DBS, provavelmente determinando melhores alvos para estimulação, os cientistas acrescentaram que um entendimento mais profundo de como este procedimento funciona em Parkinson “informará o desenvolvimento de tratamentos mais efetivos, tratamento”. preditores de resposta e, em última instância, terão implicações para melhorar o atendimento clínico ”de pessoas com Parkinson, depressão e Alzheimer. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
quarta-feira, 21 de agosto de 2019
Rótulos do sistema Parkinson DBS aprovados para uso com ressonância magnética de corpo inteiro
O sistema de estimulação cerebral profunda Vercise Gevia da Boston Scientific permitirá o uso clínico da estimulação durante a ressonância magnética de corpo inteiro em pacientes com doença de Parkinson, com uma bateria melhorada.
August 20, 2019 - A FDA aprovou o rótulo ImageReady da Boston Scientific para seu sistema de estimulação cerebral profunda VerceSise Gevia (DBS) para uso em ambientes de ressonância magnética de corpo inteiro.
O sistema é usado junto com o eletrodo direcional Vercise Cartesia no tratamento dos sintomas da doença de Parkinson, fornecendo estimulação elétrica direcionada para proporcionar alívio. Foi avaliado no estudo INTREPID, no qual o seu uso resultou em uma melhoria de 49,2% nos escores da Escala Unificada de Avaliação de Doença de Parkinson III (UPDRS III) após 12 meses.2
Essa indicação permitirá que os pacientes se beneficiem dos mais recentes avanços na terapia com DBS, como a estimulação direcional durante a realização de ressonância magnética de corpo inteiro. De acordo com a Boston Scientific, a bateria recarregável também é mais duradoura.
"Ao avaliar qual sistema DBS é melhor para cada um dos meus pacientes, eu sempre considero as necessidades imediatas e de longo prazo que meu paciente possa ter para que possamos abordar efetivamente as necessidades terapêuticas de um paciente enquanto a doença progride", disse Robert Gross. PhD, MBNA Bowman Dotowed Chair em Neurocirurgia, e professor de neurocirurgia, Emory University, em um comunicado. "Terapia personalizável, duração da bateria, o tamanho do dispositivo e acesso à ressonância magnética são fatores que os pacientes devem conversar com seu médico sobre quando estão considerando a estimulação cerebral profunda".
Além disso, no estudo INTREPID (NCT01839396), o sistema melhorou 6 horas no tempo, conforme medido pelos diários de doença de Parkinson, e a qualidade de vida geral ao longo de 1 ano de acompanhamento. Os resultados, que foram observados em uma coorte de 160 pacientes randomizados, foram uma marca melhorada de achados anteriores em um estudo de 2010 por Follet, et al.
Os dados de acompanhamento de 2 anos, que foram apresentados na reunião científica anual da American Academy of Neurological Surgeons 2019, mostraram que a Vercise Gevia atingiu seu desfecho primário com uma diferença média de 3,03 ± 4,52 horas entre os grupos ativo e controle em tempo sem discinesia incômoda e sem aumento de medicamentos antiparkinsónicos (P menor que 0,001). Os pacientes foram randomizados em um período de 12 semanas.
Os autores concluíram que os “resultados do INTREPID RCT demonstram que o uso de um sistema DBS de corrente contínua e fonte múltipla é seguro e eficaz para o tratamento dos sintomas da doença de Parkinson.” O sistema foi originalmente autorizado pela FDA em janeiro de 2019. e sua versão de primeira geração ganhou aprovação em dezembro de 2017.
"A Boston Scientific se esforça continuamente para oferecer novas soluções que avancem no campo da neuromodulação e, o mais importante, resultem em melhores resultados para nossos pacientes em todo o mundo", disse Maulik Nanavaty, PhD, vice-presidente sênior e presidente da Neuromodulation, Boston Scientific. Original em inglês, tradução Google, revisão Hugo. Fonte: Neurology Live. Original em inglês, tradução Google, revisão Hugo. Fonte: Neurology Live.
sábado, 3 de agosto de 2019
sexta-feira, 2 de agosto de 2019
terça-feira, 30 de julho de 2019
Estimuladores cerebrais "inteligentes" para Parkinson
 |
| Nuri Ince, professor associado de engenharia biomédica na Universidade de Houston. Crédito de imagem: Universidade de Houston |
A doença de Parkinson afeta cerca de 10 milhões de pessoas em todo o mundo e, nos Estados Unidos, 60.000 pessoas são diagnosticadas com esse distúrbio debilitante do movimento a cada ano. É uma doença degenerativa do cérebro que afeta partes do mesmo associadas ao movimento e equilíbrio normais.
Os sintomas clássicos desta condição são um tremor ou agitação da mão ou outros membros enquanto em repouso. Outro sintoma clássico é a rigidez e aumento do tônus nos músculos do corpo. Os movimentos do corpo são retardados (isso é chamado de bradicinesia) e o paciente frequentemente encontra dificuldade em manter o equilíbrio.
A estimulação cerebral profunda é um método pelo qual ondas de estimulação de alta frequência são fornecidas às regiões específicas do cérebro para tratar condições neurodegenerativas incluindo a doença de Parkinson. Ele agora é aceito como uma terapia bem estabelecida para os distúrbios do sistema nervoso progressivo que altera e afeta o movimento e o equilíbrio do corpo. Até à data, a precisão da estimulação cerebral profunda tem sido um ponto de interrogação. Além disso, os estimuladores usados agora não são adaptáveis às mudanças nos sintomas e às funções do processo da doença. Com a identificação desses neuromarcadores, as ondas de estimulação agora saberiam quais células atingir e, portanto, poderiam ser chamadas de estimuladores cerebrais profundos “inteligentes”.
Nuri Ince, professor associado de engenharia biomédica, doutorando de Musa Ozturk, principal autor do artigo, disse em um comunicado: “Agora podemos tornar o estimulador de circuito fechado adaptativo para detectar os sintomas de um paciente, para que ele possa fazer os ajustes. às flutuações em tempo real, e o paciente não precisa mais esperar semanas ou meses até que o médico possa ajustar o dispositivo.”
A equipe usou três semanas de gravações em 9 pacientes com doença de Parkinson e usou dois métodos para avaliar os sintomas dos pacientes nos estados OFF e ON, que eram “uma subseção da UPDRS e uma escala de batidas de teclado medindo bradicinesia”. UPDRS é o sistema de pontuação universal para sintomas da doença de Parkinson que é usado para medir o progresso dos pacientes.
Em seu estudo, a equipe também observou a eletrofisiologia subjacente da doença de Parkinson. Eles notaram as interações de freqüência cruzada entre o núcleo subtalâmico de pacientes com doença de Parkinson. Isso foi observado tanto quando o paciente não estava em uso de medicação ou no estado OFF e com medicação para doença de Parkinson ou estado ON. Embora essas interações e acoplamentos tenham sido relatados em estudos anteriores, sua significância não era conhecida até agora, dizem os pesquisadores. Eles explicaram que no estado OFF o acoplamento ocorria entre oscilações de ondas cerebrais de alta frequência (dentro da faixa de 200-300Hz) e fase de beta baixa (13-22Hz). Isso foi observado em todos os pacientes. No estado ON, entretanto, havia três tipos diferentes de acoplamento, sendo um entre oscilações de alta-beta (22-30Hz) e oscilações de alta-frequência (faixa de 300-400Hz). Nesses pacientes, o acoplamento resultou em melhora dos sintomas, como lentidão dos movimentos ou bradicinesia. A bradicinesia continua sendo um dos principais sintomas do Parkinsonismo.
Ozturk explicou: “Pesquisas anteriores mostraram que o acoplamento só existia nos gânglios da base de pacientes não tratados e supostamente bloqueia o funcionamento correto do cérebro. Descobrimos que o acoplamento forte também existe em pacientes tratados, embora em freqüências diferentes, então, na verdade, temos "o nome do acoplamento limpo" e mostramos que as freqüências envolvidas no acoplamento têm impacto sobre seus efeitos serem negativos ou positivos. "
Os autores do estudo concluíram, “observando o acoplamento diminuído no estado ON, estudos anteriores levantaram a hipótese de que a única existência de acoplamento no STN tem um efeito“ impeditivo ”nos processos normais e, portanto, foi considerado patológico.” Eles acrescentaram que sua “observação do acoplamento do estado ON em freqüências distintas associadas.
O estudo foi apoiado pela National Science Foundation e uma “doação iniciada pelo investigador da Medtronic” declaram os autores do estudo. Original em inglês, tradução Google, revisão Hugo. Fonte: News Medical. Veja também aqui: Smart Brain Stimulators: Next-Gen Parkinson’s Disease Therapy.
domingo, 28 de julho de 2019
quarta-feira, 24 de julho de 2019
A ética das interfaces cérebro-computador
À medida que as tecnologias que integram o cérebro aos computadores se tornam mais complexas, também surgem os problemas éticos que cercam seu uso.
 |
| Um capacete contendo uma interface cérebro-computador que permite ao usuário selecionar símbolos em uma tela usando a atividade cerebral.Credit: Jean-Pierre Clatot / AFP / Getty |
Um extrato deste artigo:
(...)
Mentes em mudança
No final dos anos 80, cientistas na França inseriram eletrodos nos cérebros de pessoas com doença avançada de Parkinson. Eles pretendiam passar correntes elétricas através de regiões que eles pensavam estar causando tremores, para suprimir a atividade neural local. Essa estimulação cerebral profunda (DBS) pode ser extremamente eficaz: tremores violentos e debilitantes geralmente diminuem no momento em que os eletrodos são ativados.
A Food and Drug Administration dos EUA aprovou o uso de DBS em pessoas com doença de Parkinson em 1997. Desde então, a tecnologia passou a ser usada em outras condições: a DBS foi aprovada para tratar transtorno obsessivo-compulsivo e epilepsia, e está sendo investigada por uso em condições de saúde mental, como depressão e anorexia.
Por ser uma tecnologia que pode mudar poderosamente a atividade do órgão que gera nosso senso de personalidade, o DBS evoca preocupações de que outros tratamentos não. "Isso levanta questões sobre a autonomia porque está modulando diretamente o cérebro", diz Hannah Maslen, neuroeticista da Universidade de Oxford, no Reino Unido.
Surgiram relatos de que uma minoria de pessoas que se submetem ao DBS para a doença de Parkinson se tornam hipersexuais ou desenvolvem outros problemas de controle de impulsos. Uma pessoa com dor crônica tornou-se profundamente apática após o tratamento com DBS. “O DBS é muito eficaz”, diz Gilbert, “ao ponto de distorcer as percepções dos pacientes sobre si mesmos.” Algumas pessoas que receberam DBS para depressão ou transtorno obsessivo-compulsivo relataram que sua auto percepção (N.T.: sense of agency) havia se tornada confusa. "Você só quer saber o quanto você é mais", disse um deles. “Quanto disso é meu padrão de pensamento? Como eu lidaria com isso se eu não tivesse o sistema de estimulação? Você meio que se sente artificial.
Neuroeticistas começaram a notar a natureza complexa dos efeitos colaterais da terapia. "Alguns efeitos que podem ser descritos como alterações de personalidade são mais problemáticos do que outros", diz Maslen. Uma questão crucial é se a pessoa que está sendo estimulada pode refletir sobre como ela mudou. Gilbert, por exemplo, descreve um paciente DBS que começou a jogar compulsivamente, soprando as economias de sua família e parecendo não se importar. Ele só conseguia entender o quão problemático era seu comportamento quando a estimulação foi desligada.
Esses casos apresentam sérias dúvidas sobre como a tecnologia pode afetar a capacidade de uma pessoa de dar o consentimento para ser tratada ou de continuar com o tratamento. Se a pessoa que está passando por DBS está feliz em continuar, deve um membro da família ou médico em questão ser capaz de anulá-los? Se alguém que não seja o paciente puder encerrar o tratamento contra os desejos do paciente, isso implica que a tecnologia degrada a capacidade das pessoas de tomar decisões por si mesmas. Sugere que, se uma pessoa pensa de certa maneira apenas quando uma corrente elétrica altera sua atividade cerebral, esses pensamentos não refletem um eu autêntico.
Tais dilemas são mais espinhosos sob condições nas quais o objetivo explícito do tratamento é mudar traços ou comportamentos que contribuem para o senso de identidade de uma pessoa, como aqueles associados à anorexia nervosa da condição de saúde mental. “Se, antes do DBS, um paciente diz: 'Eu sou alguém que valoriza ser magro sobre todas as outras coisas', e então você estimula e seu comportamento ou perspectiva é modificado”, diz Maslen, “é importante saber se tais mudanças são endossadas pelo paciente”.
Ela sugere que, quando as mudanças se alinham aos objetivos terapêuticos, "é perfeitamente coerente que um paciente possa ser feliz com as maneiras pelas quais o DBS os modifica". Ela e outros pesquisadores estão trabalhando para projetar melhores protocolos de consentimento para o DBS, incluindo extensas consultas em que todos os resultados possíveis e efeitos colaterais são explorados em profundidade. (…)
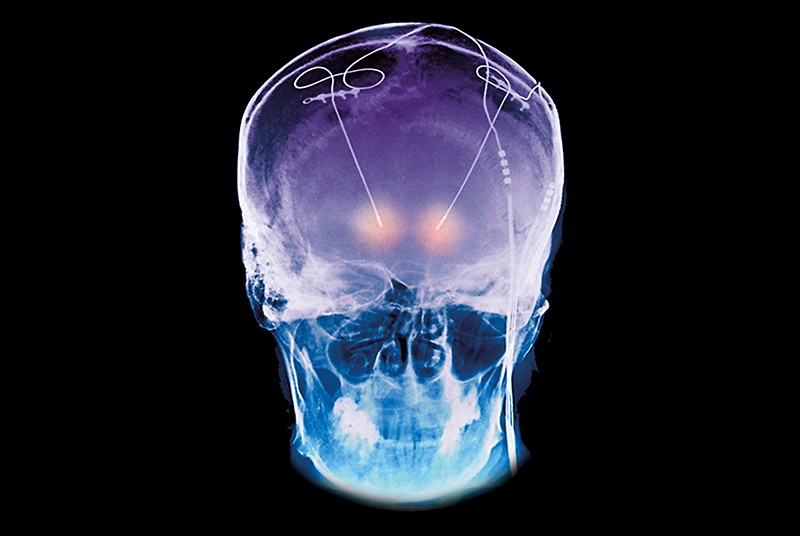 |
| Eletrodos para estimulação cerebral profunda implantados em uma pessoa com doença de Parkinson. Crédito: ZEPHYR / SPL |
Como os sintomas de muitas doenças cerebrais vêm e vão, as técnicas de monitoramento do cérebro estão sendo cada vez mais usadas para controlar diretamente os eletrodos DBS, de modo que a estimulação seja fornecida apenas quando necessário.
Os eletrodos de gravação - como aqueles que alertaram o Paciente 6 de ataques iminentes - rastreiam a atividade cerebral para determinar quando os sintomas estão ocorrendo ou estão prestes a ocorrer. Ao invés de apenas alertar o usuário para a necessidade de agir, eles acionam um eletrodo estimulante para anular essa atividade. Se uma convulsão for provável, a DBS acalma a atividade causadora; se a atividade relacionada ao tremor aumenta, o DBS suprime a causa subjacente. Tal sistema de circuito fechado foi aprovado pela Food and Drug Administration para a epilepsia em 2013, e tais sistemas para a doença de Parkinson estão se aproximando da clínica.
Para os neuroéticos, uma preocupação é que inserir um dispositivo de tomada de decisão no cérebro de alguém levanta questões sobre se essa pessoa permanece autogovernada, especialmente quando esses sistemas de malha fechada usam cada vez mais software de IA que adapta autonomamente suas operações. No caso de um dispositivo para monitorar glicose no sangue que controla automaticamente a liberação de insulina para tratar diabetes, tal tomada de decisão em nome de um paciente é incontroverso. Mas intervenções bem intencionadas no cérebro podem nem sempre ser bem-vindas. Por exemplo, uma pessoa que usa um sistema de circuito fechado para gerenciar um transtorno de humor pode se ver incapaz de ter uma experiência emocional negativa, mesmo em uma situação em que seria considerada normal, como um funeral. “Se você tem um dispositivo que constantemente aumenta seu raciocínio ou tomada de decisões”, diz Gilbert, “isso pode comprometer você como um agente”.
O dispositivo de controle de epilepsia usado pelo Paciente 6 e os outros receptores que Gilbert entrevistou foi projetado para manter os pacientes no controle, soando um aviso sobre convulsões iminentes, que permitiram ao paciente escolher se deveria tomar medicação.
Apesar disso, para cinco dos seis destinatários, o dispositivo se tornou um importante tomador de decisões em suas vidas. Um dos seis normalmente ignorou o dispositivo. O paciente 6 passou a aceitá-lo como parte integrante de seu novo eu, ao passo que três receptores, sem sentir que seu senso de identidade tinha sido fundamentalmente mudado, estavam contentes em confiar no sistema. No entanto, outro foi mergulhado em depressão e relatou que o dispositivo BCI "me fez sentir que não tinha controle".
"Você tem a decisão final", diz Gilbert, "mas, assim que perceber que o dispositivo é mais eficaz no contexto específico, você nem mesmo ouvirá o seu próprio julgamento. Você confiará no dispositivo.” Original em inglês, tradução Google, revisão Hugo. Fonte: Nature.
sábado, 13 de julho de 2019
Menina de dois anos de idade recebe implante de estimulação cerebral profunda
JULY 12TH, 2019 - Uma menina de dois anos recebeu um dispositivo de estimulação cerebral profunda (DBS) para tratar a distonia. A condição, que resulta em dolorosos movimentos musculares aleatórios, espasmos e afins, pode levar a limitações severas no desenvolvimento da criança e na qualidade de vida geral.
Uma equipe do Evelina London Children’s Hospital trabalhou em conjunto para desenvolver os protocolos de anestesia e procedimentos cirúrgicos necessários.
Um dos problemas que a equipe teve que considerar foi que os sistemas DBS são feitos para pacientes muito maiores e, portanto, o dispositivo tinha que ser posicionado e o procedimento implementado de acordo. Outra é que os eletrodos implantados irão eventualmente mudar em relação ao local onde estão agora à medida que a criança cresce, de modo que a equipe planejou isso, certificando-se de que eles possam fazer correções futuras com relativa facilidade.
Uma grande esperança para tudo isso é que os fabricantes de dispositivos DBS perceberão que há um mercado grande o suficiente para pacientes pediátricos por aí. Isso irá estimulá-los a desenvolver novos dispositivos projetados especificamente para uso em crianças pequenas.
Aqui está um relatório em vídeo da BBC sobre esta última conquista:
quinta-feira, 11 de julho de 2019
Comportamento suicida visto após a estimulação cerebral profunda para a doença de Parkinson
July 11, 2019 - Pesquisadores enfatizam a necessidade de investigar ativamente a ideação suicida e prestar mais atenção a uma história de problemas psiquiátricos em pacientes com doença de Parkinson, em consideração para a estimulação cerebral profunda.
Em pacientes com doença de Parkinson (DP) que recebem estimulação cerebral profunda no núcleo subtalâmico (STN-DBS), os comportamentos suicidas tendem a ocorrer durante os primeiros 3 anos após o procedimento, de acordo com um estudo publicado na revista Neurology.
Pacientes com DP que foram submetidos a STN-DBS bilateral em um único centro na França entre 1993 e 2016 foram incluídos no estudo retrospectivo (n = 534). Registros médicos foram usados para coletar dados. Os pesquisadores compararam todos os pacientes que completaram (0,75%) ou tentaram (4,11%) suicídio a 2 pacientes com DP que foram submetidos a STN-DBS e não tiveram nenhum comportamento suicida associado por idade, sexo e ano de intervenção. Dados de avaliação neuropsicológica, incluindo aqueles obtidos a partir dos escores frontal e Inventário de Depressão de Beck, foram coletados e comparados dos períodos pré e pós-operatório.
Em uma análise ajustada por idade e sexo, a taxa de suicídio observada na coorte (187,20 de 100.000 por ano) durante o primeiro ano após o STN-DBS foi maior que a esperada taxa do Observatório Nacional sobre Riscos de Suicídio (23,10 de 100.000 por ano). A taxa de suicídio pós-operatória permaneceu estável durante o segundo e terceiro anos após o procedimento. Comparados com os 52 pacientes de controle, os 26 pacientes que completaram ou tentaram o suicídio demonstraram um histórico mais freqüente de ideação suicida / tentativas de suicídio (5,76% vs 42,31%, respectivamente; P = 0,00018) e sintomas psicóticos (11,53% vs 38,46%, respectivamente, p = 0,013), e um maior percentual de história familiar psiquiátrica (0,0% vs 15,4%, respectivamente, p = 0,01), e uso de medicação psicotrópica (40,4% vs 73,1%, respectivamente, p = 0,013). Aqueles que tentaram / completaram o suicídio também tiveram maiores escores frontais pré-operatórios (41,87 vs 37,41; P = 0,011) e os escores do Inventário de Depressão de Beck (15,90 contra 10,44; P = 0,012).
As limitações do estudo incluem o desenho retrospectivo, a falta de um grupo de controle não cirúrgico e um pequeno número de participantes em cada grupo.
Com base em suas descobertas, os pesquisadores sugerem que "os médicos devem investigar ativamente a ideação suicida e prestar mais atenção a uma história de problemas psiquiátricos e, em particular, de ideação suicida / tentativas de suicídio, ideação suicida verbalizada, depressão pré-operatória e uso de tratamento psicotrópico" em pacientes com DP programados para STN-DBS. Original em inglês, tradução Google, revisão Hugo. Fonte: Neurology Advisor.
Em pacientes com doença de Parkinson (DP) que recebem estimulação cerebral profunda no núcleo subtalâmico (STN-DBS), os comportamentos suicidas tendem a ocorrer durante os primeiros 3 anos após o procedimento, de acordo com um estudo publicado na revista Neurology.
Pacientes com DP que foram submetidos a STN-DBS bilateral em um único centro na França entre 1993 e 2016 foram incluídos no estudo retrospectivo (n = 534). Registros médicos foram usados para coletar dados. Os pesquisadores compararam todos os pacientes que completaram (0,75%) ou tentaram (4,11%) suicídio a 2 pacientes com DP que foram submetidos a STN-DBS e não tiveram nenhum comportamento suicida associado por idade, sexo e ano de intervenção. Dados de avaliação neuropsicológica, incluindo aqueles obtidos a partir dos escores frontal e Inventário de Depressão de Beck, foram coletados e comparados dos períodos pré e pós-operatório.
Em uma análise ajustada por idade e sexo, a taxa de suicídio observada na coorte (187,20 de 100.000 por ano) durante o primeiro ano após o STN-DBS foi maior que a esperada taxa do Observatório Nacional sobre Riscos de Suicídio (23,10 de 100.000 por ano). A taxa de suicídio pós-operatória permaneceu estável durante o segundo e terceiro anos após o procedimento. Comparados com os 52 pacientes de controle, os 26 pacientes que completaram ou tentaram o suicídio demonstraram um histórico mais freqüente de ideação suicida / tentativas de suicídio (5,76% vs 42,31%, respectivamente; P = 0,00018) e sintomas psicóticos (11,53% vs 38,46%, respectivamente, p = 0,013), e um maior percentual de história familiar psiquiátrica (0,0% vs 15,4%, respectivamente, p = 0,01), e uso de medicação psicotrópica (40,4% vs 73,1%, respectivamente, p = 0,013). Aqueles que tentaram / completaram o suicídio também tiveram maiores escores frontais pré-operatórios (41,87 vs 37,41; P = 0,011) e os escores do Inventário de Depressão de Beck (15,90 contra 10,44; P = 0,012).
As limitações do estudo incluem o desenho retrospectivo, a falta de um grupo de controle não cirúrgico e um pequeno número de participantes em cada grupo.
Com base em suas descobertas, os pesquisadores sugerem que "os médicos devem investigar ativamente a ideação suicida e prestar mais atenção a uma história de problemas psiquiátricos e, em particular, de ideação suicida / tentativas de suicídio, ideação suicida verbalizada, depressão pré-operatória e uso de tratamento psicotrópico" em pacientes com DP programados para STN-DBS. Original em inglês, tradução Google, revisão Hugo. Fonte: Neurology Advisor.
quinta-feira, 4 de julho de 2019
Aqui está o que eu aprendi depois de analisar a estimulação cerebral profunda
por MARY BETH SKYLIS
JULY 3, 2019 - A discinesia de papai está piorando a um ritmo surpreendente. Quando ele não toma seus medicamentos, ele está quase imóvel. E quando ele toma, a discinesia causa estragos nele. Sem opções, procuramos soluções alternativas para auxiliar no gerenciamento de seus sintomas de DP. Um procedimento chamado de estimulação cerebral profunda (DBS) atualmente é uma das opções mais eficazes para os pacientes nos estágios finais da DP.
Qualquer um que lute com uma doença degenerativa pode atestar os sentimentos de desespero que a acompanham. Não sabendo qual a função que a doença vai roubar, em seguida, é estressante. A doença de Parkinson é atualmente incurável, mas algumas opções podem ajudar a controlar a progressão da doença. Enquanto pese suas opções, que pensamentos sobem à superfície? Como fazer DBS pode afetar seus entes queridos? Os benefícios poderiam afetar a qualidade de vida o suficiente para valer a pena? E que tipo de riscos estão envolvidos?
O que o DBS faz?
Usado pela primeira vez em 1986, o DBS ajuda principalmente com os sintomas motores, especificamente as flutuações motoras severas ou tremores em estágios avançados, de acordo com a descrição de um estudo.
Durante o procedimento, um cirurgião coloca eletrodos no cérebro. Esses eletrodos transmitem impulsos que interrompem ou alteram a atividade cerebral anormal. Os eletrodos podem ser colocados em várias áreas do cérebro, o que afeta os potenciais efeitos das interrupções de pulso. Por exemplo, papai se esforça mais com discinesia e espera aliviar esses sintomas. Mas se os tremores estão inibindo alguém, um cirurgião pode ajustar a colocação de eletrodos para beneficiar o corpo da pessoa de forma otimizada.
Um cirurgião coloca um dispositivo semelhante a um marca-passo sob a pele, abaixo da clavícula. Esta peça de hardware transmite sinais para os eletrodos, permitindo-lhes moderar a atividade cerebral adversa. O procedimento geralmente causa um dano mínimo ou nenhum dano no tecido. Em última análise, DBS não é uma cura, mas pode afetar significativamente a qualidade de vida, de acordo com vários estudos e evidências.
Todos são candidatos?
Pacientes de Parkinson recém-diagnosticados não podem passar por DBS. É preciso ser paciente por quatro anos antes da consideração. Os candidatos ideais têm poucas outras opções para ajudar no manejo dos sintomas de Parkinson. Candidatos ao DBS tomam medicamentos para a DP que, por vezes, trabalham, mas muitas vezes podem envolver complicações como discinesia.
Os médicos diagnosticaram papai em 2013, então ele não é um novo paciente. Ele é cognitivo, emocional e fisicamente forte o suficiente para se submeter ao procedimento. Sua medicação funciona, mas causa discinesia grave. No entanto, quando ele não toma a medicação, ele sofre com problemas de congelamento e aumento de mobilidade. Chegamos a um ponto em que os sintomas de Parkinson do papai afetam muito sua qualidade de vida. Depois de ver muitos médicos diferentes, eles determinaram que ele seria um bom candidato ao DBS.
Benefícios potenciais do DBS
De acordo com um estudo de 2011 realizado pela Mayo Clinic, os pacientes com DBS frequentemente observam resultados positivos, incluindo, por vezes, recuperar uma mobilidade significativa. "Estimulação do ventralis núcleo intermediário do tálamo tem claramente demonstrado melhorar significativamente o controle do tremor em pacientes com tremor essencial e tremor relacionado à doença de Parkinson", disse o estudo. "Os sintomas de bradicinesia, tremor, distúrbio da marcha e rigidez podem ser significativamente melhorados em pacientes com doença de Parkinson."
O procedimento pode diminuir o uso de medicamentos, embora os pacientes devam trabalhar com seus médicos para ajustar os impulsos do dispositivo para atender às necessidades específicas de cada pessoa.
De acordo com um estudo de 2019 publicado no Journal of Neurosurgery que abordou resultados de longo prazo para pacientes com DBS, “Tremor respondeu melhor à DBS (72,5% dos pacientes melhoraram), enquanto outros sintomas motores permaneceram estáveis. A capacidade de realizar atividades de vida diária (AVD) permaneceu estável (vestir-se, 78% dos pacientes; executar tarefas, 52,5% dos pacientes) ou piorar (preparar refeições, 50% dos pacientes). A satisfação do paciente, no entanto, permaneceu alta (92,5% satisfeitos com o DBS, 95% recomendariam o DBS e 75% sentiam que isso proporcionava controle dos sintomas)”.
O estudo também observa que mais da metade dos pacientes com Parkinson que receberam DBS sobreviveram por 10 anos ou mais. Considerando que muitos indivíduos sofrem DBS quando soluções alternativas se tornam escassas e o declínio se torna surpreendente, um período adicional de 10 anos parece encorajador.
Riscos associados ao DBS
Sempre que a cirurgia está envolvida, o risco também está envolvido. Alguns efeitos colaterais graves incluem sangramento cerebral, derrame, infecção ou memória impactada. Além disso, parte da razão pela qual os médicos selecionam possíveis candidatos DBS para a demência e a doença de Alzheimer é evitar o agravamento dos problemas de memória subjacentes.
Como a Mayo Clinic observa, o DBS é um “procedimento potencialmente arriscado” e os pacientes devem “pesar cuidadosamente os riscos e os potenciais benefícios do procedimento”. Leia mais sobre os possíveis efeitos colaterais aqui.
Pesquisa atual do DBS
Alguns pesquisadores estão tentando expandir o tratamento DBS para influenciar problemas de congelamento e equilíbrio. Outros querem desenvolver um dispositivo inteligente que envia sinais quando o corpo é particularmente reativo. Alguns pesquisadores estão determinando onde e quando o posicionamento do dispositivo é ideal. Enquanto a melhor maneira de usar o DBS ainda está em pesquisa, os ensaios clínicos estão explorando o uso do DBS para gerenciar diferentes distúrbios neurológicos, dando esperança àqueles que lutam com tremores, distúrbios da marcha e outros problemas relacionados ao motor. Melhorar os resultados para aqueles que se submetem ao procedimento parece inevitável, dado o interesse atual.
Você deve considerar o DBS?
A cirurgia é assustadora, independentemente do resultado positivo. Estou com medo de pensar em papai na mesa de operações. A decisão de se submeter à cirurgia nunca é fácil, e a situação de todos é diferente. O conhecimento é a melhor arma contra doenças degenerativas. Pese os possíveis impactos bons e ruins que possam ter. Em última análise, apenas a sua equipe médica e você pode determinar se o DBS é uma boa opção para você. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
JULY 3, 2019 - A discinesia de papai está piorando a um ritmo surpreendente. Quando ele não toma seus medicamentos, ele está quase imóvel. E quando ele toma, a discinesia causa estragos nele. Sem opções, procuramos soluções alternativas para auxiliar no gerenciamento de seus sintomas de DP. Um procedimento chamado de estimulação cerebral profunda (DBS) atualmente é uma das opções mais eficazes para os pacientes nos estágios finais da DP.
Qualquer um que lute com uma doença degenerativa pode atestar os sentimentos de desespero que a acompanham. Não sabendo qual a função que a doença vai roubar, em seguida, é estressante. A doença de Parkinson é atualmente incurável, mas algumas opções podem ajudar a controlar a progressão da doença. Enquanto pese suas opções, que pensamentos sobem à superfície? Como fazer DBS pode afetar seus entes queridos? Os benefícios poderiam afetar a qualidade de vida o suficiente para valer a pena? E que tipo de riscos estão envolvidos?
O que o DBS faz?
Usado pela primeira vez em 1986, o DBS ajuda principalmente com os sintomas motores, especificamente as flutuações motoras severas ou tremores em estágios avançados, de acordo com a descrição de um estudo.
Durante o procedimento, um cirurgião coloca eletrodos no cérebro. Esses eletrodos transmitem impulsos que interrompem ou alteram a atividade cerebral anormal. Os eletrodos podem ser colocados em várias áreas do cérebro, o que afeta os potenciais efeitos das interrupções de pulso. Por exemplo, papai se esforça mais com discinesia e espera aliviar esses sintomas. Mas se os tremores estão inibindo alguém, um cirurgião pode ajustar a colocação de eletrodos para beneficiar o corpo da pessoa de forma otimizada.
Um cirurgião coloca um dispositivo semelhante a um marca-passo sob a pele, abaixo da clavícula. Esta peça de hardware transmite sinais para os eletrodos, permitindo-lhes moderar a atividade cerebral adversa. O procedimento geralmente causa um dano mínimo ou nenhum dano no tecido. Em última análise, DBS não é uma cura, mas pode afetar significativamente a qualidade de vida, de acordo com vários estudos e evidências.
Todos são candidatos?
Pacientes de Parkinson recém-diagnosticados não podem passar por DBS. É preciso ser paciente por quatro anos antes da consideração. Os candidatos ideais têm poucas outras opções para ajudar no manejo dos sintomas de Parkinson. Candidatos ao DBS tomam medicamentos para a DP que, por vezes, trabalham, mas muitas vezes podem envolver complicações como discinesia.
Os médicos diagnosticaram papai em 2013, então ele não é um novo paciente. Ele é cognitivo, emocional e fisicamente forte o suficiente para se submeter ao procedimento. Sua medicação funciona, mas causa discinesia grave. No entanto, quando ele não toma a medicação, ele sofre com problemas de congelamento e aumento de mobilidade. Chegamos a um ponto em que os sintomas de Parkinson do papai afetam muito sua qualidade de vida. Depois de ver muitos médicos diferentes, eles determinaram que ele seria um bom candidato ao DBS.
Benefícios potenciais do DBS
De acordo com um estudo de 2011 realizado pela Mayo Clinic, os pacientes com DBS frequentemente observam resultados positivos, incluindo, por vezes, recuperar uma mobilidade significativa. "Estimulação do ventralis núcleo intermediário do tálamo tem claramente demonstrado melhorar significativamente o controle do tremor em pacientes com tremor essencial e tremor relacionado à doença de Parkinson", disse o estudo. "Os sintomas de bradicinesia, tremor, distúrbio da marcha e rigidez podem ser significativamente melhorados em pacientes com doença de Parkinson."
O procedimento pode diminuir o uso de medicamentos, embora os pacientes devam trabalhar com seus médicos para ajustar os impulsos do dispositivo para atender às necessidades específicas de cada pessoa.
De acordo com um estudo de 2019 publicado no Journal of Neurosurgery que abordou resultados de longo prazo para pacientes com DBS, “Tremor respondeu melhor à DBS (72,5% dos pacientes melhoraram), enquanto outros sintomas motores permaneceram estáveis. A capacidade de realizar atividades de vida diária (AVD) permaneceu estável (vestir-se, 78% dos pacientes; executar tarefas, 52,5% dos pacientes) ou piorar (preparar refeições, 50% dos pacientes). A satisfação do paciente, no entanto, permaneceu alta (92,5% satisfeitos com o DBS, 95% recomendariam o DBS e 75% sentiam que isso proporcionava controle dos sintomas)”.
O estudo também observa que mais da metade dos pacientes com Parkinson que receberam DBS sobreviveram por 10 anos ou mais. Considerando que muitos indivíduos sofrem DBS quando soluções alternativas se tornam escassas e o declínio se torna surpreendente, um período adicional de 10 anos parece encorajador.
Riscos associados ao DBS
Sempre que a cirurgia está envolvida, o risco também está envolvido. Alguns efeitos colaterais graves incluem sangramento cerebral, derrame, infecção ou memória impactada. Além disso, parte da razão pela qual os médicos selecionam possíveis candidatos DBS para a demência e a doença de Alzheimer é evitar o agravamento dos problemas de memória subjacentes.
Como a Mayo Clinic observa, o DBS é um “procedimento potencialmente arriscado” e os pacientes devem “pesar cuidadosamente os riscos e os potenciais benefícios do procedimento”. Leia mais sobre os possíveis efeitos colaterais aqui.
Pesquisa atual do DBS
Alguns pesquisadores estão tentando expandir o tratamento DBS para influenciar problemas de congelamento e equilíbrio. Outros querem desenvolver um dispositivo inteligente que envia sinais quando o corpo é particularmente reativo. Alguns pesquisadores estão determinando onde e quando o posicionamento do dispositivo é ideal. Enquanto a melhor maneira de usar o DBS ainda está em pesquisa, os ensaios clínicos estão explorando o uso do DBS para gerenciar diferentes distúrbios neurológicos, dando esperança àqueles que lutam com tremores, distúrbios da marcha e outros problemas relacionados ao motor. Melhorar os resultados para aqueles que se submetem ao procedimento parece inevitável, dado o interesse atual.
Você deve considerar o DBS?
A cirurgia é assustadora, independentemente do resultado positivo. Estou com medo de pensar em papai na mesa de operações. A decisão de se submeter à cirurgia nunca é fácil, e a situação de todos é diferente. O conhecimento é a melhor arma contra doenças degenerativas. Pese os possíveis impactos bons e ruins que possam ter. Em última análise, apenas a sua equipe médica e você pode determinar se o DBS é uma boa opção para você. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
Assinar:
Comentários (Atom)

/https%3A//www.lastampa.it/image/contentid/policy%3A1.37722272%3A1570601313/anziana.jpg%3Ff%3Ddetail_558%26h%3D720%26w%3D1280%26%24p%24f%24h%24w%3Dcc0d047)


