February 17, 2023 - Using sacredness and shaping of intent to manage Parkinson’s disease
Trazendo a meditação do Insight para o processo de trabalho em torno do dano no mesencéfalo
Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
February 17, 2023 - Using sacredness and shaping of intent to manage Parkinson’s disease
Trazendo a meditação do Insight para o processo de trabalho em torno do dano no mesencéfalo
Sobrevivência após estimulação cerebral profunda também pior para aqueles diagnosticados em 60, 70 anos
por Andrea Lobo
February 20, 2023 - Pacientes mais velhos com Parkinson submetidos a estimulação cerebral profunda (DBS), aqueles com 60 e 70 anos no momento do procedimento cirúrgico, bem como aqueles diagnosticados em idades mais avançadas, correm maior risco de morte nos anos seguintes, de acordo com um estudo nacional na Coreia do Sul.
Outros fatores de risco para
pior sobrevida a longo prazo após DBS incluíram sexo masculino, uso
de seguro de saúde público devido à baixa renda (chamado
assistência médica na Coréia do Sul) e presença simultânea de
demência ou fraturas ósseas.
“Os neurologistas devem
considerar esses fatores de risco ao avaliar o prognóstico de
pacientes com DP [doença de Parkinson] submetidos a DBS”,
escreveram os pesquisadores.
Estudo em 1.079 pacientes com
Parkinson submetidos a cirurgia de estimulação cerebral
profunda
DBS é um tratamento cirúrgico para Parkinson que
envolve a implantação de pequenos fios em áreas específicas do
cérebro para estimular essas regiões com impulsos elétricos. Os
fios são conectados a um gerador de pulsos, que é alimentado por
uma bateria.
É administrado para tratar com mais eficácia os
sintomas motores de Parkinson, como tremores, rigidez, rigidez,
movimentos lentos e dificuldades de locomoção.
Estudos
anteriores sobre fatores de risco de mortalidade para pacientes
submetidos a DBS “foram realizados em um único centro ou em um
subconjunto de regiões, com um pequeno tamanho de amostra ou em um
subconjunto da população, mas não em uma população
representativa”, escreveram os pesquisadores.
Com isso em
mente, cientistas em Ulsan e Seul conduziram um grande estudo
nacional para avaliar as taxas de mortalidade e as causas após esta
cirurgia, bem como os potenciais fatores de risco para morte após
DBS.
Eles analisaram retrospectivamente os dados do National
Health Insurance Service-National Health Information Database para
identificar pacientes com Parkinson que receberam DBS de 2005 a
2017.
O estudo incluiu 1.079 pacientes (53,9% mulheres) com
idade média no momento do diagnóstico de 54,1 anos e idade média
na cirurgia DBS de 60,3 anos.
A maioria dos pacientes foi
diagnosticada na faixa dos 50 anos (37,9%) ou em idades mais jovens
(31%) e foi submetida à cirurgia DBS na faixa dos 60 anos (39%) ou
na faixa dos 50 anos (31,1%). Entre os pacientes mais velhos, 5,1%
foram diagnosticados e 17% foram operados na faixa dos 70 anos.
A
maioria dos pacientes (84%) realizou o procedimento uma vez, 14,5%
duas vezes e 1,6% três ou mais vezes.
A maioria vivia em
áreas rurais (59,8%), tinha alta renda (34,8%) e cobertura de plano
de saúde (86,4%). Outros 13,5% faziam uso de auxílio
médico.
Comorbidades ou condições de saúde coexistentes
foram relatadas na maioria dos pacientes (71,9%), sendo a hipertensão
arterial (53%) a mais comum, seguida por níveis anormais de
moléculas de gordura no sangue, como colesterol e triglicerídeos
(52,1%). e depressão (51,8%).
Após um acompanhamento médio
pós-DBS de 10,6 anos, quase um quarto dessas pessoas havia morrido
(251 ou 23,3%) e sua idade média no momento da morte foi de 67,2
anos. As taxas de sobrevida caíram ao longo do tempo, de 96,9% em um
ano após DBS para 52,5% em 12 anos após a cirurgia.
A causa
de morte mais comum foi a doença de Parkinson (47,1%) seguida de
lesões, intoxicações e consequências de outras causas externas
(15,9%); doenças do aparelho circulatório (12,8%); e tumores
(5,2%).
Após o ajuste para potenciais fatores de influência,
como idade no diagnóstico, tipo de plano de saúde e comorbidades,
as mulheres tiveram um risco 33% menor de morte após DBS em relação
aos homens, mostraram as análises.
“Não há uma explicação
clara do mecanismo para as diferenças relacionadas ao sexo; no
entanto, pesquisas adicionais são necessárias”, escreveram os
pesquisadores.
Pacientes diagnosticados com Parkinson na faixa
dos 60 ou 70 anos apresentaram um risco três vezes maior de morte
após a cirurgia do que aqueles diagnosticados antes dos 50
anos.
Condições coexistentes como demência também
aumentaram o risco de mortalidade com DBS
Da mesma forma, aqueles
que receberam DBS em idades mais avançadas apresentaram maior risco
de mortalidade ao longo do tempo: um risco duas vezes maior para
pacientes na faixa dos 60 anos e três vezes maior para aqueles na
faixa dos 70 anos em comparação com pacientes submetidos à
cirurgia antes dos 50 anos.
Aqueles com cobertura de
assistência médica tiveram um risco de morte 38% maior do que
aqueles com seguro saúde. Não foram observadas diferenças
significativas ao considerar os pacientes diretamente por nível de
renda ou número de comorbidades.
Entre as condições
coexistentes específicas, a demência, que afetou 12,4% desses
pacientes, foi associada a um risco quase duas vezes maior de morte,
e as fraturas, encontradas em 16,2% dos pacientes e inclusive no
fêmur e nas vértebras, foram associadas a um risco de 60% risco
maior.
“As razões para o aumento da mortalidade na demência
não são claras, embora desnutrição, dificuldade para engolir e
estado acamado, que pode ser devido à demência, possam estar
envolvidos”, escreveram os pesquisadores.
“A carga de
comorbidades, como demência e fratura, são fatores prognósticos
importantes para mortalidade na DP com DBS, mas mais estudos são
necessários”, acrescentaram.
No geral, o estudo mostrou que
“a idade avançada no diagnóstico e cirurgia, ser do sexo
masculino, o uso de ajuda médica e a comorbidade de demência e
fraturas foram associadas a um maior risco de mortalidade após DBS”
para pessoas com Parkinson, concluiu a equipe. Original em inglês,
tradução Google, revisão Hugo. Fonte: Parkinsonsnewstoday.
Síndrome de Sjögren, DII, condição rara da pele mostrou laços significativos de Parkinson
February 20, 2023 - Pessoas com doença de Parkinson correm maior risco de doenças autoimunes simultâneas em que o sistema imunológico ataca erroneamente o corpo, de acordo com um estudo de revisão.
Dados
agrupados de vários estudos mostraram um risco significativamente
aumentado de Parkinson combinado com penfigóide bolhoso, uma
condição rara da pele, doença inflamatória intestinal (DII) ou
síndrome de Sjögren, caracterizada por olhos e boca secos.
No
geral, “este estudo apóia a existência de uma forte ligação
entre AIDS [acquired immune (or immuno-) deficiency syndrome] e DP
[doença de Parkinson], escreveram os pesquisadores, acrescentando
que “os médicos precisam estar cientes da possibilidade de
coexistência”.
O estudo de revisão, “A associação
entre a doença de Parkinson e doenças autoimunes: uma revisão
sistemática e meta-análise”, foi publicado na Frontiers in
Immunology.
O Parkinson é marcado pela perda progressiva de
células nervosas que produzem um importante mensageiro químico
cerebral chamado dopamina, que está envolvido em várias funções,
incluindo o controle do movimento voluntário. Isso leva a sintomas
motores, como tremor em repouso, rigidez muscular e lentidão de
movimentos, e a sintomas não motores, como alterações de humor e
déficits cognitivos.
Evidências crescentes implicaram
comprometimento da resposta imune no Parkinson. De fato, alguns
estudos sugeriram que a doença neurodegenerativa pode ser
parcialmente causada por processos autoimunes, que ocorrem quando o
sistema imunológico ataca e destrói tecidos saudáveis.
“Existem
mecanismos compartilhados entre DP e muitos AIDs, com o PD geralmente
ocorrendo em conjunto com pelo menos um AID”, escreveram os
pesquisadores. “No entanto, estudos epidemiológicos envolvendo DP
e AIDS produziram resultados inconsistentes, com achados
contraditórios e controversos.”
Assinatura genética em
células imunes associadas a Parkinson identificadas
Investigando
a associação da doença autoimune de Parkinson
Uma equipe de
pesquisadores na China pesquisou quatro bancos de dados eletrônicos
em busca de estudos publicados até dezembro de 2022 para investigar
a relação entre Parkinson e 34 condições autoimunes anteriormente
relatadas como as mais comuns e conduziu uma meta-análise, uma
análise estatística que combina os resultados de vários
estudos.
Dos 321 acessos avaliados para elegibilidade, 46
estudos observacionais – envolvendo 752.488 pessoas com AIDS,
121.155 com Parkinson e 13.402.821 controles – foram incluídos.
Metade foi realizada na Ásia, 18 (39,1%) em populações europeias e
cinco (10,9%) na América do Norte.
A maioria dos estudos usou
pessoas com doenças autoimunes como grupo de teste, enquanto seis
incluíram pacientes com Parkinson como grupo de teste. A maioria dos
estudos comparou pacientes com um a 10 controles pareados por idade e
sexo. Desses estudos, 38 tinham estimativas de risco calculáveis e,
portanto, foram incluídos na meta-análise. Os resultados mostraram
um risco 55% significativamente maior de Parkinson combinado com
doenças autoimunes.
Embora os resultados indicassem alta
variabilidade entre os estudos, as análises de subgrupo não
encontraram diferenças significativas no risco por tipo ou projeto
de estudo, sexo, idade ou raça.
Das 34 doenças autoimunes
investigadas, o penfigóide bolhoso, a doença inflamatória
intestinal e a síndrome de Sjögren mostraram associação
significativa com o Parkinson.
Dezessete estudos analisaram
uma ligação entre o penfigoide bolhoso, que causa grandes bolhas
cheias de líquido na pele, e o Parkinson. Os resultados mostraram um
risco 2,7 vezes maior de ter ambas as condições, a ligação mais
forte observada.
Com base em dados de nove estudos, houve um
risco 30% maior de Parkinson com DII, um grupo de distúrbios que
causam inflamação crônica nos intestinos. Na verdade, “a
inflamação gastrointestinal e a neuroinflamação podem ser causas
importantes de DP devido a distúrbios do eixo intestino-cérebro”,
escreveram os pesquisadores.
Com base em dados de cinco
estudos que analisam uma ligação entre Parkinson e síndrome de
Sjögren, que afeta principalmente as glândulas que produzem
lágrimas e saliva, houve um aumento de 61% no risco de ter ambas as
condições.
Nenhuma associação significativa foi encontrada
entre Parkinson e condições autoimunes, como esclerose múltipla,
lúpus e artrite reumatóide.
“Até onde sabemos, este
estudo é o primeiro a sintetizar de forma abrangente as evidências
de pesquisa de base populacional disponíveis sobre a relação entre
DP e AIDS”, escreveram os pesquisadores, acrescentando que forneceu
“evidências de que pacientes com DP têm um risco
significativamente aumentado para AIDs [simultâneos]. “No entanto, é difícil distinguir a sequência de desenvolvimento de DP e AIDs em vários estudos, e este estudo apenas analisou o risco de DP combinado com AIDs para demonstrar se existe uma correlação entre os dois, não para determinar a relação causal. ”
Eles disseram que evidências mais precisas de uma relação “podem ser obtidas acompanhando [os pacientes] por tempo suficiente para incluir uma grande amostra da população do estudo, usando registros hospitalares padronizados de diagnóstico de doenças, selecionando cuidadosamente controles normais e ajustando para potenciais [fatores de influência]”.
“Estudos mecanicistas” sobre a ocorrência simultânea de Parkinson e distúrbios autoimunes podem ajudar a entender melhor como ambos começam e ajudam a reconhecer “novos alvos terapêuticos e diagnósticos” se um começo comum for observado, disseram os pesquisadores.Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsonsnewstoday.
2015 Oct 20 - Resumo - Linhas convergentes de evidências indicam que o tratamento com luz infravermelha próxima, também conhecido como fotobiomodulação (PBM), pode exercer efeitos benéficos e proteger contra toxicidade celular e degeneração em vários modelos animais de patologias humanas, incluindo doenças neurodegenerativas. No presente estudo, relatamos que o tratamento crônico com PMB mitiga a perda dopaminérgica induzida pela superexpressão unilateral de α-sinucleína humana (α-syn) na substância negra de um modelo genético de rato baseado em AAV (adeno-associated virus vector) da doença de Parkinson (DP). Neste modelo, a exposição diária de ambos os lados da cabeça do rato à luz infravermelha de 808 nm por 28 dias consecutivos aliviou o comprometimento motor induzido por α-syn, conforme avaliado pelo teste do cilindro. Este tratamento também reduziu significativamente a perda neuronal dopaminérgica na substância negra injetada e preservou as fibras dopaminérgicas no corpo estriado ipsilateral. Esses efeitos benéficos foram mantidos por pelo menos 6 semanas após a descontinuação do tratamento. Juntos, nossos dados apontam para o PBM como uma possível estratégia terapêutica para o tratamento da DP e outras sinucleinopatias relacionadas. Original em inglês, tradução Google, revisão Hugo. Fonte: PubMed.
Artigo escrito por Samantha Eck, Ph.D.
December 06, 2021 - A doença de
Parkinson pode afetar pessoas de qualquer sexo ou gênero. No
entanto, o sexo biológico masculino é um fator de risco para
Parkinson, com o risco relativo de desenvolver a doença sendo cerca
de 1,5 vezes maior em homens do que em mulheres. Existem também
diferenças entre os sexos na apresentação dos sintomas.
As
razões para as disparidades relacionadas ao sexo nas taxas e
apresentação de Parkinson atualmente não são bem compreendidas.
No entanto, a pesquisa aponta para fatores biológicos e ambientais
que podem ajudar a explicar por que os homens têm maior
suscetibilidade de desenvolver Parkinson em comparação com as
mulheres.
Fatores de risco de Parkinson
A causa da doença
de Parkinson é desconhecida. Acredita-se que o sexo biológico e os
fatores ambientais contribuam para a diferença entre os sexos no
risco de desenvolver a doença.
Risco associado ao sexo
biológico
Há evidências de que o estrogênio pode ter efeitos
protetores contra o desenvolvimento da doença de Parkinson. O
estrogênio é um hormônio sexual feminino que também atua como uma
molécula de sinalização dentro do cérebro. Uma molécula de
sinalização envia informações entre as células. Embora todas as
pessoas produzam e usem estrogênio naturalmente, as mulheres tendem
a ter níveis mais altos de estrogênio do que os homens. Esses
níveis mais altos de estrogênio podem oferecer alguma proteção e
contribuir para um menor risco de Parkinson.
A maior exposição
ao estrogênio ao longo da vida tem sido associada à probabilidade
reduzida de desenvolver Parkinson. Além disso, estudos
observacionais mostram que, embora as mulheres em geral tenham menos
probabilidade de desenvolver Parkinson em comparação aos homens, a
incidência de Parkinson em mulheres na pós-menopausa é quase a
mesma que nos homens. Isso pode ser devido aos níveis reduzidos de
estrogênio neste grupo.
A doença de Parkinson é
caracterizada pela morte dos neurônios dopaminérgicos em uma área
do cérebro chamada substância negra. Esses neurônios são cruciais
para o controle motor, e sua morte está por trás da perda de
controle muscular em pessoas com Parkinson. Os estrogênios são bem
conhecidos por aumentar a capacidade do cérebro de produzir dopamina
e usá-la como uma molécula de sinalização. Este aumento da
sinalização da dopamina pode neutralizar o desenvolvimento dos
sintomas de Parkinson.
O estrogênio também pode ajudar a
proteger contra o Parkinson, evitando a morte dos neurônios
dopaminérgicos.
Em modelos de roedores com Parkinson, os
pesquisadores administraram uma droga que mata os neurônios
dopaminérgicos na substância negra para imitar os sintomas de
Parkinson. A administração de estrogênio protege os neurônios
dopaminérgicos dessa morte celular induzida por drogas. O efeito
protetor dos estrogênios nos neurônios dopaminérgicos da
substância negra também pode contribuir para a redução do risco
de Parkinson em mulheres.
Risco Associado a Fatores
Ambientais
A exposição ao longo da vida a metais pesados ou
certos pesticidas tem sido associada ao aumento do risco de
desenvolver Parkinson. Alguns tipos de trabalhos – como
agricultura, carpintaria ou metalurgia – podem levar a uma maior
exposição a esses materiais. As pessoas que trabalham nesses
empregos, portanto, podem estar em maior risco de Parkinson. Alguns
sugerem que a maior prevalência de homens trabalhando nessas
ocupações pode contribuir para o maior risco de doença de
Parkinson em homens em comparação com as mulheres.
O
traumatismo craniano também tem sido associado ao aumento do risco
de doença de Parkinson. Uma maior incidência de lesões na cabeça
em homens em comparação com as mulheres também pode contribuir
para o aumento do risco de Parkinson.
Diferenças biológicas
entre os sexos na apresentação dos sintomas
Existe uma grande
variabilidade na forma como as pessoas desenvolvem a doença de
Parkinson. Homens e mulheres, em média, tendem a apresentar
diferentes sintomas de Parkinson, com diferentes níveis de
gravidade. Alguns estudos relatam que as mulheres são mais propensas
do que os homens a exibir os seguintes sintomas não
motores:
Fadiga
Das pernas inquietas
Depressão
Mudança
de peso
Constipação
Perda de paladar ou olfato
Dor
Suor
excessivo
Os homens com
doença de Parkinson são mais propensos do que as mulheres a
apresentar deficiências na cognição. Essas deficiências podem
incluir déficits de atenção e memória de trabalho, bem como
alterações no controle de impulsos. Original em inglês, tradução
Google, revisão Hugo. Fonte: MyParkinson´sTeam.
130223 - Evidências têm se acumulado nos últimos anos para uma relação bidirecional entre o cérebro e o intestino que desempenha um papel importante na doença de Parkinson (DP). Pesquisas recentes sugerem que o microbioma intestinal desempenha um papel fundamental nessa relação e que o eixo microbioma-intestino-cérebro pode influenciar os mecanismos fisiopatológicos envolvidos no risco e progressão da DP.1
Nas últimas duas décadas, o papel significativo dos
processos relacionados ao intestino no desenvolvimento e progressão
da DP tornou-se cada vez mais evidente.2,3 O envolvimento do sistema
gastrointestinal na DP foi reconhecido há mais de 200 anos por James
Parkinson em seu ensaio seminal sobre a 'Paralisia Agitante', onde
descreveu sintomas de constipação e um “estado desordenado do
estômago e intestinos”.4 Hoje, sabemos que a DP dá origem a uma
série de sintomas gastrointestinais e manifestações clínicas e
que estes podem preceder o início dos sintomas motores em
décadas.5,6 A constipação é uma característica prodrômica
clássica da DP e, além disso, parece predizer uma pior trajetória
da doença.6-8 A síndrome do intestino irritável é comum em
pacientes com DP e pessoas com doença inflamatória intestinal têm
um risco maior de DP do que aqueles sem.9 Vários fatores dietéticos
também foram associados ao aumento ou diminuição do risco de DP,
que, pelo menos em alguns casos, pode ser mediado pelo intestino.1
O
início e a gravidade da disfunção gastrointestinal variam entre os
pacientes, mas quase todos os pacientes com DP acabarão
experimentando pelo menos um sintoma gastrointestinal.5
Quase
todos os pacientes com DP acabarão experimentando pelo menos um
sintoma gastrointestinal.5
O eixo intestino-cérebro é uma
estrada para a comunicação intestino-cérebro
O interesse na
comunicação intestino-cérebro na DP foi despertado por estudos de
Braak e colegas em 2006, que demonstraram agregados de
alfa-sinucleína (uma marca patológica da DP) no cérebro e no
sistema nervoso entérico de indivíduos autopsiados com DP, levando
os autores a levantam a hipótese de que a DP pode começar no
intestino, possivelmente por meio de um patógeno capaz de passar
pelo revestimento epitelial gástrico.10
Desde então, estudos
em modelos animais demonstraram que a alfa-sinucleína pode de fato
se espalhar do trato gastrointestinal para o cérebro, bem como do
cérebro para o trato gastrointestinal através do nervo vago.11-13 A
comunicação bidirecional entre o sistema nervoso central e entérico
tem tornou-se conhecido como o eixo intestino-cérebro. Os principais
atores neste fluxo de informações foram propostos para incluir
inflamação intestinal (e sua associação com doenças
inflamatórias intestinais e o gene LRRK), hiperpermeabilidade
intestinal ('intestino permeável'), semeadura e propagação de
alfa-sinucleína no sistema nervoso entérico, e, mais recentemente,
o microbioma intestinal (Figura 1).1,11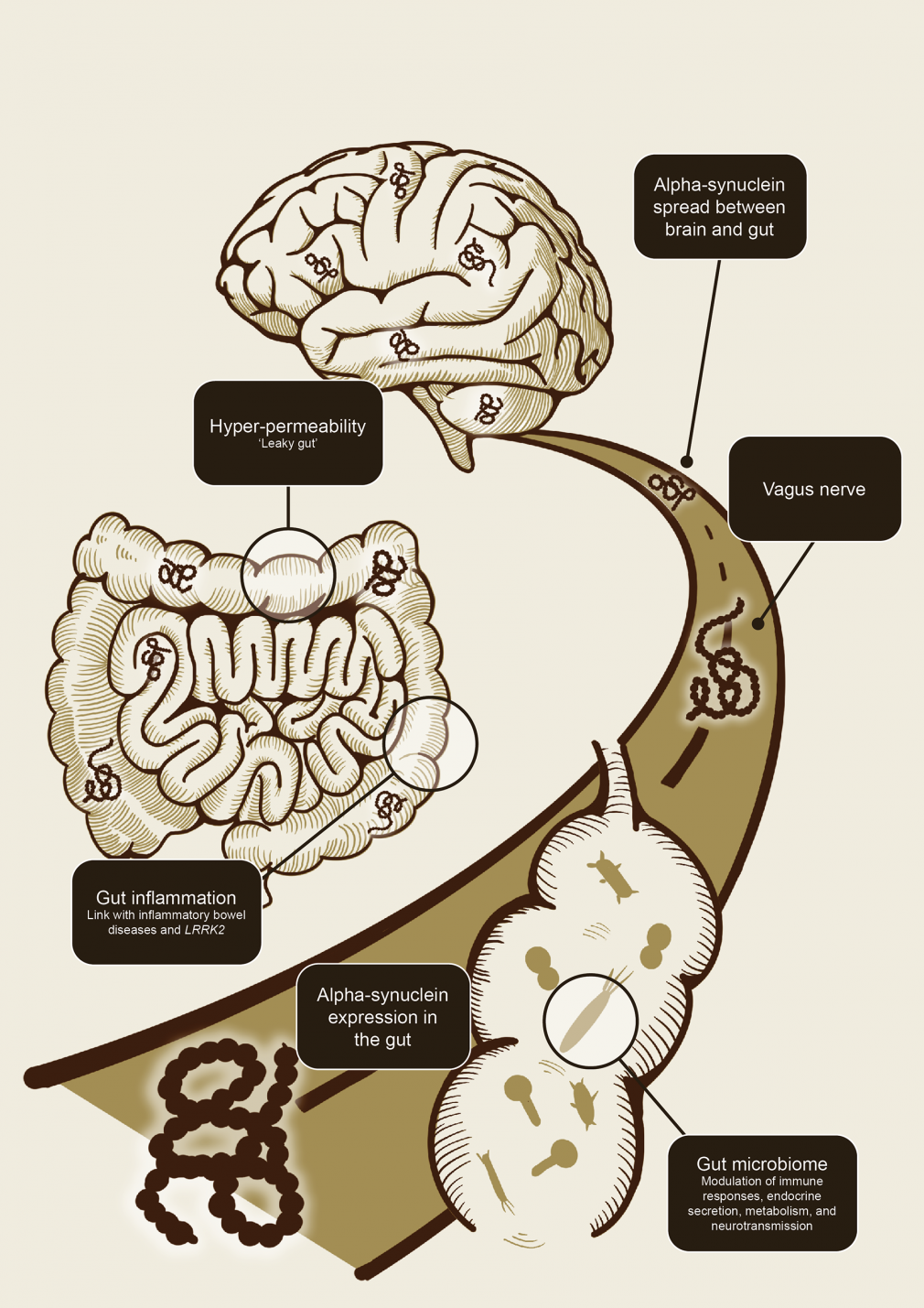 O eixo intestino-cérebro permite um fluxo bidirecional de informações entre o intestino e o cérebro.1,11-13
O eixo intestino-cérebro permite um fluxo bidirecional de informações entre o intestino e o cérebro.1,11-13
O eixo
microbioma-intestino-cérebro
Figura 1. Ilustração esquemática
de como o eixo intestino-cérebro pode contribuir para a disseminação
da patologia alfa-sinucleína (adaptado de Breen et al 2019). Foi
proposto que a inflamação intestinal e a hiperpermeabilidade e
alterações no microbioma intestinal estão associadas…
A
alfa-sinucleína, a inflamação intestinal e a permeabilidade
intestinal são elementos-chave no eixo intestino-cérebro
Tem
sido levantada a hipótese de que agregados mal dobrados de
alfa-sinucleína que se originam no sistema nervoso entérico viajam
para o cérebro via transferência transsináptica de célula a
célula semelhante a príon, embora o modo de transferência, bem
como a origem de alfa-sinucleína ainda não estão claros.11,14 Se a
DP começa no cérebro ou se começa no intestino, ou se há
fenótipos da doença tanto no intestino quanto no cérebro, é uma
área sob investigação ativa.6,15 -17
Se a DP começa no
cérebro ou se começa no intestino permanece
indeterminado.6,15-17
Em outros estudos, foi demonstrado que a
permeabilidade intestinal alterada ("intestino permeável")
e a inflamação intestinal também desempenham um papel na patologia
da DP em subconjuntos de pacientes.1,18,19
Curiosamente, alguns tipos de infecções (e subsequente inflamação da parede intestinal) mostraram induzir a expressão de alfa-sinucleína no trato gastrointestinal, o que levou à hipótese de que a expressão de alfa-sinucleína pode ser um mecanismo de defesa imune.11 Pro-sinucleína crônica. a atividade imune inflamatória é cada vez mais reconhecida como um elemento fundamental dos distúrbios neurogenerativos, incluindo a DP.19 O reconhecimento de uma conexão entre inflamação e DP foi reforçado por estudos observacionais que demonstram fortes ligações entre DP e doenças inflamatórias intestinais.18,20 Em estudos epidemiológicos e genéticos estudos, descobriu-se que pessoas com doença inflamatória intestinal tinham até 40% mais chances de desenvolver DP em comparação com aqueles sem doença inflamatória intestinal, com LRRK2 emergindo como um gene de suscetibilidade comum para ambas as doenças.18,20
O
microbioma intestinal e seu efeito na saúde do hospedeiro
Uma das
descobertas mais intrigantes relacionadas a esse campo é o papel do
microbioma intestinal na DP. Uma enorme comunidade microbiana
conhecida como microbiota reside sobre e dentro do corpo humano. Este
ecossistema invisível de micróbios está localizado em superfícies
externas e internas, como a pele, a cavidade oral e, particularmente,
dentro do trato gastrointestinal.21,22 O microbioma intestinal é
composto principalmente por bactérias, mas também inclui fungos,
vírus e protozoários , bem como seus genomas coletivos e o ambiente
que habitam.23 Esses micróbios agem como um vasto ecossistema
complexo no qual cada espécie tem o potencial de exercer diversos
efeitos sobre as espécies vizinhas.24 As estimativas mais recentes
sugerem que, para a pessoa média , células bacterianas e humanas
estão presentes em números aproximadamente iguais.25 Em uma pessoa
de referência de 70 kg, isso equivale a 38 trilhões de bactérias,
com uma massa total de cerca de 0,2 kg, a grande maioria das quais é
encontrada no intestino, particularmente no cólon .21,25
Os
microorganismos intestinais evoluíram ao longo de milhares de anos
para formar uma notável relação simbiótica com seus hospedeiros.
Em troca de alimentos por meio da ingestão dietética, os micróbios
fornecem uma variedade de funções imunológicas, digestivas e
nutricionais que são benéficas para o hospedeiro.26,27 O microbioma
e seu consórcio de genes podem ser considerados uma extensão do
repertório genético do hospedeiro para formam o que alguns agora
chamam de 'genótipo estendido'.28 Através da modificação de seu
fenótipo hospedeiro, isso pode significar que o microbioma ainda tem
o potencial de modificar a evolução humana.28
O microbioma
não é estático; é uma comunidade dinâmica que muda ao longo da
vida à medida que os indivíduos envelhecem.29,30 Diferenças
consideráveis na composição, abundância e função da microbiota
intestinal foram observadas entre indivíduos jovens e idosos em
estudos clínicos, muitas vezes demonstrando uma diminuição em
Bifidobacterium e Lactobacillus e um aumento de
Enterobacteriaceae.30,31 Essas alterações no microbioma estão
associadas a fatores como afinamento da mucosa, senescência
imunológica, mudanças na dieta e atividade física, medicamentos e
estado de saúde que ocorrem à medida que os indivíduos
envelhecem.1,32 Isso fenômeno levou à ideia de que mudanças
relacionadas à idade no microbioma intestinal podem estar associadas
à predisposição de pessoas idosas a certas doenças.31,33
Mudanças
no microbioma podem estar associadas à predisposição a certas
doenças.1,31,33
O microbioma pode ser alterado por vários
fatores, como dieta, genética, exposições ambientais, estado de
saúde e medicamentos.1 Os microrganismos intestinais também
interagem com o hospedeiro por meio de toxinas, subprodutos e
metabólitos secretados para modular as respostas imunes, secreção
endócrina, metabolismo , e neurotransmissão.34 As alterações do
microbioma podem resultar em uma mudança para uma superabundância
de bactérias associadas a um estado "não saudável" ou
patológico. Esse tipo de alteração no microbioma é geralmente
denominado disbiose e tem sido associado a uma variedade de doenças
metabólicas, gastrointestinais e neurológicas, incluindo
DP.1,20,30,31,35-37
Um papel para o microbioma intestinal na DP
Numerosos estudos examinaram o
microbioma intestinal de pacientes com DP e descobriram que ele
estava alterado em comparação com controles saudáveis.38-41 Em uma
recente análise metagenômica em larga escala do microbioma
intestinal de 490 pacientes com DP, mais de 30% dos espécies
microbianas, genes e vias testadas demonstraram alterações em
comparação com controles sem DP, retratando disbiose
generalizada.42 Tentativas de identificar os microrganismos precisos
associados à DP produziram resultados inconsistentes. No nível de
gênero, meta-análises mostraram que a abundância relativa de
bactérias anti-inflamatórias e produtoras de ácidos graxos de
cadeia curta (incluindo Blautia, Coprococcus, Roseburia, Lachnospira
e Faecalibacterium) é reduzida em pacientes com DP em comparação
com controles, enquanto os níveis de Lactobacillus, Bifidobacterium
e Akkermansia são criados. Patógenos oportunistas e bactérias
pró-inflamatórias (incluindo Alistipes, Escherichia, Bacteroides
Corynebacterium e Porphyromonas) também são enriquecidos em
pacientes com DP.34,36,43,44 Ainda não está claro se as alterações
observadas no microbioma de pacientes com DP são a ocorrência
inicial que contribui para o desenvolvimento da doença, ou se as
alterações surgem em resposta à patologia da DP; ambos são uma
possibilidade.19
Curiosamente, vários distúrbios intestinais
(incluindo infecções, disbiose, inflamação e dismotilidade), bem
como fatores dietéticos, mostraram influenciar a resposta à
medicação para DP.1 A terapêutica dirigida a micróbios está se
mostrando promissora no tratamento da DP. Estudos piloto de pequeno e
curto prazo mostraram melhorias nos sintomas motores e não motores,
como constipação e biodisponibilidade de levodopa, com intervenções
dietéticas e suplementação com probióticos/prebióticos.1 Outras
modalidades potencialmente úteis sendo testadas incluem transplante
de microbiota fecal e pequenas moléculas drogas, produtos biológicos
e metabólitos que atuam em alvos relacionados ao intestino.1
Estratégias direcionadas a patologias de DP (como agregação de
alfa-sinucleína) no sistema nervoso entérico também estão em
desenvolvimento e recentemente demonstraram sucesso em ensaios
clínicos envolvendo pacientes com DP.1,45 ,46 Em última análise,
espera-se que os avanços científicos neste campo se traduzam no uso
responsável de novas abordagens diagnósticas, prognósticas e
terapêuticas que melhorem a vida dos pacientes que vivem com DP.
Original em inglês, tradução Google, revisão Hugo. Fonte:
Neurotorium.
09 February 2023 - Globus pallidus internus deep brain stimulation evokes resonant neural activity in Parkinson’s disease
Resumo- A estimulação cerebral profunda do globo pálido interno é uma terapia estabelecida para pacientes com doença de Parkinson refratária a medicamentos. Os resultados clínicos são altamente dependentes da aplicação de estimulação em locais precisos no cérebro. No entanto, marcadores neurofisiológicos robustos são necessários para determinar a localização ideal do eletrodo e para orientar a seleção do parâmetro de estimulação pós-operatória. Neste estudo, avaliamos a atividade neural ressonante evocada no pallidum como um potencial marcador intraoperatório para otimizar a seleção de parâmetros de direcionamento e estimulação para melhorar os resultados da estimulação cerebral profunda para a doença de Parkinson.
Registros intraoperatórios de potencial de campo local foram adquiridos em 22 pacientes com doença de Parkinson submetidos à implantação de estimulação cerebral profunda do globo pálido interno (N = 27 hemisférios). Um grupo controle de pacientes submetidos a implantação no núcleo subtalâmico (N = 4 hemisférios) para doença de Parkinson ou no tálamo para tremor essencial (N = 9 pacientes) foi incluído para comparação. A estimulação de alta frequência (135 Hz) foi entregue a partir de cada contato do eletrodo sequencialmente enquanto registrava a resposta evocada dos outros contatos. A estimulação de baixa frequência (10 Hz) também foi aplicada como comparação. As características da atividade neural ressonante evocada, incluindo amplitude, frequência e localização, foram medidas e analisadas para correlação com parâmetros de estimulação terapêutica pós-operatória derivados empiricamente.
A atividade neural ressonante evocada pelo palido provocada por estimulação no globo pálido interno ou externo foi detectada em 26 dos 27 hemisférios e variou entre os hemisférios e entre os contatos estimulantes dentro dos hemisférios individuais. Explosões de estimulação de alta frequência provocaram atividade neural ressonante evocada com amplitudes semelhantes (P = 0,9), mas uma frequência mais alta (P = 0,009) e um número maior de picos (P = 0,004) do que a estimulação de baixa frequência. Identificamos um “ponto quente” no pálido póstero-dorsal, onde a estimulação evocou amplitudes de atividade neural ressonante mais altas (P < 0,001). Em 69,6% dos hemisférios, o contato que provocou a amplitude máxima no intraoperatório correspondeu ao contato empiricamente selecionado para estimulação terapêutica crônica por um clínico especialista após 4 meses de sessões de programação. A atividade neural evocada pelos núcleos palidal e subtalâmico foi semelhante, exceto pelas amplitudes palidais mais baixas. Nenhuma atividade neural ressonante evocada foi detectada no grupo de controle de tremor essencial.
Dada a sua topografia espacial e correlação com os parâmetros de estimulação pós-operatória selecionados empiricamente por médicos especialistas, a atividade neural ressonante evocada pelo palido mostra-se promissora como um marcador potencial para orientar o direcionamento intraoperatório e para auxiliar o clínico na programação da estimulação pós-operatória. É importante ressaltar que a atividade neural ressonante evocada também pode ter o potencial de orientar a programação de estimulação cerebral profunda direcional e de circuito fechado para a doença de Parkinson.
08/02/2023 - Pela primeira vez, o Brasil terá dados aprofundados sobre a prevalência e incidência da doença de Parkinson na população, a partir de um estudo de abrangência nacional. Na Bahia, uma equipe do Hospital Geral Roberto Santos (HGRS) será responsável pela coleta e análise dos dados, além do atendimento aos pacientes.
Comandado pela Universidade Federal do Rio Grande do Sul (UFRGS), em associação com The Michael J. Fox Foundation, o estudo de base populacional vai acompanhar por volta de 8 mil indivíduos acima de 60 anos, durante cinco anos, na Bahia, Rio Grande do Sul, Pará e Distrito Federal. A cidade escolhida na Bahia para coleta dos dados foi Jacobina, a cerca de 340 km de Salvador.
“Nós vamos dizer, de fato, qual é a prevalência da doença de Parkinson no Brasil. Até então, não temos um dado fidedigno, como vários outros países têm, e isso é decisivo para a construção de políticas de saúde pública. O Estado pode planejar quantos medicamentos serão alocados, quanto é necessário para a reabilitação desses indivíduos, entre outras políticas públicas que necessitam dos números epidemiológicos”, celebra o neurologista Guilherme Valença, um dos coinvestigadores principais da pesquisa e coordenador do Ambulatório de Transtornos do Movimento e Doença de Parkinson do HGRS.
Na primeira fase do estudo, serão aplicados questionários para triagem de parkinsonismo e distúrbio do comportamento do sono REM. Posteriormente, os casos rastreados como positivos serão examinados. Pelo período de cinco anos, esses indivíduos serão acompanhados, bem como aqueles com parkinsonismo sutil e uma amostra de indivíduos saudáveis.
“Vamos procurar saber não só quem tem Parkinson, mas também quais indivíduos não preenchem critérios, mas apresentam elementos que nos alertem sobre a possibilidade de vir a desenvolver a doença. Observamos elementos como olfato, sono e outros que podem nos sinalizar quem vai desenvolver Parkinson. No transcorrer do tempo, observaremos quantos deles desenvolverão a doença por ano”, explica Valença.
O neurologista destaca ainda a importância do estudo como fonte de capacitação para os profissionais de saúde do município. “Nós já iniciamos esse trabalho de levar educação para os agentes de saúde. Então, vamos deixar um legado na região”, acrescenta.
Atualmente, no Brasil, apenas dois estudos de base populacional determinaram a prevalência de parkinsonismo. Em Minas Gerais, a prevalência de doença de Parkinson foi de 3,3% para maiores de 64 anos. Já para as demais síndromes parkinsonianas, um estudo realizado na região Sudeste fornece dados sobre indivíduos maiores de 75 anos, com prevalência bruta de 10,7% para síndromes parkinsonianas. Outras regiões brasileiras não têm dados sobre a doença. Fonte: Saude ba.