150922 - Quando se pensa em Parkinson, as associações são muito comumente as dificuldades de locomoção e equilíbrio, tremores e rigidez muscular. Por isso, pode surpreender o fato de uma atividade como o uso de bicicleta ser não apenas parte da rotina de pessoas com a doença, como um grande fator de redução de diversos sintomas. É isso que estuda o projeto Por que gostamos de andar de bicicleta?, desenvolvido no Laboratório de Neurobiologia e Ritmicidade Biológica (LNRB) da UFRN e vencedor do prêmio Promovendo a Mobilidade por Bicicleta no Brasil.
O projeto foi premiado na categoria Levantamento de Dados e Pesquisas por suas relevantes contribuições e alta possibilidade de repercussão do trabalho desenvolvido. A premiação seleciona, a partir de um júri especializado, as melhores iniciativas nacionais para o benefício da mobilidade por bicicleta.
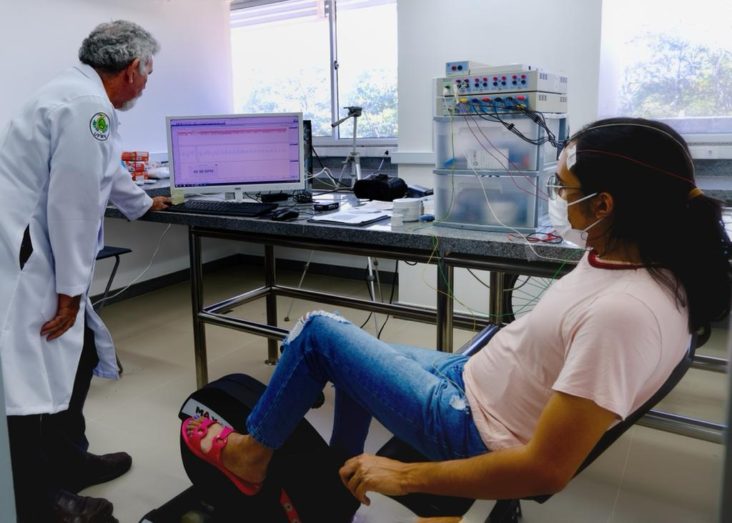
De acordo com John Fontenele Araújo, professor do Departamento de Fisiologia (DFS/UFRN) e coordenador do projeto, pesquisas anteriores já apontavam para um maior bem estar das pessoas ao andar de bicicleta. O cerne do projeto é investigar essas sensações e o funcionamento dessa atividade para pessoas com Parkinson.
“Na neurobiologia existem coisas que aumentam a frequência de um comportamento, que chamamos de ‘recompensa’. Ações que estimulam a dopamina, neurotransmissor ligado à sensação de prazer e motivação, se enquadram nessa categoria de recompensa. Portanto, estamos analisando e mostrando evidências da ativação desse sistema de recompensa no ato de pedalar, que melhora os sintomas do Parkinson por ser uma doença que leva à degeneração de substâncias ligadas à dopamina”, explica o pesquisador.
John Araújo explica que, para pessoas que já sabiam andar de bicicleta antes do diagnóstico de Parkinson, a prática é possível sem impedimentos ou dificuldades, mesmo com a doença. Já para quem não sabia, existe, mesmo assim, uma indicação do uso de bicicleta estacionária, utilizada também durante a execução da pesquisa no LNRB, que estimula a atividade cerebral de formas similares à prática em uma bicicleta móvel.
“Para responder à pergunta do quê, no ato de pedalar, faz com que as pessoas fiquem mais felizes ou, no caso do Parkinson, parem de sentir alguns sintomas, analisamos a atividade cerebral e cardíaca do indivíduo em diferentes casos: numa bicicleta horizontal ou vertical, se está só pedalando ou se está pedalando enquanto vê uma projeção de vídeo, como se estivesse em uma rua”, ressalta.
Para o futuro do projeto, após o reconhecimento e premiação, a equipe busca expandir os horizontes da pesquisa para o restante da universidade e para agentes externos. A importância dos objetos estudados é, como reforça John, um problema também de gestão pública, porque não há como estimular a prática do ciclismo para pessoas com Parkinson se as condições de locomoção, segurança e disponibilidade de espaços para essa atividade ainda são precárias.
Dessa forma, a pesquisa vai além de descobrir e investigar fatores biológicos na associação da bicicleta e do Parkinson. “Esperamos que os resultados da pesquisa sejam mais uma evidência para convencer os gestores a criarem mais infraestrutura para a mobilidade. Estamos fazendo algo científico, no laboratório, mas que tem uma implicação social. É a transferência de conhecimento da universidade para o setor público”, complementa John.
Planos futuros
A longo prazo, a pesquisa busca mostrar à sociedade alternativas para a redução dos sintomas do Parkinson por meio da prática de pedalar, oferecendo melhor qualidade de vida aos pacientes dessa doença enquanto novos tratamentos, medicamentos ou até mesmo a cura não estão disponíveis.
Atualmente, o projeto planeja uma parceria com outros setores da UFRN para a construção de imagens tridimensionais de locais como as ciclovias da UFRN, Via Costeira ou a Rota do Sol para transformá-las em vídeos de realidade virtual, estimulando ainda mais os possíveis impactos na atividade.
No dia 22 de setembro, os resultados e planejamento serão apresentados à comunidade acadêmica e ao público externo no Departamento de Políticas Públicas, reforçando a contribuição da UFRN para a construção dessas políticas. Fonte: Guiaviverbem.