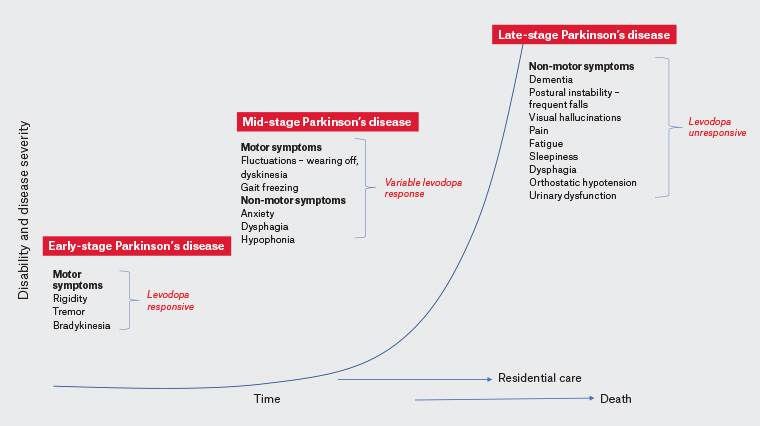
September 21, 2022 - Uma alta
ingestão basal de vitamina B12 está ligada a um menor risco de
desenvolver a doença de Parkinson (DP), sugere uma nova
pesquisa.
“Os resultados deixam a porta aberta para a
possibilidade de que a vitamina B12 possa ter um efeito benéfico na
proteção contra a DP”, o principal autor Mario H. Flores, PhD,
pesquisador da Harvard T.H. Chan School of Public Health, Boston,
Massachusetts, ao Medscape Medical News.
Os resultados foram
apresentados no Congresso Internacional da Doença de Parkinson e
Distúrbios do Movimento (MDS) 2022.
Vitaminas B e DP
Estudos
pré-clínicos anteriores sugeriram que as vitaminas B protegem
contra a DP, diminuindo os níveis plasmáticos de homocisteína e
por meio de outros efeitos neuroprotetores.
No entanto, houve
apenas dois estudos epidemiológicos de vitaminas B na DP – e seus
resultados foram inconsistentes, observou Flores.
O novo
estudo incluiu 80.965 mulheres do Nurses' Health Study e 48.837
homens do Health Professionals Follow-up Study. Todos completaram um
questionário de frequência alimentar no início e a cada 4
anos.
Os pesquisadores coletaram informações sobre a
ingestão dietética, suplementar e total de folato, vitamina B6 e
vitamina B12 ao longo de cerca de 30 anos até 2012. Eles estimaram
taxas de risco e ICs de 95% para DP de acordo com quintis de ingestão
média cumulativa.
Durante o acompanhamento, 495 mulheres e
621 homens foram diagnosticados com DP.
Os pesquisadores
ajustaram para possíveis fatores de confusão, incluindo idade, ano,
tabagismo, atividade física, ingestão de álcool ou cafeína, uso
de hormônios (em mulheres), ingestão de laticínios e flavonóides
e pontuação da dieta mediterrânea.
As análises da ingestão
total média cumulativa de folato, B6 e B12 não foram associadas ao
risco de DP. "Os resultados da análise primária da ingestão
cumulativa não foram significativos para nenhuma das vitaminas que
analisamos", disse Flores.
Os pesquisadores também
realizaram análises secundárias, incluindo avaliação de como a
ingestão mais recente de vitaminas do complexo B está relacionada
ao risco de DP. Essa análise também não encontrou associação
significativa.
No entanto, ao examinar a ingestão inicial de
vitamina B12, "vimos algumas sugestões de uma potencial
associação inversa com a DP", disse Flores.
Entre os
indivíduos com maior ingestão total de vitamina B12, houve um menor
risco de DP (relação de risco combinada para quintil superior
versus inferior, 0,74; IC 95%, 0,60-0,89; P para tendência, 0,001).
A ingestão de dieta e suplementos contribuiu para essa associação
inversa, observam os pesquisadores.
As fontes alimentares de
vitamina B12 incluem aves, carnes, peixes e laticínios; no entanto,
as principais fontes neste estudo foram multivitamínicos/suplementos
e alimentos enriquecidos como cereais, disse Flores.
Várias
limitações
Em uma tentativa de superar o risco de causalidade
reversa, os pesquisadores examinaram a ingestão de B12 durante
quatro períodos de exposição defasados: defasagens de 8, 12, 16 e
20 anos. Eles encontraram uma relação significativa entre a
ingestão no período de 20 anos e o desenvolvimento de DP.
No
geral, os resultados do estudo fornecem suporte para um possível
efeito protetor da ingestão precoce de vitamina B12 no
desenvolvimento da DP, observou Flores.
Além de estar
envolvida na regulação dos níveis de homocisteína, a vitamina B12
pode ajudar a regular a quinase 2 de repetição rica em leucina
(LRRK2), uma enzima implicada na patogênese da DP, disse ele.
No
entanto, o estudo não examinou como a deficiência de B12 pode se
relacionar ao risco de DP, o que "é algo que vale a pena
analisar em estudos futuros", disse Flores.
Ele
acrescentou que, embora os resultados de um único estudo não possam
se traduzir em recomendações sobre a ingestão ideal de vitamina
B12 para prevenir ou retardar o início da DP, a ingestão mediana no
quintil mais alto que o estudo vinculou a menos risco de DP foi de 18
µg / d na linha de base. A quantidade em multivitamínicos pode
variar de 5 a 25 µg.
Flores disse que uma limitação do
estudo foi que ele incluiu profissionais de saúde dos EUA, "a
maioria dos quais tem um estado nutricional muito bom".
Além
disso, a avaliação da ingestão de vitamina B foi autorrelatada,
portanto, pode ter havido um erro de medição – e pode ter havido
um fator de confusão não medido que poderia explicar as
associações.
Flores também enfatizou que o efeito da B12 no
risco de DP "foi muito modesto" e os resultados precisam
ser confirmados em outros estudos "idealmente analisando os
níveis circulantes de vitamina B12".
Não está pronto
para recomendar
Comentando para o Medscape Medical News, Michael
S. Okun, MD, consultor médico da Fundação Parkinson e professor e
diretor do Instituto Norman Fixel para Doenças Neurológicas da
Universidade da Flórida, Gainesville, observou que outros estudos
recentes sugeriram altas doses de B12 pode ser preventivo e um
possível tratamento na DP.
"Embora seja apenas um
objetivo secundário do estudo atual, houve um benefício potencial
relatado" neste novo estudo também, disse Okun, que não esteve
envolvido na pesquisa.
No entanto, as evidências ainda não
são fortes o suficiente para mudar os hábitos de prescrição,
observou ele. "Não recomendamos altas doses de B12 para aqueles
com risco genético de Parkinson ou para aqueles que já têm a
doença", disse Okun.
Ele acrescentou que, como vários
estudos recentes questionaram os efeitos benéficos das combinações
de multivitamínicos usadas para prevenir doenças neurológicas,
"não foi surpreendente ver resultados mostrando uma falta de
proteção contra a doença de Parkinson de início tardio com folato
[cumulativo], B6 e ingestão de B12" no estudo atual.
O
estudo foi apoiado pelo NIH. Flores e Okun não relataram relações
financeiras relevantes. Original em inglês, tradução Google,
revisão Hugo. Fonte: Medscape.