À medida que as tecnologias que integram o cérebro aos computadores se tornam mais complexas, também surgem os problemas éticos que cercam seu uso.
 |
| Um capacete contendo uma interface cérebro-computador que permite ao usuário selecionar símbolos em uma tela usando a atividade cerebral.Credit: Jean-Pierre Clatot / AFP / Getty |
Um extrato deste artigo:
(...)
Mentes em mudança
No final dos anos 80, cientistas na França inseriram eletrodos nos cérebros de pessoas com doença avançada de Parkinson. Eles pretendiam passar correntes elétricas através de regiões que eles pensavam estar causando tremores, para suprimir a atividade neural local. Essa estimulação cerebral profunda (DBS) pode ser extremamente eficaz: tremores violentos e debilitantes geralmente diminuem no momento em que os eletrodos são ativados.
A Food and Drug Administration dos EUA aprovou o uso de DBS em pessoas com doença de Parkinson em 1997. Desde então, a tecnologia passou a ser usada em outras condições: a DBS foi aprovada para tratar transtorno obsessivo-compulsivo e epilepsia, e está sendo investigada por uso em condições de saúde mental, como depressão e anorexia.
Por ser uma tecnologia que pode mudar poderosamente a atividade do órgão que gera nosso senso de personalidade, o DBS evoca preocupações de que outros tratamentos não. "Isso levanta questões sobre a autonomia porque está modulando diretamente o cérebro", diz Hannah Maslen, neuroeticista da Universidade de Oxford, no Reino Unido.
Surgiram relatos de que uma minoria de pessoas que se submetem ao DBS para a doença de Parkinson se tornam hipersexuais ou desenvolvem outros problemas de controle de impulsos. Uma pessoa com dor crônica tornou-se profundamente apática após o tratamento com DBS. “O DBS é muito eficaz”, diz Gilbert, “ao ponto de distorcer as percepções dos pacientes sobre si mesmos.” Algumas pessoas que receberam DBS para depressão ou transtorno obsessivo-compulsivo relataram que sua auto percepção (N.T.: sense of agency) havia se tornada confusa. "Você só quer saber o quanto você é mais", disse um deles. “Quanto disso é meu padrão de pensamento? Como eu lidaria com isso se eu não tivesse o sistema de estimulação? Você meio que se sente artificial.
Neuroeticistas começaram a notar a natureza complexa dos efeitos colaterais da terapia. "Alguns efeitos que podem ser descritos como alterações de personalidade são mais problemáticos do que outros", diz Maslen. Uma questão crucial é se a pessoa que está sendo estimulada pode refletir sobre como ela mudou. Gilbert, por exemplo, descreve um paciente DBS que começou a jogar compulsivamente, soprando as economias de sua família e parecendo não se importar. Ele só conseguia entender o quão problemático era seu comportamento quando a estimulação foi desligada.
Esses casos apresentam sérias dúvidas sobre como a tecnologia pode afetar a capacidade de uma pessoa de dar o consentimento para ser tratada ou de continuar com o tratamento. Se a pessoa que está passando por DBS está feliz em continuar, deve um membro da família ou médico em questão ser capaz de anulá-los? Se alguém que não seja o paciente puder encerrar o tratamento contra os desejos do paciente, isso implica que a tecnologia degrada a capacidade das pessoas de tomar decisões por si mesmas. Sugere que, se uma pessoa pensa de certa maneira apenas quando uma corrente elétrica altera sua atividade cerebral, esses pensamentos não refletem um eu autêntico.
Tais dilemas são mais espinhosos sob condições nas quais o objetivo explícito do tratamento é mudar traços ou comportamentos que contribuem para o senso de identidade de uma pessoa, como aqueles associados à anorexia nervosa da condição de saúde mental. “Se, antes do DBS, um paciente diz: 'Eu sou alguém que valoriza ser magro sobre todas as outras coisas', e então você estimula e seu comportamento ou perspectiva é modificado”, diz Maslen, “é importante saber se tais mudanças são endossadas pelo paciente”.
Ela sugere que, quando as mudanças se alinham aos objetivos terapêuticos, "é perfeitamente coerente que um paciente possa ser feliz com as maneiras pelas quais o DBS os modifica". Ela e outros pesquisadores estão trabalhando para projetar melhores protocolos de consentimento para o DBS, incluindo extensas consultas em que todos os resultados possíveis e efeitos colaterais são explorados em profundidade. (…)
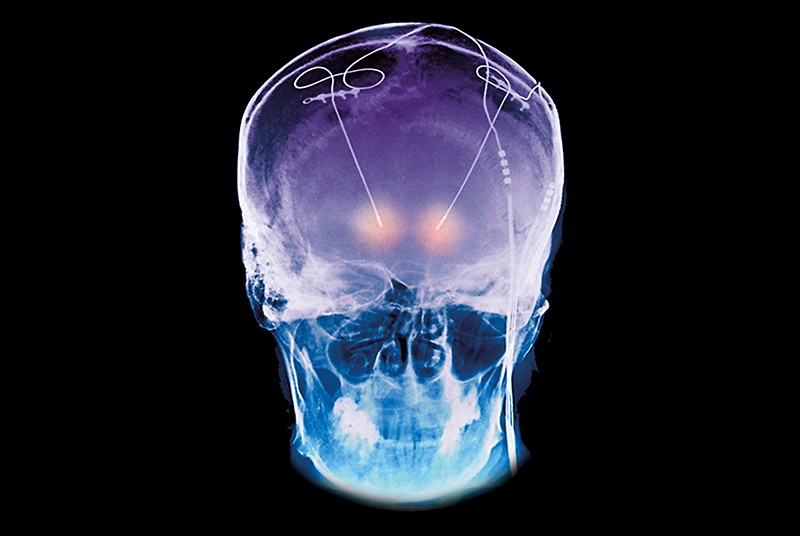 |
| Eletrodos para estimulação cerebral profunda implantados em uma pessoa com doença de Parkinson. Crédito: ZEPHYR / SPL |
Como os sintomas de muitas doenças cerebrais vêm e vão, as técnicas de monitoramento do cérebro estão sendo cada vez mais usadas para controlar diretamente os eletrodos DBS, de modo que a estimulação seja fornecida apenas quando necessário.
Os eletrodos de gravação - como aqueles que alertaram o Paciente 6 de ataques iminentes - rastreiam a atividade cerebral para determinar quando os sintomas estão ocorrendo ou estão prestes a ocorrer. Ao invés de apenas alertar o usuário para a necessidade de agir, eles acionam um eletrodo estimulante para anular essa atividade. Se uma convulsão for provável, a DBS acalma a atividade causadora; se a atividade relacionada ao tremor aumenta, o DBS suprime a causa subjacente. Tal sistema de circuito fechado foi aprovado pela Food and Drug Administration para a epilepsia em 2013, e tais sistemas para a doença de Parkinson estão se aproximando da clínica.
Para os neuroéticos, uma preocupação é que inserir um dispositivo de tomada de decisão no cérebro de alguém levanta questões sobre se essa pessoa permanece autogovernada, especialmente quando esses sistemas de malha fechada usam cada vez mais software de IA que adapta autonomamente suas operações. No caso de um dispositivo para monitorar glicose no sangue que controla automaticamente a liberação de insulina para tratar diabetes, tal tomada de decisão em nome de um paciente é incontroverso. Mas intervenções bem intencionadas no cérebro podem nem sempre ser bem-vindas. Por exemplo, uma pessoa que usa um sistema de circuito fechado para gerenciar um transtorno de humor pode se ver incapaz de ter uma experiência emocional negativa, mesmo em uma situação em que seria considerada normal, como um funeral. “Se você tem um dispositivo que constantemente aumenta seu raciocínio ou tomada de decisões”, diz Gilbert, “isso pode comprometer você como um agente”.
O dispositivo de controle de epilepsia usado pelo Paciente 6 e os outros receptores que Gilbert entrevistou foi projetado para manter os pacientes no controle, soando um aviso sobre convulsões iminentes, que permitiram ao paciente escolher se deveria tomar medicação.
Apesar disso, para cinco dos seis destinatários, o dispositivo se tornou um importante tomador de decisões em suas vidas. Um dos seis normalmente ignorou o dispositivo. O paciente 6 passou a aceitá-lo como parte integrante de seu novo eu, ao passo que três receptores, sem sentir que seu senso de identidade tinha sido fundamentalmente mudado, estavam contentes em confiar no sistema. No entanto, outro foi mergulhado em depressão e relatou que o dispositivo BCI "me fez sentir que não tinha controle".
"Você tem a decisão final", diz Gilbert, "mas, assim que perceber que o dispositivo é mais eficaz no contexto específico, você nem mesmo ouvirá o seu próprio julgamento. Você confiará no dispositivo.” Original em inglês, tradução Google, revisão Hugo. Fonte: Nature.