130721 - O sistema Abbott recentemente aprovado permite a
consulta de telessaúde e o ajuste à estimulação cerebral profunda
para a doença de Parkinson.
Quando os
medicamentos para Parkinson de Craig Overman não mantinham mais seus
sintomas sob controle, ele se tornou um candidato de livro para a
estimulação cerebral profunda ou DBS.
Então, ele se
beneficiou de tratamentos tão novos que ainda nem estão nos livros
de medicina.
Estimulação remota profunda do cérebro
para a doença de Parkinson
Essa tecnologia de ponta, aprovada
pelos EUA Food and Drug Administration, em março, permite a
programação remota e o ajuste da estimulação elétrica que faz a
estimulação cerebral profunda funcionar.
Para Overman e
sua esposa Susan, que moram em Wyoming, a cinco horas e meia de carro
do Hospital UCHealth University of Colorado, no Campus Médico de
Anschutz, menos idas ao hospital têm sido uma bênção
especial.
"Isso me economizou tempo e dinheiro",
disse Craig.
A própria estimulação cerebral profunda o
salvou muito mais do que isso.
Os Overmans vivem em
Newcastle, Wyoming. Craig, agora com 62 anos, operou equipamentos
pesados em minas de carvão a céu aberto por 37 anos a partir
de 2015. Foi quando um amigo percebeu que o braço esquerdo de Craig
não estava balançando quando ele andava. Uma visita a um
neurologista trouxe o diagnóstico de doença de Parkinson em estágio
inicial. Craig continuou com sua vida até que o Parkinson tornou
isso difícil.
No caso dele, os sintomas se manifestavam
principalmente em flutuações de rigidez muscular e movimentos
involuntários de braços e pernas, o que é conhecido como
discinesia. O remédio para Parkinson, a levodopa, ajudou, mas com o
passar do tempo, as flutuações foram mais frequentes e
imprevisíveis. Isso levou a doses maiores e mais frequentes de
levodopa até que Craig passou a tomar 20 comprimidos por dia - mais
do que o dobro do medicamento que os pacientes normalmente
tomam.

Craig Overman, que usa estimulação cerebral profunda para seu Parkinson, conversa com sua neta. Foto cortesia de Craig Overman.
Os sintomas da
doença de Parkinson aparecem
Enquanto isso, a saúde de Craig
piorou. Em 2016, sua capacidade de operar equipamentos que faziam
picapes de tamanho normal parecerem caminhões Tonka não era mais
possível, e ele ficou incapacitado. Andar tornou-se cada vez mais
difícil, a ponto de entrar em cena um andador e, mais tarde, uma
cadeira de rodas elétrica. Um arqueiro e caçador de arco
experiente, Craig se viu incapaz de manusear seu arco. Outras
atividades que ele amava - acampar, andar de quatro rodas nas Black
Hills, pescar com seu neto Hayden - de repente pareciam fora de
alcance. Fadiga e problemas de sono, sintomas comuns de Parkinson,
surgiram. Para piorar as coisas, a levodopa devastou seu sistema
digestivo.
"Ele não conseguia comer, não queria
comer", lembrou Susan.
Como tantas vezes acontece, os
desafios físicos trouxeram barreiras psicológicas, e com razão.
Craig não conseguia entrar em uma loja e ter certeza de que
conseguiria sair dela porque, como ele mesmo disse, "meus
músculos iriam se enrijecer". Craig começou a pular os jogos
juvenis de beisebol e basquete de seu neto - jogos que ele adorava
assistir - pelo mesmo motivo. Ele cada vez mais acabava assistindo
muita TV sozinho.
“Eu não tinha ambição. Coisas que
eu realmente gostava, não queria mais fazer ”, disse
Craig.
Susan, trabalhando em tempo integral como
tesoureira do condado de Weston, nunca sabia bem o que esperar ao
retornar do trabalho.
“Você nunca sabia se voltaria
para casa com ele deitado no chão”, disse ela. “Uma vez, a
ambulância tinha chegado. Houve várias idas ao pronto-socorro
porque ele não estava se sentindo bem e tinha problemas com coisas
diferentes. "
Craig, que administra o Parkinson com
estimulação cerebral profunda, está ao lado do neto na frente de
um caminhão.

Craig Overman
e seu neto. Foto cortesia de Craig Overman.
Entre na estimulação
cerebral profunda para a doença de Parkinson
Craig estava
ciente da estimulação cerebral profunda ou DBS, mas não estava
entusiasmado com a ideia. O YouTube não estava ajudando.
“Fui
à internet e comecei os vídeos das cirurgias e não consegui
terminar de assisti-los”, disse ele.
Em abril de 2020,
porém, ele sabia que algo precisava mudar. O neurologista de Craig
em Rapid City, Dakota do Sul, encaminhou-o ao Dr. Drew Kern, um
neurologista da Escola de Medicina da Universidade do Colorado e
UCHealth.
Depois de uma
discussão aprofundada com Kern sobre terapias avançadas, Craig e
Sandy tomaram a decisão de buscar a estimulação cerebral profunda.
Determinar quem é um bom candidato para DBS é vital e envolve
testes abrangentes durante dois dias. Durante esse tempo, Craig
também se encontrou com o Dr. Steven Ojemann, um neurocirurgião
estereotáxico funcional treinado na UCHealth University of Colorado.
A Ojemann tem 20 anos de experiência em DBS, a maior na região.
Toda a equipe DBS, incluindo quase 20 médicos e outros provedores,
analisou a candidatura de Craig na semana seguinte.
E eles
determinaram que o DBS funcionaria bem para ele.
A doença de Parkinson de Craig se
manifesta nos tipos de complicações motoras - em particular,
discinesia e rigidez muscular - nas quais o DBS funciona melhor. Além
disso, as fortes flutuações "liga-desliga" de Craig à
medida que as pílulas de levodopa passavam eram um sinal de que o
DBS deveria funcionar bem. Além disso, quando a levodopa estava
"ligada", melhorava drasticamente as habilidades motoras de
Craig.
"Os benefícios do DBS podem ser previstos com
base nos efeitos da medicação", explicou Kern. “Ele teve uma
melhora de 70% no desempenho motor com a medicação; no entanto, a
duração foi menor do que o ideal e ele teve discinesias
incômodas."
É importante ressaltar que a doença de
Parkinson não afetou o estado cognitivo de Craig, que DBS não
melhora. E ele ainda era jovem, não tinha comorbidades graves e
tinha um forte apoio familiar e social, na visão do DBS da UC. DBS
estava pronto.
Colocação precisa durante a cirurgia
DBS
Mas o procedimento teria que esperar. A pandemia de
coronavírus interrompeu as cirurgias eletivas em todo o Colorado,
depois as estrangulou no final de 2020. Seria janeiro de 2021 até
que os procedimentos ocorressem.
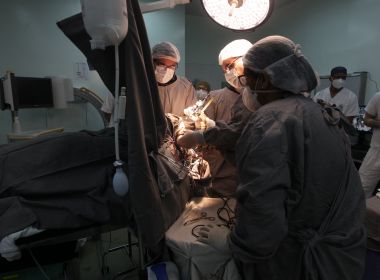
A cirurgia de estimulação
cerebral profunda para Craig envolveu três procedimentos. Durante o
primeiro e o segundo, os médicos implantaram os eletrodos nos lados
direito e esquerdo do cérebro de Craig. Durante o terceiro
procedimento, os especialistas colocaram a bateria sob a pele logo
abaixo da clavícula.
Três subespecialistas colaboraram
antes e na sala de cirurgia para a colocação dos eletrodos DBS: o
neurologista de distúrbios do movimento (Kern), o neurofisiologista
que auxilia na determinação da localização do eletrodo com base
em ouvir e observar as células cerebrais dispararem (Dr. John
Thompson )); e o neurocirurgião estereotáxico funcional (Ojemann).
O Hospital da Universidade do Colorado está entre os poucos
selecionados dos EUA. centros médicos trazendo uma gama tão
abrangente de habilidades para a sala de cirurgia DBS.
Durante essas
duas primeiras cirurgias, o trio colocou com precisão eletrodos DBS
no núcleo subtalâmico de Craig. Craig estava acordado para ambos:
seus movimentos e respostas melhoraram o direcionamento e ajudaram a
evitar efeitos adversos. Durante essas cirurgias, a equipe DBS
combina imagens intra-operatórias, neurofisiologia e resposta
clínica para posicionar com precisão os eletrodos. No caso de o
paciente não poder estar acordado para a cirurgia, a equipe também
faz DBS sob anestesia usando um sistema assistido por ressonância
magnética chamado ClearPoint, que combina orientação de
ressonância magnética em tempo real na implantação de eletrodos
DBS.
No início de abril, os Overmans estavam de volta ao
hospital para Kern programar o dispositivo DBS. Esta foi uma das
várias viagens de 330 milhas (N.T.: 530 km) que ele já havia feito.
A programação envolve o ajuste da quantidade e localização da
corrente elétrica que flui para o núcleo subtalâmico de Craig.
Susan fez vídeos com o celular de seu marido andando por um corredor
antes e depois da sessão de aproximadamente 90 minutos. Antes, ele
se mexia lenta e rigidamente com passos de bebê; depois, seus passos
são saudáveis e sua marcha parece quase normal.
No
caminho para casa, uma tempestade de neve caiu e os Overmans seguiam
um limpa-neve nos últimos 35 milhas (N.T.: 56 km) nos EUA. 85, ambos
ansiavam por não fazer esta viagem muitas vezes mais.
Programação
remota de estimulação cerebral profunda
A equipe de
estimulação cerebral profunda do Hospital da Universidade do
Colorado envolve seus pacientes na escolha do hardware a ser
implantado: Medtronic, Boston Scientific ou Abbott. Cada uma dessas
empresas de dispositivos oferece produtos excelentes, mas existem
algumas diferenças, o que faria um indivíduo escolher um em vez do
outro, sendo específico para o estilo de vida dessa pessoa.
A
Abbott recebeu a aprovação do FDA para sua tecnologia DBS de
telessaúde e ajuste remoto em março. Aqui está a perspectiva do
médico. Imagem cortesia de Abbott.
Para Craig, ele
escolheu o Abbott porque não era recarregável e, na época, podia
ter a capacidade de ser programado remotamente. Entre as cirurgias de
DBS em janeiro e a programação inicial em abril, a Abbott recebeu a
aprovação da FDA para um sistema que permite a programação remota
e o ajuste do controlador de Craig.
Craig poderia usar um
iPhone ou iPad para se conectar com Kern ou com uma enfermeira.
Usando links de vídeo seguros em redes Wi-Fi ou celulares, os
provedores de UCHealth podiam fazer visitas de telessaúde,
observando como Craig fazia toques com os dedos, passos, andava e
assim por diante, e fazia ajustes de programação como se estivesse
na mesma sala com o médico. Kern até recebeu uma licença médica
em Wyoming para poder fazer essas consultas remotas.
Os
Overmans fizeram mais duas viagens a Aurora, nenhuma das quais
envolveu tempestades de neve. A essa altura, Kern estava satisfeito
de que eles poderiam fazer a próxima visita à distância. Em meados
de maio, Kern e Craig conversaram por vídeo, Craig fez alguns
movimentos prescritos e Kern fez alguns pequenos ajustes. Craig foi o
primeiro paciente na região a receber programação DBS remota. Kern
e Craig tiveram compromissos de programação remota subsequentes e
continuarão a fazê-lo daqui para frente.
A programação
e o ajuste remotos podem funcionar tão bem para alguém a 300 milhas
ou mesmo a cinco milhas de Aurora, diz Kern, e outros pacientes
escolheram a opção de telessaúde. Ele oferece a todos, diz ele.
Mas existem algumas limitações menores: é mais difícil avaliar a
marcha em um link de vídeo e não é possível para ele sentir a
rigidez muscular. Alguns pacientes, principalmente os mais próximos
de Aurora, podem continuar preferindo as visitas no local. Mas muitos
outros certamente optarão por ajustes remotos.
Craig
Overman está de volta aos jogos de seu neto e sua saúde voltou a
tempo de apoiar os esforços esportivos juvenis de outro neto: sua
neta Payton está entrando no futebol e no basquete. Craig também
está ansioso para pescar, caçar e andar de quatro rodas. Ele cortou
sua dosagem de levodopa em cerca de 75%, recuperou o apetite e está
se sentindo com muito mais energia.
“Quero dizer, ele
tem feito de tudo”, disse Susan. "Outro dia, ele lavou o deck
com energia e o pintou, e estamos recebendo novas janelas e ele está
cortando a grama."
Craig fica maravilhado com o que o
DBS fez por ele.
“Isso mudou minha vida para melhor, e
só se passaram três meses”, disse ele. Original em inglês,
tradução Google, revisão Hugo. Fonte: UChealth.