June 30, 2017 - DUBLIN e BERLIM, 28 de junho de 2017 - A Medtronic plc (NYSE: MDT) anunciou hoje que o software SureTune (TM) 3 recebeu o CE (Conformité Européenne) Mark para estimulação cerebral profunda (DBS). O SureTune3 fornece uma visualização específica do paciente da localização do eletrodo e do volume simulado de ativação neural para ajudar os médicos a tomar decisões sobre como programar ou ajustar a terapia DBS do paciente.
A terapia Medtronic DBS possui aprovação CE Mark para doenças como a doença de Parkinson e trata sintomas como o tremor através de um dispositivo médico implantado cirurgicamente, semelhante a um pacemaker cardíaco, que entrega pulsos elétricos suaves para áreas específicas do cérebro. A estimulação elétrica dessas áreas normaliza os circuitos cerebrais que controlam os sintomas. Mais de 10 milhões de pessoas em todo o mundo vivem com doença de Parkinson.
Os avanços do SureTune3 simplificam o fluxo de trabalho do médico e permitem que as informações de planejamento cirúrgico da StealthStation (TM) sejam importadas. SureTune3 também contém um atlas 3D deformável para permitir que os médicos definam com mais precisão as estruturas anatômicas ou a região exata do cérebro que deve ser estimulada para aliviar os sintomas. O sistema SureTune3 é totalmente descarregável com a opção de trabalhar no servidor de um hospital para que as equipes clínicas multidisciplinares possam trabalhar de forma flexível. O SureTune3 atualmente não está aprovado nos Estados Unidos.
Os dados sobre SureTune3 foram apresentados hoje pelo professor Jens Volkmann, MD, PhD, FEAN, presidente e professor de neurologia na Clínica Universitária de Würzburg na reunião da World Society for Stereotactic and Functional Neurosurgery, atualmente em curso em Berlim, na Alemanha. No congresso, ele explicou como o SureTune3 está ajudando seu time com gerenciamento de pacientes. "Com SureTune3, posso integrar todos os dados do paciente - planejamento e procedimento - o que permite um gerenciamento mais personalizado de cada caso", disse o Prof. Volkmann. "O software aprimorado me permite visualizar com precisão as configurações de estimulação de cada DBS". Ao usar essa abordagem, a experiência de programação clínica, a visualização específica do paciente do volume simulado de ativação neural e planejamento estereotáxico formará um fluxo de trabalho integrado. O Prof. Volkmann também apresentou pesquisa usando o SureTune3, que pode fornecer uma visão mais aprofundada sobre a forma como os mapas de ativação neural individuais podem ser usados.
A terapia com Medtronic DBS possui aprovação de marca CE para doença de Parkinson, Distonia, Tremor Essencial, TOC e Epilepsia e é o único portfólio completo da DBS que, em condições específicas, é condicional de corpo inteiro condicional e pode ser deixado durante uma varredura de MRI.
"As últimas inovações para o nosso software SureTune levam a solução Medtronic DBS para o próximo nível: para além das nossas inovações anteriores de dispositivos condicionais de MR e além da visualização padrão do campo de estimulação", disse Brett Wall, vice-presidente sênior e presidente das Terapias do cérebro Divisão, que faz parte do Grupo de Terapia Restauradora da Medtronic. "A Medtronic tem liderado o caminho da terapia DBS há mais de 30 anos e continuaremos a explorar e desenvolver novas inovações tanto para os pacientes como para os médicos que dependem delas".
Sobre Medtronic DBS Therapy
A terapia com DBS usa um dispositivo médico implantado cirurgicamente, semelhante a um pacemaker cardíaco, para fornecer estimulação elétrica a áreas específicas do cérebro para reduzir alguns dos sintomas motores mais incapacitantes associados à doença de Parkinson, incluindo agitação, rigidez e dificuldades de movimento. O portfólio completo da Medtronic DBS é o primeiro aprovado para exames de MRI de corpo inteiro em condições específicas. Desde 1997, mais de 150.000 dispositivos Medtronic DBS foram implantados em todo o mundo.
A terapia com DBS está atualmente aprovada em vários locais do mundo, incluindo os Estados Unidos e a Europa, para o tratamento dos sintomas incapacitantes do tremor essencial e da doença de Parkinson recente e prolongada. Sob uma isenção de dispositivo humanitário (HDE) nos Estados Unidos, a terapia também pode ser usada para tratar a distonia primária intratável crônica. Na Europa, Canadá e Austrália, a terapia DBS é licenciada para o tratamento da epilepsia refratária. A terapia com DBS também é aprovada para o tratamento de transtorno obsessivo-compulsivo severo e resistente ao tratamento na União Européia e na Austrália, e nos Estados Unidos sob um HDE.
Sobre a Medtronic
A Medtronic plc (www.medtronic.com), com sede em Dublin, Irlanda, está entre as maiores empresas de tecnologia, serviços e soluções médicas do mundo - aliviando a dor, restaurando a saúde e ampliando a vida para milhões de pessoas em todo o mundo. A Medtronic emprega mais de 88.000 pessoas em todo o mundo, atendendo médicos, hospitais e pacientes em aproximadamente 160 países. A empresa está focada em colaborar com as partes interessadas em todo o mundo para receber cuidados de saúde, Juntos. Original em inglês, tradução Google, revisão Hugo. Fonte: DOT Med.
Objetivo: atualização nos dispositivos de “Deep Brain Stimulation” aplicáveis ao parkinson. Abordamos critérios de elegibilidade (devo ou não devo fazer? qual a época adequada?) e inovações como DBS adaptativo (aDBS). Atenção: a partir de maio/20 fui impedido arbitrariamente de compartilhar postagens com o facebook. Com isto este presente blog substituirá o doencadeparkinson PONTO blogspot.com, abrangendo a doença de forma geral.
sexta-feira, 30 de junho de 2017
quinta-feira, 29 de junho de 2017
O calcanhar de Aquiles do dbs
Vou tomar a
liberdade de me manifestar sobre o dbs, após experienciar quatro trocas de
marcapasso (3 descartáveis e 1 recarregável) e uma relocação de
eletrodo.
Entendo que o fato crucial para
o marcapasso cerebral funcionar bem é o acerto dos eletrodos no
alvo. Os alvos com mais "popularidade" podem ser o núcleo subtalâmico, conhecido com STN (abaixo) ou o
Globo Pálido interno, o Gpi. Os alvos são núcleos responsáveis
pelo nosso movimento e tem o tamanho de uma ervilha, que tem que ser
atravessada longitudinalmente, de pólo à pólo, pelo eletrodo. Eles
estão imersos em meio à massa cinzenta cerebral.
Para bem
localizá-los, são precedidos exames de imagem (ressonância
magnética, raios-x e tomografia) que são fundidos
computadorizadamente numa imagem tridimensional do cérebro, sempre
tendo uma referência estática, fixa, para o mapeamento, o chamado
“halo”, semelhante a uma auréola de material especial que é
atarraxada ao crânio do paciente.
De posse desta
imagem tridimensional são traçados os eixos coordenados x,y,z de
onde se localizam os núcleos que se pretende atingir. Navegando por
essas coordenadas e localizado o alvo são introduzidos os eletrodos.
Os problemas no acerto do alvo atribuiria a deficiência de pessoal habilitado e proficiente na tarefa, afora obsoleteísmos dos equipamentos hospitalares em geral.
Não é necessário dizer da dependência para o sucesso no implante, de uma experiente equipe cirúrgica. Muito diálogo com o neurocirurgião, p´ra sentir firmeza ou não, é o conselho que posso dar. No mais é rezar...
E se não houver acerto, conforme a posição em que ficou(caram) o(s) eletrodo(s), ainda pode haver possibilidade de uma programação interleaving, embora gaste mais bateria.
E se não houver acerto, conforme a posição em que ficou(caram) o(s) eletrodo(s), ainda pode haver possibilidade de uma programação interleaving, embora gaste mais bateria.
quarta-feira, 21 de junho de 2017
Critérios de elegibilidade para a estimulação profunda do cérebro na doença de Parkinson
July 2016 - RESUMO: Nesta revisão, as evidências disponíveis para orientar os clínicos quanto à elegibilidade para estimulação cerebral profunda (DBS) nas principais condições em que essas formas de terapia são geralmente indicadas - doença de Parkinson (DP), tremor e distonia - são apresentadas.
Em geral, a literatura mostra que DBS é eficaz para DP, tremor essencial e distonia idiopática. Nesses casos, pontos-chave na seleção do paciente, devem incluir o nível de incapacidade e inabilidade de administrar os sintomas usando a melhor terapia médica disponível. Os resultados no entanto, ainda não são ótimos ao lidar com outras etiologias, como tremores secundários e distonia sintomática.
Além disso, na DP, questões tais como idade e perfil neuropsiquiátrico ainda são parâmetros discutíveis. Em geral, a literatura disponível atualmente é capaz de orientar os médicos em aspectos básicos da seleção do paciente e indicações para DBS. No entanto, alguns pontos ainda são discutíveis e controversos. Essas questões devem ser refinadas e esclarecidas em estudos futuros.
INTRODUÇÃO
Durante o simpósio DBS Canada Day realizado em Toronto em 4-5 de julho de 2014, o comitê científico convidou especialistas a compartilharem seus conhecimento dos critérios de elegibilidade para estimulação cerebral profunda (DBS) para pacientes com as três indicações atuais mais comuns para estes procedimentos: doença de Parkinson (DP), tremor e distonia.
Especialistas receberam tópicos selecionados dentre os quais foram pedidos para resumir a literatura atual e destacar o que era conhecido e o que ainda era controverso no campo. Devido a dificuldades em extrair resultados objetivos e precisos baseados em evidências, conclusões em tópicos com volume uniforme relativamente limitado resultados de dados, incluindo distúrbios que às vezes são raros, as informações fornecidas derivam de estudos históricos, mas também da interpretação dos autores dos melhores dados publicados. Cada seção contém informações e conclusões que podem ser consideradas discutíveis e controversas em alguns círculos; no entanto, na perspectiva dos autores, este é o status da ciência atualmente.
Eventualmente, esta revisão particular pretende estimular a leitura adicional e pensamento crítico, sem ambição de fornecer irrefutáveis soluções para os tópicos propostos. Cada um desses tópicos será discutido nas seguintes seções:
CRITÉRIOS DE ELEGIBILIDADE PARA DBS EM DP
Background
A DBS representa um procedimento cirúrgico padrão para pacientes com DP sofrendo flutuações motoras refratárias a medicamentos e tratamentos otimizados. A cirurgia é dirigida ao tratamento de complicações motoras que são suficientemente graves para justificar o risco cirúrgico. A deficiência
derivada dessas complicações podem estar relacionadas à duração e severidade das flutuações motoras relacionadas com períodos “off” da levodopa ou discinesias. A Rating Scale unificada para a doença de Parkinson é uma medida validada e amplamente utilizada da gravidade dos sintomas motores (parte III) e flutuações motoras (Parte IV), usada para comparar resultados pré e pós-cirúrgicos.
Três alvos cirúrgicos são atualmente usados na DP, selecionados dependendo da adequação ao perfil do paciente de acordo com o perfil demográfico e características clínicas e impacto causado pelas diferentes complicações motoras: núcleo subtalâmico (STN), globus pallidus internus
(GPi) e núcleo intermediário ventral do tálamo (VIM).
Seleção de pacientes, avaliação pré-cirúrgica e segurança
A seleção do paciente deve ser realizada em centros designados por uma equipe multidisciplinar incluindo especialista em distúrbios do movimento, neurocirurgião, neuropsicólogo, psiquiatra, neuroradiologista, e enfermeiras, todos experientes no DBS. A candidatura da DBS é geralmente estabelecida de acordo com critérios de inclusão e exclusão proposto pelo programa de avaliação central para intervenções cirúrgicas e terapias em DP (CAPSIT-PD). Os seguintes fatores devem ser cuidadosamente avaliados antes de advogar a cirurgia para um determinado paciente: Duração da doença, idade, capacidade de resposta da levodopa, tipo e gravidade de sintomas refratários à levodopa, problemas cognitivos e psiquiátricos.
Distúrbios comórbidos e resultados de ressonância magnética cerebral (MRI). No presente artigo, analisamos e resumimos a atual recomendação para cada aspecto dado. Conforme recomendado pelo protocolo CAPSIT-PD, um paciente deve ter uma duração da doença de pelo menos 5 anos antes de ser considerado para cirurgia, permitindo que formas atípicas de Parkinsonismo sejam excluídas de acordo com o consenso publicado em Orientações.
Tradicionalmente, os pacientes submetidos a esses procedimentos estão em estádios relativamente avançados da doença, com complicações motoras severas e uma duração média da doença de 12 a 15 anos. Por outro lado, considerando a cirurgia mais cedo no decorrer da doença, preveniria ou atrasaria as conseqüências motoras, sociais, psicológicas e incapacidade.
Recente dados apoiam considerar DBS muito mais cedo do que atualmente aplicado para o tratamento precoce das complicações motoras em DP (Ensaio controlado de estimulação cerebral profunda em pacientes precoces com doença de Parkinson). No entanto, muitos fatores devem ser reconhecidos na decisão de quando considerar o DBS, e são necessários mais dados para estabelecer o benefício potencial do início do DBS na DP.
Embora nenhum limite de idade específico tenha sido definido em estudos clínicos de DBS, a maioria dos estudos usa a idade como um critério de exclusão. Na verdade, a maioria dos pacientes que apresenta o perfil ideal para cirurgia têm um início relativamente jovem de DP, e são mais jovens do que 70 anos no momento da cirurgia. Para casos mais antigos, várias considerações que influenciam a relação risco-benefício devem ser tomadas em conta: comorbidades, performances cognitivas, prevalência dos sintomas resistentes à levodopa e complicações no risco geral de cirurgia. Embora evidências recentes sugerem que o DBS seja seguro no seguimento a curto prazo de pacientes com DP com idade superior a 75 anos, não existem dados relativos a resultados a longo prazo. Finalmente, mais abordagens cirúrgicas conservadoras podem ser consideradas para idosos pacientes de DP (procedimentos unilaterais versus bilaterais e a escolha de alvo, GPi foi considerado mais seguro do que STN).
A resposta prévia da levodopa é relatada como o melhor fator preditivo para uma resposta positiva à cirurgia. Assim, é obrigatório para realizar um teste com levodopa em cada candidato à cirurgia para verificar e explicar ao paciente quais sinais e os sintomas são potencialmente responsivos à cirurgia.
Uma dose suficiente de levodopa para reproduzir o melhor do paciente em resposta, dado após um intervalo sem medicação de 12 horas, deve ser usado para determinar a capacidade de resposta.
Uma única dose supra-limiar de levodopa é frequentemente utilizada, tipicamente 1,5 vezes a dose da madrugada
De acordo com o CAPSIT-PD, o teste deve induzir ao menos uma diminuição de 33% na Escala de Classificação Unificada da Doença de Parkinson, parte III, pontuação total.
Características resistentes a Levodopa, incluindo problemas de marcha e equilíbrio, disartria e disfagia, geralmente não melhoram ou podem até piorar após DBS. O tipo e a gravidade desses sintomas devem ser avaliado durante o teste com levodopa em um momento em que o paciente e o examinador concordam que o pico do benefício ótimo foi obtido. Nesses pacientes, as características resistentes à levodopa podem comprometer o resultado da DBS. No entanto, a cirurgia ainda pode ser uma opção, mas somente após uma pesada análise dos benefícios esperados,
Incapacidade residual e riscos. Tremor severo é uma isenção porque pode ser pouco receptiva à levodopa, mas melhora com ambos alvos STN e VIM na cirurgia DBS.
A disfunção cognitiva e as questões psiquiátricas afetam quase todos os pacientes DP e tendem a ser mais graves à medida que a doença progride.
É fundamental estabelecer a extensão do comprometimento cognitivo e problemas comportamentais que podem não permitir um resultado cirúrgico seguro. Assim, uma avaliação pré-operatória minuciosa é obrigatória, embora não haja provas suficientes para tirar conclusões definitivas sobre a validade preditiva de qualquer avaliação, entrevista, ou teste. Quanto à cognição, a demência é uma absoluta contra-indicação para a cirurgia. Por outro lado, não há clara recomendações sobre comprometimento cognitivo leve. Com respeito a distúrbios psiquiátricos, a cirurgia geralmente é diferida em pacientes com condições psiquiátricas instáveis até os sintomas serem gerenciados adequadamente. Isto é particularmente verdadeiro para depressão e psicose. Depressão grave contínua com ideação suicida deve ser considerada uma absoluta contra-indicação à cirurgia devido ao aumento do risco de suicídio no primeiro ano após o procedimento. Evidências limitadas sugerem que GPi pode ser mais seguro do que STN para pacientes com déficit cognitivo leve ou problemas comportamentais.
Pacientes com problemas de saúde graves instáveis não são comumente considerados candidatos cirúrgicos; portanto, não há dados relativos a este subconjunto de pacientes. No entanto, embora os estudos formais sejam falta de comorbidades graves, deve ser considerada como uma contra-indicação para DBS dada a influência negativa sobre a relação risco-benefício.
Em pacientes considerados para cirurgia, imagem pré-operatória, geralmente MRI, é obrigatório. Embora alguns centros escolham evitar a cirurgia em pacientes com achados pré-operatórios de atrofia e vasculopatia cerebral, faltam dados conclusivos.
De notar, a atrofia cortical grave aumenta o risco de pós-operatório de hematomas subdurais. No entanto, além de lesões estruturais óbvias, as descobertas de imagem por si só não devem ser consideradas absolutas.
Contra-indicações para DBS.
Finalmente, uma avaliação cuidadosa de pessoal, profissional e as questões sociais de cada paciente são fundamentais para alcançar um bom resultado após o DBS. Os períodos anteriores, durante e depois da cirurgia exigem uma grande quantidade de cooperação e motivação de pacientes e cuidadores. A ausência de um apoio sólido de um cuidador deve ser considerado um motivo para impedir o DBS.
Em conclusão, vários fatores devem ser tomados em conta quando se considera cirurgia em pacientes com DP e a avaliação do risco-benefício por um multidisciplinar especializado. A equipe é obrigatória em todos os casos.
CRITÉRIOS DE ELEGIBILIDADE PARA DBS EM DYSTONIA E TREMOR (Por não referir-se ao Parkinson, não traduzido) (segue...) Original em inglês, tradução Google, revisão Hugo. Fonte: Cambridge. Leia mais sobre elegibilidade aqui: How many parkinsonian patients are suitable candidates for deep brain stimulation of subthalamic nucleus? Results of a questionnaire.
Em geral, a literatura mostra que DBS é eficaz para DP, tremor essencial e distonia idiopática. Nesses casos, pontos-chave na seleção do paciente, devem incluir o nível de incapacidade e inabilidade de administrar os sintomas usando a melhor terapia médica disponível. Os resultados no entanto, ainda não são ótimos ao lidar com outras etiologias, como tremores secundários e distonia sintomática.
Além disso, na DP, questões tais como idade e perfil neuropsiquiátrico ainda são parâmetros discutíveis. Em geral, a literatura disponível atualmente é capaz de orientar os médicos em aspectos básicos da seleção do paciente e indicações para DBS. No entanto, alguns pontos ainda são discutíveis e controversos. Essas questões devem ser refinadas e esclarecidas em estudos futuros.
INTRODUÇÃO
Durante o simpósio DBS Canada Day realizado em Toronto em 4-5 de julho de 2014, o comitê científico convidou especialistas a compartilharem seus conhecimento dos critérios de elegibilidade para estimulação cerebral profunda (DBS) para pacientes com as três indicações atuais mais comuns para estes procedimentos: doença de Parkinson (DP), tremor e distonia.
Especialistas receberam tópicos selecionados dentre os quais foram pedidos para resumir a literatura atual e destacar o que era conhecido e o que ainda era controverso no campo. Devido a dificuldades em extrair resultados objetivos e precisos baseados em evidências, conclusões em tópicos com volume uniforme relativamente limitado resultados de dados, incluindo distúrbios que às vezes são raros, as informações fornecidas derivam de estudos históricos, mas também da interpretação dos autores dos melhores dados publicados. Cada seção contém informações e conclusões que podem ser consideradas discutíveis e controversas em alguns círculos; no entanto, na perspectiva dos autores, este é o status da ciência atualmente.
Eventualmente, esta revisão particular pretende estimular a leitura adicional e pensamento crítico, sem ambição de fornecer irrefutáveis soluções para os tópicos propostos. Cada um desses tópicos será discutido nas seguintes seções:
CRITÉRIOS DE ELEGIBILIDADE PARA DBS EM DP
Background
A DBS representa um procedimento cirúrgico padrão para pacientes com DP sofrendo flutuações motoras refratárias a medicamentos e tratamentos otimizados. A cirurgia é dirigida ao tratamento de complicações motoras que são suficientemente graves para justificar o risco cirúrgico. A deficiência
derivada dessas complicações podem estar relacionadas à duração e severidade das flutuações motoras relacionadas com períodos “off” da levodopa ou discinesias. A Rating Scale unificada para a doença de Parkinson é uma medida validada e amplamente utilizada da gravidade dos sintomas motores (parte III) e flutuações motoras (Parte IV), usada para comparar resultados pré e pós-cirúrgicos.
Três alvos cirúrgicos são atualmente usados na DP, selecionados dependendo da adequação ao perfil do paciente de acordo com o perfil demográfico e características clínicas e impacto causado pelas diferentes complicações motoras: núcleo subtalâmico (STN), globus pallidus internus
(GPi) e núcleo intermediário ventral do tálamo (VIM).
Seleção de pacientes, avaliação pré-cirúrgica e segurança
A seleção do paciente deve ser realizada em centros designados por uma equipe multidisciplinar incluindo especialista em distúrbios do movimento, neurocirurgião, neuropsicólogo, psiquiatra, neuroradiologista, e enfermeiras, todos experientes no DBS. A candidatura da DBS é geralmente estabelecida de acordo com critérios de inclusão e exclusão proposto pelo programa de avaliação central para intervenções cirúrgicas e terapias em DP (CAPSIT-PD). Os seguintes fatores devem ser cuidadosamente avaliados antes de advogar a cirurgia para um determinado paciente: Duração da doença, idade, capacidade de resposta da levodopa, tipo e gravidade de sintomas refratários à levodopa, problemas cognitivos e psiquiátricos.
Distúrbios comórbidos e resultados de ressonância magnética cerebral (MRI). No presente artigo, analisamos e resumimos a atual recomendação para cada aspecto dado. Conforme recomendado pelo protocolo CAPSIT-PD, um paciente deve ter uma duração da doença de pelo menos 5 anos antes de ser considerado para cirurgia, permitindo que formas atípicas de Parkinsonismo sejam excluídas de acordo com o consenso publicado em Orientações.
Tradicionalmente, os pacientes submetidos a esses procedimentos estão em estádios relativamente avançados da doença, com complicações motoras severas e uma duração média da doença de 12 a 15 anos. Por outro lado, considerando a cirurgia mais cedo no decorrer da doença, preveniria ou atrasaria as conseqüências motoras, sociais, psicológicas e incapacidade.
Recente dados apoiam considerar DBS muito mais cedo do que atualmente aplicado para o tratamento precoce das complicações motoras em DP (Ensaio controlado de estimulação cerebral profunda em pacientes precoces com doença de Parkinson). No entanto, muitos fatores devem ser reconhecidos na decisão de quando considerar o DBS, e são necessários mais dados para estabelecer o benefício potencial do início do DBS na DP.
Embora nenhum limite de idade específico tenha sido definido em estudos clínicos de DBS, a maioria dos estudos usa a idade como um critério de exclusão. Na verdade, a maioria dos pacientes que apresenta o perfil ideal para cirurgia têm um início relativamente jovem de DP, e são mais jovens do que 70 anos no momento da cirurgia. Para casos mais antigos, várias considerações que influenciam a relação risco-benefício devem ser tomadas em conta: comorbidades, performances cognitivas, prevalência dos sintomas resistentes à levodopa e complicações no risco geral de cirurgia. Embora evidências recentes sugerem que o DBS seja seguro no seguimento a curto prazo de pacientes com DP com idade superior a 75 anos, não existem dados relativos a resultados a longo prazo. Finalmente, mais abordagens cirúrgicas conservadoras podem ser consideradas para idosos pacientes de DP (procedimentos unilaterais versus bilaterais e a escolha de alvo, GPi foi considerado mais seguro do que STN).
A resposta prévia da levodopa é relatada como o melhor fator preditivo para uma resposta positiva à cirurgia. Assim, é obrigatório para realizar um teste com levodopa em cada candidato à cirurgia para verificar e explicar ao paciente quais sinais e os sintomas são potencialmente responsivos à cirurgia.
Uma dose suficiente de levodopa para reproduzir o melhor do paciente em resposta, dado após um intervalo sem medicação de 12 horas, deve ser usado para determinar a capacidade de resposta.
Uma única dose supra-limiar de levodopa é frequentemente utilizada, tipicamente 1,5 vezes a dose da madrugada
De acordo com o CAPSIT-PD, o teste deve induzir ao menos uma diminuição de 33% na Escala de Classificação Unificada da Doença de Parkinson, parte III, pontuação total.
Características resistentes a Levodopa, incluindo problemas de marcha e equilíbrio, disartria e disfagia, geralmente não melhoram ou podem até piorar após DBS. O tipo e a gravidade desses sintomas devem ser avaliado durante o teste com levodopa em um momento em que o paciente e o examinador concordam que o pico do benefício ótimo foi obtido. Nesses pacientes, as características resistentes à levodopa podem comprometer o resultado da DBS. No entanto, a cirurgia ainda pode ser uma opção, mas somente após uma pesada análise dos benefícios esperados,
Incapacidade residual e riscos. Tremor severo é uma isenção porque pode ser pouco receptiva à levodopa, mas melhora com ambos alvos STN e VIM na cirurgia DBS.
A disfunção cognitiva e as questões psiquiátricas afetam quase todos os pacientes DP e tendem a ser mais graves à medida que a doença progride.
É fundamental estabelecer a extensão do comprometimento cognitivo e problemas comportamentais que podem não permitir um resultado cirúrgico seguro. Assim, uma avaliação pré-operatória minuciosa é obrigatória, embora não haja provas suficientes para tirar conclusões definitivas sobre a validade preditiva de qualquer avaliação, entrevista, ou teste. Quanto à cognição, a demência é uma absoluta contra-indicação para a cirurgia. Por outro lado, não há clara recomendações sobre comprometimento cognitivo leve. Com respeito a distúrbios psiquiátricos, a cirurgia geralmente é diferida em pacientes com condições psiquiátricas instáveis até os sintomas serem gerenciados adequadamente. Isto é particularmente verdadeiro para depressão e psicose. Depressão grave contínua com ideação suicida deve ser considerada uma absoluta contra-indicação à cirurgia devido ao aumento do risco de suicídio no primeiro ano após o procedimento. Evidências limitadas sugerem que GPi pode ser mais seguro do que STN para pacientes com déficit cognitivo leve ou problemas comportamentais.
Pacientes com problemas de saúde graves instáveis não são comumente considerados candidatos cirúrgicos; portanto, não há dados relativos a este subconjunto de pacientes. No entanto, embora os estudos formais sejam falta de comorbidades graves, deve ser considerada como uma contra-indicação para DBS dada a influência negativa sobre a relação risco-benefício.
Em pacientes considerados para cirurgia, imagem pré-operatória, geralmente MRI, é obrigatório. Embora alguns centros escolham evitar a cirurgia em pacientes com achados pré-operatórios de atrofia e vasculopatia cerebral, faltam dados conclusivos.
De notar, a atrofia cortical grave aumenta o risco de pós-operatório de hematomas subdurais. No entanto, além de lesões estruturais óbvias, as descobertas de imagem por si só não devem ser consideradas absolutas.
Contra-indicações para DBS.
Finalmente, uma avaliação cuidadosa de pessoal, profissional e as questões sociais de cada paciente são fundamentais para alcançar um bom resultado após o DBS. Os períodos anteriores, durante e depois da cirurgia exigem uma grande quantidade de cooperação e motivação de pacientes e cuidadores. A ausência de um apoio sólido de um cuidador deve ser considerado um motivo para impedir o DBS.
Em conclusão, vários fatores devem ser tomados em conta quando se considera cirurgia em pacientes com DP e a avaliação do risco-benefício por um multidisciplinar especializado. A equipe é obrigatória em todos os casos.
CRITÉRIOS DE ELEGIBILIDADE PARA DBS EM DYSTONIA E TREMOR (Por não referir-se ao Parkinson, não traduzido) (segue...) Original em inglês, tradução Google, revisão Hugo. Fonte: Cambridge. Leia mais sobre elegibilidade aqui: How many parkinsonian patients are suitable candidates for deep brain stimulation of subthalamic nucleus? Results of a questionnaire.
Com relação ao tema "elegibilidade", recomendo a leitura dos comentários postados AQUI, os quais considero de absoluta importância.
quinta-feira, 8 de junho de 2017
Novo aplicativo permite que os pacientes de Parkinson ajustem sua estimulação cerebral profunda
por Wendy Henderson
JUNE 8, 2017 - Neste vídeo da CBS New York, o Dr. Max Gomez discute um novo aplicativo móvel que permite que as pessoas que vivem com doença de Parkinson ajustem seus estimuladores cerebrais.
Algumas pessoas com doença de Parkinson optam por ter estimuladores profundos do cérebro (DBS) inseridos em seu cérebro como forma de controlar seus tremores. Eles funcionam enviando sinais elétricos para o cérebro que acalmam os tremores, mas o sistema muitas vezes precisa de ajustes regulares para obter os melhores resultados para os pacientes, o que significou várias visitas ao consultório médico.
O novo aplicativo permite aos pacientes tirar vídeos de seus tremores para enviar diretamente ao médico, que pode ajustar as configurações. O aplicativo se conecta ao dispositivo DBS por meio de bluetooth e os pacientes podem controlar os sinais dentro dos parâmetros predefinidos para ativar ou desativar os sinais mais altos ou inferiores. Original em inglês, tradução Google, revisão Hugo. Fonte: ParkinsonNews Today.
terça-feira, 6 de junho de 2017
O pacemaker minúsculo sem fio pode residir no coração e duplo como desfibrilador (ainda não aplicável ao parkinson)
JUNE 6TH, 2017 - Embora já existam marcapassos no mercado tão pequenos que se encaixam dentro do coração, eliminando assim a necessidade de cabos de eletrodos, esses dispositivos ainda dependem de uma bateria com vida útil limitada. Esses implantes exigem ajustes e substituição eventualmente, procedimentos que podem ser difíceis para os pacientes, criar custos adicionais e colocar o desafio de escolher se os implantou em primeiro lugar.
Na semana em curso, o IEEE International Microwave Symposium (IMS) em Honolulu, no Havaí, os pesquisadores da Rice University e Texas Heart Institute estão apresentando um protótipo de marcapasso que usa um capacitor em vez de uma bateria que pode ser recarregada usando um transmissor sem fio. O transmissor de microondas pode ficar fora do corpo, contendo a bateria real que é a fonte da energia do sistema. Como o capacitor é substancialmente grande, ele também pode ser usado como um desfibrilador, fornecendo suporte adicional para pessoas em risco de arritmias perigosas.
O dispositivo, que ainda não parece um produto final, contém um chip CMOS com uma antena embutida e a eletrônica para converter os sinais elétricos e gerar sinais de estimulação. Os sinais de estimulação são controlados pelo aumento e diminuição da potência do transmissor.
Um porco serviu como o primeiro teste em que o novo marcapasso foi testado, cuja freqüência cardíaca foi controlada com sucesso entre 100 e 172 bpms.
Os pesquisadores acreditam que, por causa do tamanho pequeno do pacemaker, a ausência de fios para conexão em eletrodos e a capacidade em ser alimentado sem fio, pode tornar viável o ritmo de ambos os ventrículos, já que atualmente apenas o ventrículo direito é estimulado devido a vários fatores. Original em inglês, tradução Google, revisão Hugo. Fonte: Medgadget.
Em que pese a utlização exemplificada seja para uso cardíaco, não há dúvida que a evolução em breve chegará ao parkinson, aliada ao dispositivo de implante apresentado abaixo. O problema será arranjar espaço disponível no cérebro, talvez sob o couro cabeludo, o que seria uma protuberância não maior do que as experienciadas hoje na conexão dos eletrodos com a cablagem vinda do gpi.
segunda-feira, 5 de junho de 2017
SandShark âncora para fixação de neuroestimuladores de pulsos
JUNE 5TH, 2017 - A maioria dos sistemas de neuroestimulação implantáveis consistem em um gerador de pulso, que parece um marcapasso, e os fios de eletrodos através dos quais a corrente elétrica é entregue. A Stimwave Technologies, de Ft Lauderdale, na Flórida, desenvolveu sistemas de neurostimulação em que apenas o componente eletrodo é implantado, enquanto a energia é entregue de forma sem fio através de um dispositivo separado colocado contra a pele perto do implante.
Agora, o sistema de âncoras injetáveis percutâneas da SandShark da empresa foi aprovado na Europa, e ajuda a afixar os neuroestimuladores sem fio implantáveis da Stimwave dentro do tecido alvo.
A implantação é um procedimento minimamente invasivo que pode ser realizado em um ambiente ambulatorial. Envolve primeiro a injetação do estimulador, que tem apenas alguns milímetros de comprimento, e depois desliza o SandShark sobre o implante e empurra-o para os ligamentos ou outros tecidos conjuntivos rígidos. A âncora pode ser vista sob fluoroscopia de raios-X, e uma vez no lugar, o mecanismo é ativado para abrir as asas da âncora para que esta seja travada no lugar. A orientação do implante é preservada durante o processo, ajudando a garantir que ele esteja alinhado adequadamente com os nervos alvo próximos. Original em inglês, tradução Google, revisão Hugo. Fonte: Medgadget.
Mas confesso que não entendi direito como é o método de colocação do gerador de pulsos (seria tipo uma fisga de arpão de caça submarina?), mas se facilitar a colocação, dispensando de certa forma a cirurgia, trataria-se de um grande avanço. Com isso, quando e se aplicável ao parkinson, a cirurgia dbs resumiria-se à colocação dos eletrodos no núcleo subtalâmico, se for o caso. A alimentação elétrica do gerador de pulsos se daria remotamente, provavelmente ondas de rádio ou microondas. Não teríamos os fios passando pelo lado interno do pescoço e por trás da orelha. Facilitaria em muito a vida de quem tem que substituir o gerador por esgotamento da bateria, o que dispensaria a cirurgia a cada troca de gerador de pulsos.
sábado, 27 de maio de 2017
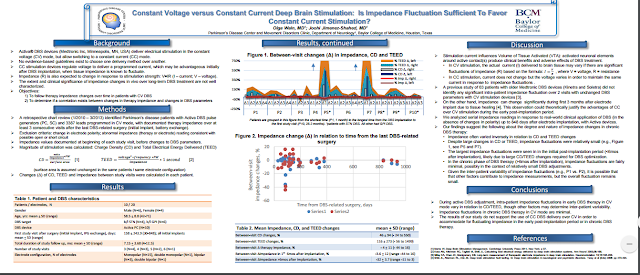
Terapia DBS para a doença de Parkinson
DBS controlado por corrente versus DBS controlado por tensão
Antecedentes do Estudo
A estimulação cerebral profunda (DBS) é um tratamento cirúrgico usado para aliviar alguns dos mais debilitantes sintomas de doença de Parkinson avançada (DP). O tratamento ajuda a controlar os sintomas motores de DP usando um sistema médico DBS implantado cirurgicamente, um dispositivo que envia estimulação elétrica através de eletrodos (condutores metálicos) para partes específicas do cérebro que controlam o movimento.
Atualmente, dois tipos de sistemas DBS estão disponíveis para terapia DBS:
Sistemas controlados por tensão (VC): Sistemas DBS que controlam a estimulação do cérebro, ajustando os volts, ou a força que "empurra" a eletricidade do dispositivo.
Sistemas controlados pela corrente (CC): sistemas DBS que controlam a estimulação do cérebro, ajustando a corrente, ou a taxa que a eletricidade flui do dispositivo.
Embora a terapia DBS tradicionalmente use sistemas de tensão controlada, uma grande preocupação com VC na estimulação é que o acúmulo de tecido nos eletrodos pode causar alterações de resistência. Alteram a tensão (ou "intensidade") da estimulação que atinge o cérebro. Como resultado, pacientes com os sistemas VC podem:
Experienciar efeitos secundários indesejados devido a sobre-estimulação
Necessidade de que suas configurações de estimulação sejam reprogramadas várias vezes para sentir os benefícios do DBS.
No entanto, um estudo recente realizado por pesquisadores da Cleveland Clinic em Ohio estabeleceu que o uso de sistemas DBS controlados pela corrente podem minimizar as flutuações de tensão produzidas com alterações de resistência e - como resultado - ajudam a reduzir os efeitos colaterais da terapia DBS e o tempo necessário para programar cada dispositivo. Esta sugestão é baseada numa análise comparativa das flutuações de tensão que ocorrem durante o DBS controlado por tensão e por corrente.
Objetivo do Estudo
O objetivo do estudo foi examinar as flutuações nas tensões produzidas no cérebro durante o DBS controlado por tensão e corrente e para avaliar as vantagens potenciais de usar sistemas CC em vez de sistemas VC.
Durante o estudo, os pesquisadores compararam as tensões produzidas nos cérebros em dois laboratórios, primatas durante DBS controlado por tensão e corrente. Esses primatas incluíam dois
macacos, variando de 8 a 10 anos de idade e pesando aproximadamente 11-13lbs.
Métodos de Estudo
A fim de avaliar as vantagens potenciais da utilização de sistemas controlados por corrente para a terapia DBS, os pesquisadores usaram os seguintes métodos:
Primeiro, para entregar a terapia DBS aos cérebros dos macacos, os pesquisadores implantaram 3 eletrodos de DBS em regiões do cérebro de cada macaco (ou seja, globus Pálido, núcleo subtalâmico e regiões do tálamo do cérebro).
Em seguida, para monitorar a tensão de estimulação produzida no cérebro, os pesquisadores implantaram eletrodos de gravação de 2 mm de distância de cada eletrodo DBS. Esses eletrodos de gravação incluíam:
Eletrodos de gravação de canal único com um local de gravação
Eletrodos de gravação multicanal com vários locais de gravação.
Depois, para comparar as flutuações de tensão produzidas durante a tensão do DBS controlado pela corrente, os pesquisadores conectaram os eletrodos DBS de cada macaco a um VC e CC e conduziram as seguintes experiências examinando:
1. Mudanças de tensão após a implantação do eletrodo DBS: Para examinar como o acúmulo de tecido após o implante do eletrodo pode afetar as tensões produzidas durante o controle da voltagem no DBS, os pesquisadores:
Compararam as tensões máximas (máximas) registradas no cérebro de cada macaco.
No dia 1 e dia 7 após a implantação.
2. Mudanças de tensão durante DBS controlado por tensão: Para examinar como a estimulação contínua pode afetar as tensões produzidas durante DBS de tensão controlada, os pesquisadores:
Realizaram um conjunto de quatro experimentos para comparar as tensões de pico registradas no cérebro de cada macaco durante 60 minutos de estimulação de VC.
3. Mudanças de tensão ao longo do curso de DBS controlado por tensão versus controle de corrente:
Para examinar as diferenças nas flutuações de tensão produzidas ao longo do controle por tensão e controlada por corrente DBS, os pesquisadores:
Conduziram um conjunto de três experimentos para comparar as tensões de pico registradas após a estimulação inicial (1-segundo) de VC e CC e após contínua (60-Minuto) VC e estimulação CC.
Por fim, para monitorar as alterações de resistência relacionadas ao tecido que poderiam afetar as tensões registradas, durante cada experimento, os pesquisadores mediram:
A resistência elétrica de cada eletrodo DBS várias vezes durante cada experimento
A resistência elétrica dos eletrodos de gravação no início e no final de cada experimento.
Resultados do Estudo
Em resposta às potenciais vantagens da utilização de sistemas controlados por corrente, os dados do estudo sugerem que - ao contrário da estimulação VC - voltagens produzidas no cérebro, durante o DBS controlado pela corrente são minimamente afetados por alterações de resistência relacionadas com os tecidos. Esta sugestão foi baseada em uma análise das mudanças de resistência e flutuações de tensão nos cérebros de dois macacos: 1) após a implantação do eletrodo DBS, 2) durante a fase contínua do DBS controlado por tensão, e 3) ao longo de DBS controlado por tensão versus controlado por corrente.
De acordo com as alterações de resistência relacionadas ao tecido e as gravações de voltagem no cérebro de cada macaco, os pesquisadores descobriram que:
Do dia 1 ao dia 7 após a implantação do eletrodo DBS:
O pico de tensão produzido no cérebro durante a tensão controlada do DBS diminuiu uma média de 38,6 ± 10,6%
A resistência elétrica dos eletrodos DBS aumentou em média de 298 ± 136%.
Durante 60 minutos de DBS de tensão contínua controlada:
O pico de tensão produzido no cérebro aumentou rapidamente durante os primeiros 10-15min de
Estimulação, aumentando em média 19,3 ± 6,2% após uma hora cheia de estimulação de VC
A resistência elétrica dos eletrodos DBS diminuiu rapidamente durante os primeiros 10-15min de estimulação, diminuindo em média 47,9 ± 16,7% após uma hora cheia de estimulação VC.
Durante o curso de DBS inicial (de 1 segundo) a contínuo (60 minutos) controlado por tensão e
DBS de corrente controlada:
O pico de tensão produzido no cérebro durante a tensão controlada no DBS aumentou significativamente em média de 54,8 ± 54,5%
O pico de tensão produzido no cérebro durante a corrente controlada no DBS aumentou minimamente por uma média de 6,5 ± 1,1%
A resistência elétrica dos eletrodos DBS diminuiu em média de 48,9 ± 30,1%.
Em conjunto, estes achados sugerem que: 1) o acúmulo de tecido após a implantação do eletrodo DBS causa um aumento na resistência do eletrodo que corresponde a uma diminuição nas tensões produzidas. Durante o DBS controlada por tensão, 2) a estimulação contínua através de elétrodos DBS inverte parte do acúmulo de tecido e provoca uma diminuição da resistência do eletrodo que corresponde a um aumento nas tensões produzidas durante o DBS controlado por tensão, e 3) As variações de tensão observadas ao longo da DBS controlada por tensão são reduzidas durante o DBS controlado pela corrente.
Discussão do Estudo e Implicações
Enquanto tecido ao redor dos eletrodos DBS naturalmente mudam como resultado da reação do corpo a um implante ou como consequência de uma estimulação prolongada, estas alterações do tecido podem alterar a resistência elétrica dos eletrodos DBS e produzir flutuações de tensão no DBS que podem contribuir para:
O aparecimento de efeitos secundários indesejados durante a estimulação DBS
Dificuldades na programação clínica de sistemas DBS.
Em geral, o estudo descobriu que as alterações na resistência do eletrodo DBS afeta voltagens produzidas no cérebro durante a DBS controlada por tensão. No entanto, essas flutuações de tensão podem ser minimizadas com o uso de DBS de corrente controlada. Este resultado é evidente pela variabilidade significativa das tensões produzidas nos cérebros dos macacos durante a estimulação de VC, e, em contraste, a estabilidade relativa das tensões produzidas no cérebros dos macacos durante a estimulação CC.
Com base nesses resultados, os pesquisadores recomendam que os sistemas controlados por corrente sejam substituídos por sistemas controlados por tensão como padrão, como hardware clínico para terapia DBS.
A adoção de sistemas CC podem oferecer três vantagens sobre os sistemas VC: 1) permitir uma
comparação precisa das configurações de estimulação entre os pacientes com DP, 2) reduzir as
indesejadas variáveis quando pesquisados os benefícios comportamentais e funcionais / efeitos colaterais da estimulação elétrica, e 3) fornecer um efeito de estimulação mais confiável durante a programação do hardware DBS. Contudo, o estudo foi realizado apenas em um modelo animal e envolveu apenas um pequeno número de indivíduos, Estudos adicionais devem ser conduzidos para explorar as vantagens potenciais do DBS numa amostra de estudo humano maior. Original em inglês, tradução Google, revisão Hugo. Fonte: dbs 4PD.
Ou seja: A estimulação por voltagem pode a médio e longo prazos provocar o aumento da resistência elétrica no entorno do eletrodo, levando a ser entregue ao alvo, voltagem inferior à programada. Este aumento de resistência pelo espessamento dos tecidos junto aos eletrodos não influenciaria muito na estimulação por corrente. Lembrando que os estimuladores, ora em desuso, Kinetra da Medtronic, não permitiam a estimulação por corrente (CC). Já tal opção é presente nos Activa SD e Activa RC. Os estimuladores da Abbott (ex St Jude) desconheço se possibilitam estimulação por ambos, tensão (VC) e corrente (CC), até onde sabia não teriam a opção tensão - voltagem (VC). O que, sem dúvida é uma desvantagem. Converse com seu médico.
Corrente Constante versus Tensão Constante na Estimulação Cerebral Profunda do Núcleo Subtalâmico na Doença de Parkinson
2015 Feb 18 – Resumo - Introdução: O estimulação cerebral profunda (DBS) do núcleo subtalâmico (STN) é uma terapia estabelecida para a doença de Parkinson avançada (DP). A eficácia e a segurança motora foram estabelecidas para dispositivos de tensão constante (CV) e mais recentemente para dispositivos de corrente constante (CC). Os dispositivos de CC ajustam a tensão de saída para fornecer a estimulação do CC independentemente da flutuação da impedância, quando a corrente aplicada pela estimulação do CV depende da impedância que pode mudar ao longo do tempo. Nenhum estudo comparou diretamente os efeitos clínicos dessas duas modalidades de estimulação.
Objetivo: Comparar a segurança e o impacto clínico de CC STN DBS para CV STN DBS em pacientes com DP avançada 2 anos após a cirurgia. Métodos: Os pacientes eram elegíveis para inclusão se tivessem sido submetidos a cirurgia de STN DBS para DP idiopática, tivessem sido implantados com um PC Medtronic Activa e se seu programa de estimulação e medicação estivessem estáveis por pelo menos 1 ano. Este ensaio de um único centro foi concebido como um estudo duplo-cego, randomizado, prospectivo com crossover após 2 semanas. A equivalência motora das 2 modalidades foi confirmada utilizando a parte III da Escala Unificada de Avaliação da Doença de Parkinson (UPDRS). Diárias e múltiplas avaliações da DP subjetivas e objetivas de qualidade de vida, depressão, cognição e processamento emocional foram avaliados tanto no CV quanto na estimulação CC. A análise utilizando o teste t pareado com correção de Bonferroni para comparações múltiplas foi realizada para identificar qualquer diferença significativa entre as modalidades de estimulação. Resultados: Foram recrutados 8 pacientes (6 homens, 2 mulheres); Um paciente não completou o estudo. A idade média na cirurgia foi 56,7 anos (intervalo 47-63). A duração da doença no momento da cirurgia foi de 7,5 anos (intervalo 3-12). Os pacientes foram recrutados 23,8 meses (intervalo 22,5-24) após a cirurgia. Na linha de base do estudo pós-operatório, esse grupo de pacientes apresentou uma melhora motora média de 69% (intervalo 51-97), conforme medido pela alteração na parte III da UPDRS com estimulação isolada. Levodopa ou medicação equivalente foi reduzido em média por 67% (intervalo 15-88). Os pacientes eram pouco compatíveis com diários de DP, e estes não forneceram informações úteis. A menor deterioração nos escores de qualidade de vida (Questionário sobre a Doença de Parkinson - 39, Qualidade de Vida e Questionário de Satisfação) com estimulação CC não foi estatisticamente significativa. Duas medidas de depressão mostraram uma pontuação menor não significativa (menos depressão) com estimulação CC, mas um terceiro (Inventário de Depressão de Beck) mostrou equivalência. Os testes cognitivos (Mini Exame do Estado Mental) e processamento emocional (Montreal Affective Voices) foram equivalentes para CC e CV. Conclusão: CC STN DBS é seguro. Para eficácia motora equivalente, não foi possível identificar diferença significativa entre estimulação CC e CV para avaliações não motoras em pacientes com DP 2 anos após a cirurgia. © 2015 S. Karger AG, Basel. Original em inglês, tradução Google, revisão Hugo. Fonte: NCBI.
Objetivo: Comparar a segurança e o impacto clínico de CC STN DBS para CV STN DBS em pacientes com DP avançada 2 anos após a cirurgia. Métodos: Os pacientes eram elegíveis para inclusão se tivessem sido submetidos a cirurgia de STN DBS para DP idiopática, tivessem sido implantados com um PC Medtronic Activa e se seu programa de estimulação e medicação estivessem estáveis por pelo menos 1 ano. Este ensaio de um único centro foi concebido como um estudo duplo-cego, randomizado, prospectivo com crossover após 2 semanas. A equivalência motora das 2 modalidades foi confirmada utilizando a parte III da Escala Unificada de Avaliação da Doença de Parkinson (UPDRS). Diárias e múltiplas avaliações da DP subjetivas e objetivas de qualidade de vida, depressão, cognição e processamento emocional foram avaliados tanto no CV quanto na estimulação CC. A análise utilizando o teste t pareado com correção de Bonferroni para comparações múltiplas foi realizada para identificar qualquer diferença significativa entre as modalidades de estimulação. Resultados: Foram recrutados 8 pacientes (6 homens, 2 mulheres); Um paciente não completou o estudo. A idade média na cirurgia foi 56,7 anos (intervalo 47-63). A duração da doença no momento da cirurgia foi de 7,5 anos (intervalo 3-12). Os pacientes foram recrutados 23,8 meses (intervalo 22,5-24) após a cirurgia. Na linha de base do estudo pós-operatório, esse grupo de pacientes apresentou uma melhora motora média de 69% (intervalo 51-97), conforme medido pela alteração na parte III da UPDRS com estimulação isolada. Levodopa ou medicação equivalente foi reduzido em média por 67% (intervalo 15-88). Os pacientes eram pouco compatíveis com diários de DP, e estes não forneceram informações úteis. A menor deterioração nos escores de qualidade de vida (Questionário sobre a Doença de Parkinson - 39, Qualidade de Vida e Questionário de Satisfação) com estimulação CC não foi estatisticamente significativa. Duas medidas de depressão mostraram uma pontuação menor não significativa (menos depressão) com estimulação CC, mas um terceiro (Inventário de Depressão de Beck) mostrou equivalência. Os testes cognitivos (Mini Exame do Estado Mental) e processamento emocional (Montreal Affective Voices) foram equivalentes para CC e CV. Conclusão: CC STN DBS é seguro. Para eficácia motora equivalente, não foi possível identificar diferença significativa entre estimulação CC e CV para avaliações não motoras em pacientes com DP 2 anos após a cirurgia. © 2015 S. Karger AG, Basel. Original em inglês, tradução Google, revisão Hugo. Fonte: NCBI.
terça-feira, 9 de maio de 2017
O sistema de estimulação cerebral profunda Infinity da Abbott é um avanço tecnológico raro
O sistema de estimulação da Abbott pode ser controlado com um iPod e é visto como o primeiro grande avanço nos EUA em 20 anos
MAY 6, 2017 — Subhan Khan da Abbott, vice-presidente de desenvolvimento de neuromodulação, disse que um dos maiores desafios de engenharia com o sistema de estimulação Infinity Deep Brain foi descobrir como encaixar a fiação de oito contatos elétricos em uma ligação de apenas 1,27 milímetros de largura.
No interior do cérebro, onde o neurologista de Minneapolis, Dr. Jerrold Vitek, trabalha, a eletricidade pode ser usada como uma ferramenta para tratar problemas de distúrbios do movimento como a doença de Parkinson e tremores essenciais.
Até recentemente, os dispositivos médicos de cérebro profundo implantados permanentemente só podiam distribuir energia em uma área esférica ao redor da extremidade de um eletrodo. Mas uma forma simétrica nem sempre é ideal quando Vitek quer estimular certas partes do cérebro, mas evitar outras áreas a apenas milímetros de distância.
Agora Vitek está entre os primeiros médicos em Minnesota e em todo o país que estão adotando um novo dispositivo de Abbott Laboratories do catálogo da "St. Jude Medical chamado Infinity Deep Brain Stimulation System", que inclui um equipamento que permite que um cirurgião "esculpa" o campo elétrico dentro do cérebro para a estimulação precisa.
"Este é o primeiro avanço real na tecnologia que temos visto em provavelmente 20 anos nos EUA", disse Vitek, que é chefe do departamento de neurologia e diretor de pesquisa de neuromodulação da Universidade de Minnesota. "Sermos capazes de esculpir este campo atual, podemos ter certeza de que estamos apenas nas áreas em que queremos estar."
Distúrbios do movimento como a doença de Parkinson e tremor essencial são causados por falhas de comunicação no sistema nervoso que levam à perda de controle muscular e causam movimentos involuntários.
Embora ainda não se entenda por que isso funciona, a estimulação cerebral profunda (DBS) tem sido usada por décadas para tratar sintomas graves de transtornos do movimento, enviando corrente elétrica para estruturas específicas no cérebro, como o núcleo subtalâmico.
A liderança direcional para o sistema Infinity DBS tem bandas que são divididas em segmentos discretos que podem ser ativados ou desativados se o médico decidir que um lado do eletrodo está muito perto de uma parte do cérebro que desencadeia efeitos colaterais como espasmos faciais ou problemas de fala.
A corrente é enviada a partir de um gerador tipo pacemaker implantado no peito, que tem uma vida esperada da bateria que é medida em anos e não décadas. Mas a inovação cirúrgica por trás do Infinity DBS está na outra extremidade do dispositivo - a ponta do eletrodo colocada no cérebro.
Os fios tradicionais da neuromodulação emitem a corrente em faixas circulares dadas da forma como a faixa de metal que prende uma borracha a um lápis, mas muito menor.
Na linha DBS do Infinity, algumas das bandas são divididas em segmentos discretos que podem ser ativados ou desativados se o médico decidir que um lado do eletrodo está muito próximo de uma parte do cérebro que desencadeia efeitos colaterais como espasmos faciais ou problemas de fala.
"Isso permite que os médicos orientem a corrente em direção às estruturas direcionadas no cérebro e evitem efeitos colaterais indesejados", disse Subhan Khan, vice-presidente da divisão para pesquisa e desenvolvimento no negócio de neuromodulação da Abbott.
(A neuromodulação foi uma divisão da St. Jude Medical, sediada em Minnesota, antes que a Abbott Labs de Chicago a adquiriu em janeiro. Abbott disse que a divisão de neuromodulação da St. Jude era um dos principais ativos que buscava adquirir no negócio).
Khan disse que um dos maiores desafios de engenharia foi descobrir como ajustar a fiação de oito contatos elétricos em uma linha de 1,27 milímetros de largura. Essa foi uma exigência de design porque St. Jude decidiu que seu sistema DBS deveria ser compatível com as ferramentas usadas com os tradicionais fios de 1.27 mm.
"A cirurgia cerebral é bastante complexa. Para nós, era um objetivo primordial não mudar o fluxo de trabalho dos médicos", disse Khan.
Mas para os pacientes, Abbott quer mudar totalmente como eles interagem com um dispositivo DBS.
Abbott diz que o Infinity é o único sistema DBS que pode ser ajustado através de um aplicativo em um iPod Touch com Bluetooth. O controlador funciona e parece quase exatamente como um iPhone, mas sem o próprio telefone.
John Alexander, um paciente de 65 anos com Parkinson no centro da Flórida, diz que a diferença que seu Infinity DBS faz é tão profunda que os observadores podem dizer em segundos quando ele usa seu controlador de iPod para desligá-lo brevemente.
"Há uma diferença dramática no nível de controle de meu tremor quando o dispositivo está ligado e funcionando", disse Alexander, que foi diagnosticado aos 58 anos.
Alexander foi o primeiro paciente dos EUA a ter um DBS Infinity implantado após a FDA aprovar o dispositivo em outubro passado. Desde então, ele foi capaz de digitar novamente e comer sopa com uma colher, e cortou seus medicamentos de Parkinson pela metade.
Seu controlador de iPod pode ser usado para alternar entre várias configurações de estimulação programadas por sua equipe médica, e também ajustar a força de sua estimulação contínua. Mas depois de meio ano de uso, ele diz que só ocasionalmente precisa ajustar o dispositivo.
Com o dispositivo ligado, "Minha letra melhorou, a dor diminuiu, e eu estou muito mais confortável em ambientes sociais. ... Eu sinto que tem revertido meus sintomas quatro ou cinco anos", disse ele. Original em inglês, tradução Google, revisão Hugo. Fonte: Star Tribune.
É positivo o acesso aos parâmetros de estimulação, particularmente a direcionalidade dos campos eletrodinâmicos por parte do médico, mas acho temerosa uma liberalidade muito espandida, sem testes anteriores de tolerância que, creio, sejam adotados. Acredito que os limites devam ser estabelecidos pelo médico, após simulação dos máximos e mínimos em consultório, a exemplo dos circuitos "A" e "B" da concorrente Medtronic, que uso. Não consigo imaginar um paciente de parkinson avançado, regulando sua própria estimulação! Com mãos trêmulas então, seria o caos!
segunda-feira, 8 de maio de 2017
Novo Aplicativo para smartphones ajusta Estimuladores Cerebrais Para Doentes De Parkinson
Assista vídeo AQUI.
Mas como um aplicativo que um paciente pode usar para ajustar seu próprio estimulador cerebral?
Como relatou o Dr. Max Gomez do CBS2, um aplicativo do iPod está ajudando pacientes com doença de Parkinson. Pessoas com Parkinson podem ter estimuladores cerebrais profundos implantados, chamados DBS, para aliviar muitos dos sintomas motores de Parkinson, como tremores.
Mas essa estimulação elétrica muitas vezes tem que ser ajustada para obter o melhor resultado. Isso é onde um aplicativo vem a calhar.
Paul Detlefsen tinha apenas 36 anos quando o tremor de Parkinson em sua mão direita tornou-se tão perceptível que ele começou a evitar sair em público.
"Era como uma coisa pública - um pouco de depressão. Vocês sabem, meus amigos, "Vamos sair." Eu sou tipo, 'Naw'", disse Detlefsen.
Detlefsen tinha lido sobre os efeitos colaterais dos medicamentos de Parkinson, então ele optou pela estimulação cerebral profunda.
"Dois fios colocados no cérebro, e ligados a um gerador", Detlefsen disse.
Parece simples o suficiente, mas como o neurocirurgião Dr. Asif Bashir aponta: "Cada paciente é diferente. Cada paciente necessita de parâmetros diferentes para programá-los. "
Isso costumava significar várias viagens ao médico para ter a estimulação ajustada. Mas agora, Detlefsen pode chamar um app em seu telefone.
Quando ele liga o aplicativo, seus tremores desaparecem.
E se seu estimulador precisar de ajuste, Detlefsen tira um vídeo do seu tremor e envia um e-mail para o neurologista Dr. Philip Hanna.
Tão surpreendente como a capacidade do aplicativo para transformar tremores e é, Detlefsen ainda não pode ser freelance de sua própria estimulação cerebral.
"São dados certos parâmetros que não têm nenhuma habilidade para modificar," disse Jacqueline Cristini do instituto de neurociência JFK.
Detlefsen é o primeiro paciente nos EUA a receber o novo sistema de controle, de modo que ele se tornou um pouco educador - mostrando a um novo paciente de Parkinson e um possível usuário do DBS como ele funciona.
"É a qualidade de vida mudando", disse ele.
Detlefsen disse que sente apenas um ligeiro e momentâneo tingle em todo o corpo quando ele liga o DBS, mas normalmente, o estimulador está ligado o tempo todo.
O aplicativo se conecta ao seu gerador de eletrodos através de um link Bluetooth seguro para que outros não possam se intrometer com seu DBS, e ele não pode invadir o de ninguém. Original em inglês, tradução Google, revisão Hugo. Fonte: NewYork CBS.
quinta-feira, 4 de maio de 2017
Ganho de peso após estimulação cerebral profunda
May 4, 2017 - Já se sabia que as pessoas afetadas pela doença de Parkinson, quando submetidas à estimulação cerebral profunda, ganharam peso, mas era menos claro por que isso era assim. Graças a uma nova pesquisa da Escola Internacional de Estudos Avançados - SISSA em Trieste (Itália), verificou-se que o ganho de peso após o implante tem uma origem multifatorial. O estudo, publicado na revista científica Cortex, monitorou pela primeira vez um grupo de pacientes antes e após a intervenção, avaliando aspectos cognitivos, psicológicos e comportamentais. Os resultados mostram que o ganho de peso está associado a um maior desejo de alimento e ao nível de impulsividade, bem como à duração da doença e à redução do tratamento farmacológico, proporcionando assim elementos importantes para fins preventivos.
"A alteração do peso corporal é uma das complicações potenciais da estimulação cerebral profunda como tratamento da doença de Parkinson", explica Marilena Aiello, pesquisadora da SISSA e primeira autora da pesquisa. "A origem foi inicialmente atribuída à redução substancial nos sintomas motores, ignorando o papel da área de estimulação cerebral - o núcleo subtalâmico - no sistema de recompensa. Nossa intenção era avaliar o quadro geral antes e depois da operação, tanto do ponto de vista clínico como cognitivo, psicológico e comportamental ".
O estudo, realizado em colaboração com o Hospital Universitário Santa Maria della Misericordia em Udine, sob a liderança de Raffella Rumiati, responsável pelo laboratório de neurociência e sociedade da SISSA, envolveu 18 pacientes Parkinsonianos submetidos a estimulação cerebral profunda e 18 voluntários saudáveis.
"Os pacientes foram avaliados em três fases distintas: antes da operação, 5 dias após a operação e 3 meses depois. Eles estavam sempre sob tratamento farmacológico, gradualmente reduzidos, enquanto que, no momento da última pesquisa, o estimulador também estava ativo", afirmou Aiello.
Os participantes foram submetidos a alguns questionários utilizados em nível clínico para avaliar seus níveis de depressão, anhedonia - ou seja, a incapacidade de experimentar prazer - e impulsividade. Além disso, realizaram algumas tarefas avaliando a sensibilidade da recompensa alimentar e as reações impulsivas aos alimentos.
"Nossos resultados confirmaram um ganho significativo de peso durante os meses que se seguiram à operação. Em linha com uma alteração do sistema de recompensa, a variação de peso mostrou-se mais consistente nos pacientes que, após a operação, demonstraram um maior desejo por comida. No entanto, observamos também a importância de características individuais, como a impulsividade atencional - ou seja, a tendência para tomar decisões súbitas - e de características relacionadas à doença, como sua duração e a redução da carga farmacológica ".
O pesquisador conclui assim: "Nossos resultados provaram a natureza multifatorial do ganho de peso pós-operatório e oferecem ferramentas importantes para identificar os pacientes sob maior risco e, conseqüentemente, evitar um ganho de peso excessivo ou mesmo debilitante". : //www.sciencedirect.com/science/article/pii/S0010945217301193 Original em inglês, tradução Google, revisão Hugo. Fonte: Science Blog.
"A alteração do peso corporal é uma das complicações potenciais da estimulação cerebral profunda como tratamento da doença de Parkinson", explica Marilena Aiello, pesquisadora da SISSA e primeira autora da pesquisa. "A origem foi inicialmente atribuída à redução substancial nos sintomas motores, ignorando o papel da área de estimulação cerebral - o núcleo subtalâmico - no sistema de recompensa. Nossa intenção era avaliar o quadro geral antes e depois da operação, tanto do ponto de vista clínico como cognitivo, psicológico e comportamental ".
O estudo, realizado em colaboração com o Hospital Universitário Santa Maria della Misericordia em Udine, sob a liderança de Raffella Rumiati, responsável pelo laboratório de neurociência e sociedade da SISSA, envolveu 18 pacientes Parkinsonianos submetidos a estimulação cerebral profunda e 18 voluntários saudáveis.
"Os pacientes foram avaliados em três fases distintas: antes da operação, 5 dias após a operação e 3 meses depois. Eles estavam sempre sob tratamento farmacológico, gradualmente reduzidos, enquanto que, no momento da última pesquisa, o estimulador também estava ativo", afirmou Aiello.
Os participantes foram submetidos a alguns questionários utilizados em nível clínico para avaliar seus níveis de depressão, anhedonia - ou seja, a incapacidade de experimentar prazer - e impulsividade. Além disso, realizaram algumas tarefas avaliando a sensibilidade da recompensa alimentar e as reações impulsivas aos alimentos.
"Nossos resultados confirmaram um ganho significativo de peso durante os meses que se seguiram à operação. Em linha com uma alteração do sistema de recompensa, a variação de peso mostrou-se mais consistente nos pacientes que, após a operação, demonstraram um maior desejo por comida. No entanto, observamos também a importância de características individuais, como a impulsividade atencional - ou seja, a tendência para tomar decisões súbitas - e de características relacionadas à doença, como sua duração e a redução da carga farmacológica ".
O pesquisador conclui assim: "Nossos resultados provaram a natureza multifatorial do ganho de peso pós-operatório e oferecem ferramentas importantes para identificar os pacientes sob maior risco e, conseqüentemente, evitar um ganho de peso excessivo ou mesmo debilitante". : //www.sciencedirect.com/science/article/pii/S0010945217301193 Original em inglês, tradução Google, revisão Hugo. Fonte: Science Blog.
terça-feira, 2 de maio de 2017
Estimulação de Alta Freqüência do Núcleo Subtalâmico para o Tratamento da Doença de Parkinson - Uma Perspectiva de Equipe
Segue extrato de amplo artigo acerca do dbs, que aborda a seleção do paciente, cuidados pré-operatórios, e outros aspectos relevantes da e para a cirurgia, e recomendo que seja lido na íntegra, em inglês, por eventuais pretendentes.
A doença de Parkinson (DP) é uma doença neurodegenerativa debilitante que afeta mais de 1,2 milhão de pessoas nos Estados Unidos. Acredita-se que as toxinas genéticas e ambientais sejam fatores de risco na aquisição da doença. DP é caracterizada por tremores, rigidez, bradicinesia, marcha fraca e instabilidade postural. Estes sintomas cardinais melhoram com medicação tal como levodopa (L-dopa). No entanto, ao longo do tempo, à medida que a doença progride, o paciente torna-se refratário à medicação, ou medicação produz efeitos secundários debilitantes. Quando isso ocorre ou quando há piora dos sintomas, recomenda-se o tratamento neurocirúrgico, particularmente os eletrodos de estimulação cerebral profunda (DBS) implantados no núcleo subtalâmico subcortical (STN). Nos últimos 5 anos a DBS no STN ganhou aceitação e se tornou o tratamento neurocirúrgico de escolha para a DP. Para alcançar efeitos benéficos máximos com mínimos efeitos adversos da cirurgia, a experiência de uma equipe integrada de médicos e enfermeiros é essencial. Uma compreensão clara dos diferentes aspectos do procedimento, incluindo os riscos e benefícios do tratamento, auxilia os enfermeiros de neurociências em se comunicar com o paciente com DP e fornece os cuidados pré e pós-operatórios mais adequados e baseados no conhecimento.
A doença de Parkinson (DP) é uma doença neurodegenerativa que afeta mais de 1,2 milhão de pessoas nos Estados Unidos. A maioria dos pacientes tem mais de 50 anos, mas 10% têm menos de 50 anos. A etiologia da DP é multifatorial, com fatores genéticos e ambientais combinados para reduzir os níveis de dopamina nos gânglios da base (Baldereschi et al., 2003; 2001, Tsang & Soong, 2003). A doença é caracterizada por tremores, rigidez, bradicinesia, instabilidade postural e incapacidade de andar. Alguns destes sintomas cardinais podem ser melhorados por medicação como a levodopa (L-dopa). No entanto, à medida que a doença progride, a medicação torna-se menos eficaz ou produz efeitos secundários debilitantes. A falha da terapia médica para proporcionar alívio duradouro dos sintomas, juntamente com a melhora na neuroimagem e técnica neurocirúrgica estereotáxica, levou a um ressurgimento nas abordagens cirúrgicas para o tratamento da DP. Um tratamento neurocirúrgico para DP envolve estimulação de alta freqüência do núcleo subtalâmico (STN). Isto é conseguido através de um eletrodo de estimulação cerebral profunda (DBS) implantado no STN, uma pequena estrutura (10 x 10,7 x 7 mm, Bejjani et al., 2000) enterrada profundamente no subcórtex.
Este procedimento neurocirúrgico está ganhando aceitação crescente. Relata-se uma melhora significativa dos sintomas motores, bem como uma redução significativa da medicação dopaminérgica com conseqüente melhora ou eliminação de discinesias l-dopainduzidas (Krack et al., 2003). Como este procedimento eficaz e reversível torna-se o tratamento neurocirúrgico padrão de escolha para DP, os enfermeiros desempenham um papel fundamental na gestão dos cuidados pré e pós-operatórios de pacientes com DP.
Este artigo revisa os aspectos pós-operatórios imediatos e pré-operatórios do DBS no STN e relata nossas experiências com esta técnica. Setenta e oito cirurgias DBS STN (isto é, 48 bilaterais simultâneos, 22 etapas bilaterais e 8 unilaterais) foram realizadas no Hospital Presbiteriano de Dallas (PHD) sem mortalidade e sem morbidade a longo prazo. Quase todos os pacientes tiveram sua escala unificada de avaliação de DP (UPDRS) reduzida em média 30%; A medicação foi reduzida em 30% -60%; E quatro pacientes estão completamente sem medicação. Os efeitos a longo prazo do DBS para os sintomas motores continuam a ser positivos, mas a progressão dos sintomas não-motores, particularmente comportamentais, continua ao longo do tempo.
O grau de benefício obtido depende criticamente de uma série de fatores, tais como (a) selecionar o paciente ideal, (b) calendarizar a cirurgia, (c) localizar e implantar precisamente um eletrodo DBS no local alvo, (d) Estimulador para aliviar os sintomas motores, reduzindo simultaneamente os efeitos adversos da estimulação e (e) proporcionando cuidados pós-operatórios adequados. Através da otimização cuidadosa de todas essas variáveis obtidas pela interação de uma equipe composta de neurocirurgião, neurologista, neurofisiologista, anestesiologista, enfermeiros de sala cirúrgica, enfermeiras e enfermeiras ambulatoriais, é possível obter excelentes resultados com poucos ou nenhuns efeitos adversos imediatos. (…)
A localização do STN começa com a colocação da referência estéreotaxica na cabeça do doente na sala de operações. O quadro Leksell G (Elekta) é usado em PHD, mas outros quadros como CRW (Radionics) e COMPASS (Compass International) também estão disponíveis. A armação é fixada rigidamente ao crânio com pinos de titânio afiados de comprimento apropriado para a cabeça do paciente, sob anestesia local. Utiliza-se uma mistura de bupivacaína a 0,25% (Marcaína) de ação prolongada e lidocaína a 2% de curta duração (xilocaína) no PHD. Todos os sinais vitais são continuamente monitorados de acordo com os padrões da American Society of Anaesthesiology. O uso de barras de orelha permite o alinhamento adequado da estrutura com os canais auditivos externos, mas é relatado por pacientes por ser a parte mais desconfortável de toda a cirurgia. Recomenda-se a administração de sedação consciente utilizando midazolam (Versed, menor que 1,5 mg) ou fentanil (75-100 μg). Deve-se ter cuidado para assegurar que o eixo x da armação seja perpendicular ao plano médio do cérebro e que o eixo y esteja alinhado com uma linha imaginária que liga o canal auditivo externo do doente com o rebordo orbital inferior que se aproxima da comissura anterior comissura-posterior (AC-PC).
MedScape.
segunda-feira, 1 de maio de 2017
O mercado global de neuromodulação previsão de 2015 a 2020 em novo relatório de pesquisa
01 May 2017 - Este relatório estuda o mercado global de neuromodulação de 2015 a 2020. O mercado global de neuromodulação é estimado em US $ 3,65 bilhões em 2015, e está projetado para chegar a US $ 6,20 bilhões em 2020, a um CAGR de 11,2% durante o período de previsão.
O relatório "Mercado de Neuromodulação por Tecnologia (Estimulação Cerebral Profunda, Estimulação Magnética Transcraniana, Estimulação Magnética Transcraniana), por Aplicação (Depressão, Parkinson, Tinnitus, Alzheimer, Epilepsia, Isquemia, Obesidade) - Trends & Global Forecast to 2020" Principais fatores de mercado, restrições e oportunidades.
Procure 84 tabelas de dados de mercado e 32 figuras espalhadas por 182 páginas e em profundidade TOC em "Mercado de Neuromodulação por tecnologia (estimulação cerebral profunda, estimulação medular espinhal, estimulação magnética transcraniana), por aplicação (depressão, Parkinson, zumbido, Alzheimer, epilepsia, Isquemia, Obesidade) - Tendências & Previsão Global até 2020 "
O mercado global de neuromodulação é segmentado com base em tecnologia, aplicação e região.
Com base na tecnologia, o mercado da neuromodulação é segmentado em neuromodulação interna e neuromodulação externa. A neuromodulação interna é ainda segmentada em estimulação da medula espinhal (SCS), estimulação cerebral profunda (DBS), estimulação do nervo vago (VNS), estimulação nervosa sacral (SNS) e estimulação elétrica gástrica (GES).
A neuromodulação externa é categorizada em estimulação nervosa elétrica transcutânea (TENS), estimulação magnética transcraniana (TMS) e estimulação elétrica respiratória (RES).
Com base na aplicação, o mercado de neuromodulação é segmentado em aplicações tecnológicas, como a estimulação da medula espinhal (dor crônica, cirurgia com falha nas costas, isquemia); Estimulação cerebral profunda (doença de Parkinson, tremor, depressão, outros); Estimulação do nervo sacro (incontinência urinária, incontinência fecal); Estimulação do nervo vago (epilepsia, outros); Estimulação elétrica gástrica (gastro paresia, obesidade); Estimulação nervosa elétrica transcutânea (depressão resistente ao tratamento, outros); E estimulação magnética transcraneal (depressão, enxaquecas).
Com base na região, o mercado é dividido na América do Norte, Europa, Ásia-Pacífico e resto do mundo (RoW). O resto da região do mundo compreende América Latina, Oriente Médio e África.
A América do Norte deverá representar a maior parcela do mercado de neuromodulação, seguida pela Europa, Ásia-Pacífico e resto do mundo em 2015.
Fatores como aumento da população geriátrica, aumento da prevalência de doenças neurológicas, forte oferta de produtos oferecidos pelos fabricantes e aplicações ampliadas e novas indicações estão impulsionando o crescimento desse mercado. No entanto, fatores como desfavorável cenário de reembolso e falta de profissionais treinados estão dificultando seu crescimento do mercado.
Alguns dos principais atores no mercado de neuromodulação global incluem a Medtronic, Inc. (EUA), a Boston Scientific Corporation (EUA), a St. Jude Medical, Inc. (EUA), a Synapse Biomedical, Inc. (US), a Nevro Corporation ), Neurosigma, Inc. (EUA), Neuropace, Inc. (EUA), Neuronetics, Inc. (EUA), Cyberonics, Inc. (US) e BioControl Medical (Israel).
For more information:
Make an Inquiry about this report HERE!
www.marketsandmarkets.com/Market-Reports…s-market-921.html
www.marketsandmarkets.com/PressReleases/…ation-devices.asp
www.prnewswire.co.uk/news-releases/neuro…20-511457501.htm Original em inglês, tradução Google, revisão Hugo. Fonte: Whatech.
O relatório "Mercado de Neuromodulação por Tecnologia (Estimulação Cerebral Profunda, Estimulação Magnética Transcraniana, Estimulação Magnética Transcraniana), por Aplicação (Depressão, Parkinson, Tinnitus, Alzheimer, Epilepsia, Isquemia, Obesidade) - Trends & Global Forecast to 2020" Principais fatores de mercado, restrições e oportunidades.
Procure 84 tabelas de dados de mercado e 32 figuras espalhadas por 182 páginas e em profundidade TOC em "Mercado de Neuromodulação por tecnologia (estimulação cerebral profunda, estimulação medular espinhal, estimulação magnética transcraniana), por aplicação (depressão, Parkinson, zumbido, Alzheimer, epilepsia, Isquemia, Obesidade) - Tendências & Previsão Global até 2020 "
O mercado global de neuromodulação é segmentado com base em tecnologia, aplicação e região.
Com base na tecnologia, o mercado da neuromodulação é segmentado em neuromodulação interna e neuromodulação externa. A neuromodulação interna é ainda segmentada em estimulação da medula espinhal (SCS), estimulação cerebral profunda (DBS), estimulação do nervo vago (VNS), estimulação nervosa sacral (SNS) e estimulação elétrica gástrica (GES).
A neuromodulação externa é categorizada em estimulação nervosa elétrica transcutânea (TENS), estimulação magnética transcraniana (TMS) e estimulação elétrica respiratória (RES).
Com base na aplicação, o mercado de neuromodulação é segmentado em aplicações tecnológicas, como a estimulação da medula espinhal (dor crônica, cirurgia com falha nas costas, isquemia); Estimulação cerebral profunda (doença de Parkinson, tremor, depressão, outros); Estimulação do nervo sacro (incontinência urinária, incontinência fecal); Estimulação do nervo vago (epilepsia, outros); Estimulação elétrica gástrica (gastro paresia, obesidade); Estimulação nervosa elétrica transcutânea (depressão resistente ao tratamento, outros); E estimulação magnética transcraneal (depressão, enxaquecas).
Com base na região, o mercado é dividido na América do Norte, Europa, Ásia-Pacífico e resto do mundo (RoW). O resto da região do mundo compreende América Latina, Oriente Médio e África.
A América do Norte deverá representar a maior parcela do mercado de neuromodulação, seguida pela Europa, Ásia-Pacífico e resto do mundo em 2015.
Fatores como aumento da população geriátrica, aumento da prevalência de doenças neurológicas, forte oferta de produtos oferecidos pelos fabricantes e aplicações ampliadas e novas indicações estão impulsionando o crescimento desse mercado. No entanto, fatores como desfavorável cenário de reembolso e falta de profissionais treinados estão dificultando seu crescimento do mercado.
Alguns dos principais atores no mercado de neuromodulação global incluem a Medtronic, Inc. (EUA), a Boston Scientific Corporation (EUA), a St. Jude Medical, Inc. (EUA), a Synapse Biomedical, Inc. (US), a Nevro Corporation ), Neurosigma, Inc. (EUA), Neuropace, Inc. (EUA), Neuronetics, Inc. (EUA), Cyberonics, Inc. (US) e BioControl Medical (Israel).
For more information:
Make an Inquiry about this report HERE!
www.marketsandmarkets.com/Market-Reports…s-market-921.html
www.marketsandmarkets.com/PressReleases/…ation-devices.asp
www.prnewswire.co.uk/news-releases/neuro…20-511457501.htm Original em inglês, tradução Google, revisão Hugo. Fonte: Whatech.
sábado, 22 de abril de 2017
Confira a tecnologia que ajuda vítimas de Parkinson a viver melhor
01/03/2014 - Se a tecnologia muda a vida de tanta gente todos os dias com entretenimento, informação e coisas surpreendentes, com a Lígia ela foi além: a tecnologia devolveu a união da família, a liberdade e a retomada da busca dos seus sonhos.
Há sete anos, Lígia foi diagnosticada com doença de Parkinson. O diagnóstico do Parkinson Juvenil – que tem por característica a degeneração dos neurônios ainda mais rápida do que em idosos – levou dois anos para ser decretado. O início foi bastante difícil; a doença que afeta principalmente a coordenação motora da pessoa colocou a Lígia em um estado de fraqueza e dependência total.
A ciência sempre buscou formas de interagir com o funcionamento do cérebro, que trafega informações no seu interior através de estímulos elétricos. E foi exatamente com eletricidade que o tratamento do Parkinson com este aparelho atingiu um grau bastante interessante e que já é uma realidade inclusive no Brasil.
Semelhante a um marca-passo cardíaco, o neurotransmissor é implantado cirurgicamente sob a pele e fornece estimulação elétrica a regiões afetadas do cérebro.
O neurocirurgião da Santa Casa-SP Nilton Lara conta que a bateria é implantada no peito. "Só um fiozinho entra no cérebro", ele explica. "É um sistema com memória, capaz de produzir estímulos elétricos conforme um comando que a gente dá", conta o médico.
Assim que ficou sabendo da possibilidade da cirurgia, Lígia viveu uma sensação mista de medo e esperança. Mas não pensou duas vezes...
A cirurgia é toda feita com o paciente acordado e lúcido. Saber o local exato do implante do cabo-eletrodo no cérebro do paciente também envolve muita tecnologia. Os médicos usam uma espécie de “GPS do cérebro” para encontrar o local exato e, mesmo assim, não é tarefa fácil – leva de seis a oito horas para ser realizada.
"São técnicas de computação gráfica, com fusão de imagem de ressonância com tomografia e técnicas de eletrofisiologia e intraoperatória. Traduzindo: você consegue, através do aparelho de microrregistro, registrar a atividade das células doentes e seus disparos. E através disso, você pode definir o melhor ponto para implantar o eletrodo", cita o neurocirurgião.
O cabo implantado no cérebro é ligado por uma extensão subcutânea desde a cabeça, passando pelo pescoço, até a parte superior do peito, onde é colocado o neurotransmissor – que tem memória, uma antena e bateria com duração de até cinco anos.
A estimulação das regiões afetadas do cérebro bloqueia os sinais que causam os sintomas motores da doença de Parkinson. Interessante é que o neurotransmissor pode ser ajustado remotamente para maximizar os benefícios da terapia.
"Você consegue colocar o aparelho de telemetria (que é como se fosse um Wi-Fi) no peito e você consegue configurar o seu aparelho, aumentando ou diminuindo intensidade e mudar outros parâmetros que adequam a linguagem do aparelho ao cérebro", conta o especialista.
Segundo o doutor Nilton Lara, o implante não cura o Mal de Parkinson, mas melhora significativamente os sintomas motores da doença como a tremedeira, a falta de coordenação, a rigidez do corpo e a lentidão dos movimentos.
"Os sintomas motores da doença de Parkinson são minimizados de forma significativa, mas não é uma cura. A doença é degenerativa e progressiva", conta Nilton Lara.
A Lígia é um grande exemplo do sucesso do implante. Como dissemos no início, a tecnologia do neurotransmissor devolveu a ela a capacidade de fotografar novamente, seguir em busca dos seus sonhos e também devolveu sua autonomia...
Vale destacar que não é qualquer paciente com doença de Parkinson que é beneficiado pelo neurotransmissor. Mais do que isso, no Brasil, a cirurgia e o aparelho em si são bastante caros. Ainda assim, o Sistema Único de Saúde prevê a cirurgia, mas enfrenta muita dificuldade em conseguir o equipamento para ser implantado no paciente.
Tão interessante quanto o tratamento do Parkinson é que pesquisas para interagir eletronicamente com o cérebro estão a todo vapor em todo o mundo. O doutor Nilton nos contou que existem outros pontos – outros alvos – sendo investigados dentro do cérebro e não só para o doença de Parkinson.
"É possível tratar a obesidade através de sistema; alguns países usam para tratar vício em drogas, diminuindo a vontade da pessoa usar drogas. Como é um sistema reversível, uma vez que a pessoa esteja livre, ele pode ser desligado", explica o neurocirurgião.
Fique ligado, no próximo capítulo da série “Medicina Hi-Tech”, você vai conhecer as reconstruções de próteses em 3D, mais um avanço da tecnologia que promete mudar a vida de muita gente em um futuro cada vez mais próximo. Não perca! Fonte: Olhar Digital.
Há sete anos, Lígia foi diagnosticada com doença de Parkinson. O diagnóstico do Parkinson Juvenil – que tem por característica a degeneração dos neurônios ainda mais rápida do que em idosos – levou dois anos para ser decretado. O início foi bastante difícil; a doença que afeta principalmente a coordenação motora da pessoa colocou a Lígia em um estado de fraqueza e dependência total.
A ciência sempre buscou formas de interagir com o funcionamento do cérebro, que trafega informações no seu interior através de estímulos elétricos. E foi exatamente com eletricidade que o tratamento do Parkinson com este aparelho atingiu um grau bastante interessante e que já é uma realidade inclusive no Brasil.
Semelhante a um marca-passo cardíaco, o neurotransmissor é implantado cirurgicamente sob a pele e fornece estimulação elétrica a regiões afetadas do cérebro.
O neurocirurgião da Santa Casa-SP Nilton Lara conta que a bateria é implantada no peito. "Só um fiozinho entra no cérebro", ele explica. "É um sistema com memória, capaz de produzir estímulos elétricos conforme um comando que a gente dá", conta o médico.
Assim que ficou sabendo da possibilidade da cirurgia, Lígia viveu uma sensação mista de medo e esperança. Mas não pensou duas vezes...
A cirurgia é toda feita com o paciente acordado e lúcido. Saber o local exato do implante do cabo-eletrodo no cérebro do paciente também envolve muita tecnologia. Os médicos usam uma espécie de “GPS do cérebro” para encontrar o local exato e, mesmo assim, não é tarefa fácil – leva de seis a oito horas para ser realizada.
"São técnicas de computação gráfica, com fusão de imagem de ressonância com tomografia e técnicas de eletrofisiologia e intraoperatória. Traduzindo: você consegue, através do aparelho de microrregistro, registrar a atividade das células doentes e seus disparos. E através disso, você pode definir o melhor ponto para implantar o eletrodo", cita o neurocirurgião.
O cabo implantado no cérebro é ligado por uma extensão subcutânea desde a cabeça, passando pelo pescoço, até a parte superior do peito, onde é colocado o neurotransmissor – que tem memória, uma antena e bateria com duração de até cinco anos.
A estimulação das regiões afetadas do cérebro bloqueia os sinais que causam os sintomas motores da doença de Parkinson. Interessante é que o neurotransmissor pode ser ajustado remotamente para maximizar os benefícios da terapia.
"Você consegue colocar o aparelho de telemetria (que é como se fosse um Wi-Fi) no peito e você consegue configurar o seu aparelho, aumentando ou diminuindo intensidade e mudar outros parâmetros que adequam a linguagem do aparelho ao cérebro", conta o especialista.
Segundo o doutor Nilton Lara, o implante não cura o Mal de Parkinson, mas melhora significativamente os sintomas motores da doença como a tremedeira, a falta de coordenação, a rigidez do corpo e a lentidão dos movimentos.
"Os sintomas motores da doença de Parkinson são minimizados de forma significativa, mas não é uma cura. A doença é degenerativa e progressiva", conta Nilton Lara.
A Lígia é um grande exemplo do sucesso do implante. Como dissemos no início, a tecnologia do neurotransmissor devolveu a ela a capacidade de fotografar novamente, seguir em busca dos seus sonhos e também devolveu sua autonomia...
Vale destacar que não é qualquer paciente com doença de Parkinson que é beneficiado pelo neurotransmissor. Mais do que isso, no Brasil, a cirurgia e o aparelho em si são bastante caros. Ainda assim, o Sistema Único de Saúde prevê a cirurgia, mas enfrenta muita dificuldade em conseguir o equipamento para ser implantado no paciente.
Tão interessante quanto o tratamento do Parkinson é que pesquisas para interagir eletronicamente com o cérebro estão a todo vapor em todo o mundo. O doutor Nilton nos contou que existem outros pontos – outros alvos – sendo investigados dentro do cérebro e não só para o doença de Parkinson.
"É possível tratar a obesidade através de sistema; alguns países usam para tratar vício em drogas, diminuindo a vontade da pessoa usar drogas. Como é um sistema reversível, uma vez que a pessoa esteja livre, ele pode ser desligado", explica o neurocirurgião.
Fique ligado, no próximo capítulo da série “Medicina Hi-Tech”, você vai conhecer as reconstruções de próteses em 3D, mais um avanço da tecnologia que promete mudar a vida de muita gente em um futuro cada vez mais próximo. Não perca! Fonte: Olhar Digital.
Tornando-se mais si mesmo? Alterações na personalidade após tratamento DBS para distúrbios psiquiátricos: Experiências de pacientes com TOC e considerações gerais
Trata-se de amplo artigo denominado “Becoming more oneself? Changes in personality following DBS treatment for psychiatric disorders: Experiences of OCD (Obsessive-Compulsive Disorder) patients and general considerations” não traduzido na íntegra, que especula sobre possíveis alterações de personalidade após tratamento de dbs em pacientes de TOC.
April 20, 2017 - Resumo
O DBS muda a personalidade de um paciente? Esta é uma das questões centrais no debate sobre a ética do tratamento com Estimulação Cerebral Profunda (DBS). No momento, no entanto, esse importante debate é dificultado pelo fato de que há relativamente poucos dados disponíveis sobre o que os pacientes realmente experimentam após o tratamento DBS. Existem alguns estudos qualitativos com pacientes com doença de Parkinson e distonia primária e alguns relatos de casos, mas não houve nenhum estudo qualitativo ainda com pacientes que sofrem de transtornos psiquiátricos. Neste artigo, apresentamos as experiências de 18 pacientes com Transtorno Obsessivo-Compulsivo (TOC) que estão em tratamento com DBS. Também discutiremos as dificuldades inerentes de como definir e avaliar mudanças na personalidade, em particular para pacientes com transtornos psiquiátricos. Terminamos com uma discussão dos dados e como estes lançam nova luz sobre o debate conceitual sobre como definir a personalidade.
Introdução
Um dos debates centrais na ética do tratamento com estimulação cerebral profunda (DBS) diz respeito aos seus efeitos sobre a personalidade dos pacientes [1 - 10]. O DBS muda a personalidade de uma pessoa? Esta é uma questão muito importante para pacientes (futuros), parentes de pacientes, pesquisadores de DBS e técnicas de neuro-modulação de forma mais geral. No momento, no entanto, há relativamente poucos dados disponíveis sobre o que os pacientes realmente experienciam após o tratamento DBS. Existem alguns estudos qualitativos sobre as experiências gerais de pacientes com doença de Parkinson e Distonia Primária - alguns dos quais também abordam mudanças no eu [11-16], alguns relatos de caso [3, 17, 18] e dois estudos recentes que Explicitamente alvo mudanças de personalidade após DBS com pacientes de Parkinson [19, 20]. Contudo, ainda não foi realizado um estudo qualitativo sobre alterações de personalidade com doentes que sofrem de perturbações psiquiátricas que estejam a ser tratados com DBS. Aqui, apresentamos as experiências de pacientes com Transtorno Obsessivo-Compulsivo (TOC) que estão sendo tratados com DBS no núcleo accumbens.
Pacientes com TOC sofrem de obsessões, ou compulsões, ou uma combinação de ambos.
Obsessões são pensamentos indesejados, intrusivos ou imagens que surgem repetidamente, como visões sexuais ou agressivas. Eles causam ansiedade e angústia, e as pessoas tentam ignorá-los ou suprimi-los, ou neutralizá-los através de algum outro pensamento ou ação [21]. Esses pensamentos ou ações neutralizantes podem facilmente se tornar compulsões. As compulsões são atos repetitivos, como lavar as mãos, ordenar, verificar, contar ou orar, que as pessoas se sentem impulsionadas a desempenhar para prevenir ou reduzir a angústia ou a angústia ou para evitar algum evento ou situação temida - mesmo que seja claro que esses atos são ou irrealistas ou excessivos [21]. O TOC pode ser uma doença altamente incapacitante, com pacientes gastando quase todo seu tempo de vigília em suas obsessões ou comportamentos compulsivos. A percepção dos pacientes sobre a irracionalidade do seu comportamento aumenta ainda mais seu sofrimento [22]. A Organização Mundial de Saúde lista OCD como uma das vinte doenças mais incapacitantes [23]. O TOC afeta aproximadamente 2% da população geral [24]. Cerca de 50 a 60 por cento dos pacientes respondem bem ao tratamento com Terapia Cognitiva Comportamental (TCC) e / ou medicação [23, 25]. Cerca de 10 por cento dos pacientes no entanto, não respondem a qualquer um destes tratamentos [25]. Para estes pacientes, DBS pode ser uma opção de tratamento.
B. O papel específico do DBS
Uma segunda dificuldade no debate é que não é tão simples determinar quais efeitos são específicos para a estimulação per se. Os pacientes muitas vezes ainda tomam medicação psicofarmacológica, embora em doses reduzidas. Pouco se sabe sobre os possíveis efeitos da interação entre DBS e medicação. Além disso, em nosso departamento, DBS tratamento também engloba padrão comportamental terapia cognitiva (CBT), e é este pacote completo que impacta os pacientes. Isto não quer dizer que DBS por si só já não tem um impacto, veja, por exemplo, o duplo-cego on-off estudo [25], mas parece ser a combinação com a TCC que torna ainda mais eficaz [26, 33] . Além disso, algumas mudanças podem ser o efeito da recuperação como tal - independentemente da forma pela qual essa recuperação é atingida [11, 12]. Poderia, por exemplo, ser que qualquer redução substancial da ansiedade implicaria muitas das mudanças mencionadas pelos nossos participantes. Além disso, as mudanças também podem ser efeitos secundários: por exemplo, quando os pacientes se beneficiam o suficiente do tratamento DBS para retornar ao trabalho, isso pode ter um grande impacto positivo na sua vida social, na estrutura diurna e na experiência geral de liderar um vida significativa. Finalmente, os chamados "efeitos placebo" também podem desempenhar um papel: fazer parte de um estudo experimental excepcional, ser cuidadosamente monitorado por uma equipe de terapeutas especializados e aumentar a esperança pode contribuir para os efeitos do tratamento. Vários estudos sobre DBS para OCS incluíram uma fase cega ou duplamente cega on-off, relatando divergentes "efeitos placebo" [25, 34-36]. Um recente estudo controlado randomizado [37] testou os efeitos placebo de DBS para pacientes que sofrem de depressão maior resistente ao tratamento (TRD). Após a operação e uma otimização rápida dos ajustes, os pacientes receberam estimulação sob medida ativa na cápsula ventral / estriado ventral, ou simplesmente estimulação simulada. Notavelmente, descobriram que após um período de 16 semanas não houve diferença significativa na taxa de resposta entre os dois grupos: 3 em cada 15 eram respondedores no grupo ativo, contra 2 em 14 no grupo controle. Isto sugere que os efeitos do tratamento podem incluir um efeito placebo maior do que se supôs anteriormente. Outro ensaio clínico randomizado recente sobre DBS para pacientes com TRD, no entanto, encontrou uma diferença significativa entre DBS simulada e DBS activa em 16 doentes, e uma taxa de resposta global de 40% em 25 doentes [38].
A velocidade das mudanças pode desempenhar um papel especial: uma vez que as configurações boas foram encontradas, os efeitos do DBS geralmente definido como muito mais rápido do que em outras terapias. A transição é assim mais abrupta. Isso torna as mudanças mais visíveis e deixa menos tempo para se adaptar gradualmente. Isto é verdadeiro também para sócios e família. Esta velocidade aumenta ainda mais a questão de saber se as alterações são um efeito colateral da DBS. Pois, como Glannon [39] observa, mudanças graduais são menos suscetíveis de interromper "o grau necessário de integração .. para manter a identidade" do que mudanças agudas. Além disso, como Schechtman (10) aponta, na medida em que a mudança ocorre imediatamente e via o que pelo menos parece ser uma cadeia causal relativamente direta (...) isto torna difícil pensar nas mudanças como de qualquer maneira um produto da própria vontade ou esforço do paciente ".
C. Efeitos indesejados e desejados
O que torna as coisas ainda mais complexas é que, no caso do TOC e de outros transtornos psiquiátricos, os pacientes de fato querem mudar a maneira como se sentem e pensam e se comportam [2, 7, 9, 40]. Para os transtornos psiquiátricos afetarem precisamente as pessoas em sua personalidade: distúrbios psiquiátricos afetam como e o que você pensa, como você percebe o mundo, e o que você sente e faz. O objetivo do tratamento é reverter essas mudanças. DBS é, a este respeito, naturalmente não é diferente de psicoterapia ou tratamento farmacológico. No caso de distúrbios somáticos, como a doença de Parkinson, parece mais simples descartar todas as mudanças que dizem respeito à maneira como os pacientes se sentem e pensam e se comportam como efeitos colaterais indesejados (embora a situação seja realmente mais complexa também aqui, 11, 12, 41, 42]). Em contraste, no caso do TOC e outros transtornos psiquiátricos, algumas dessas mudanças são realmente procuradas.
Mesmo que alguns efeitos sobre a personalidade de pacientes psiquiátricos são destinados, isso não significa que não pode haver também efeitos colaterais não intencionais sobre a personalidade. Como distinguir os efeitos pretendidos dos não intencionais? Note-se que esta não é a mesma questão que a desejabilidade das mudanças: os efeitos pretendidos são obviamente desejados, mas os efeitos não intencionais sobre a personalidade também podem ser bem-vindos. Pense, por exemplo, em pacientes com TOC que se sentiram muito felizes em configurações específicas do DBS [3, 8]: este é um efeito colateral no sentido técnico da palavra, mas o paciente ainda pode receber o efeito. Uma solução natural para demarcar a intenção de efeitos não intencionais seria comparar os "novos" traços de personalidade com a personalidade da pessoa antes do início da doença. No entanto, para distúrbios psiquiátricos com início precoce, como o TOC, pode ser muito difícil determinar quem teria sido sem o transtorno. Se desde a infância ou adolescência, o TOC tem influenciado o que você gasta sua vida fazendo, o que o preocupa, as situações que você evita, seus relacionamentos, sua vida social, sua vida profissional, etc., isso é provável deixar uma marca. E sem uma personalidade pré-TOC totalmente desenvolvida para comparar, é difícil determinar se o tratamento DBS mudou a personalidade de alguém ou, em vez disso, restaurado o seu eu "original" [7, 43]. Para outros distúrbios psiquiátricos com início tardio, o estado pré-mórbido pode não ser tão unívoco tampouco. Estes pacientes também são suscetíveis de serem afetados por ter este transtorno e lidar com ele. O mesmo se aplica aos pacientes com DP. Como observa Johansson e colaboradores [7], a idéia geral de restaurar a personalidade dos pacientes em seu estado pré-mórbido é atrativa, mas não muito provável: "A maioria dos pacientes com MDD [Transtorno Depressivo Maior] considerados para DBS viveram com a doença há anos ou mesmo décadas. Considerando o grave impacto da doença; A depressão, bem como o tratamento, não é suscetível de deixar os pacientes inalterados. "(P.2).
Um dos nossos participantes, 'Adrian' (para maximizar a privacidade, não usamos os próprios nomes dos participantes), disse o seguinte:
P14: Essa também é uma questão difícil; Vou apenas de imediato apontar para uma questão muito difícil sobre esse assunto [i.e. Mudanças de personalidade] ... Às vezes me pergunto como teria sido, como Adrian teria sido se ele não tivesse tido essa ansiedade e transtorno compulsivo em sua juventude? Bem, eu sei uma coisa com certeza, uma coisa que eu posso dizer de imediato: eu teria sido uma pessoa totalmente diferente, então. (...) eu teria me tornado uma pessoa completamente diferente. Porque desde o início, desde os primeiros anos em que você obtém algo parecido, as primeiras semanas que você obtém, você ajustará sua vida para ele. Você tenta sobreviver, você não faz nada além de tentar sobreviver para poder continuar. Você ajusta toda a sua vida, todos os seus hábitos e todas as coisas ao seu redor para isso. Você seleciona as pessoas ao seu redor nessa base, tenta influenciar as pessoas, tenta conseguir alguma coisa para poder continuar. E assim você se torna ... Porque eu tive essa ansiedade e transtorno compulsivo por cerca de 45, 50 anos, você se torna uma pessoa totalmente diferente. Então eu já me tornei uma pessoa diferente por causa da ansiedade e das compulsões. E depois da operação, muitas vezes me perguntei: como teria ficado sem a ansiedade e as compulsões?
D. Avaliação das alterações
Isso nos leva a outra dificuldade, a saber, como avaliar quais as diferenças que seguem o tratamento com DBS são expressivas de si mesmo e quais as diferenças que não são. Os participantes que costumavam evitar festas de aniversário, ou apenas sentam-se calmamente em um canto, agora fazem a maior parte da conversa. É um efeito colateral suspeito do DBS? Ou eles preferem seguir uma inclinação natural que costumava ser ofuscada por suas compulsões? Como decidir? Os participantes também se fizeram essa pergunta e usaram diferentes estratégias para respondê-la (ver seção VI).
Uma sugestão comum é que a avaliação das mudanças deve ser baseada em se os pacientes julgam ser positivo ou negativo [2, 39, 41, 44]. Esta posição tem um apelo muito intuitivo: é claro que o próprio julgamento dos pacientes sobre a conveniência das mudanças é altamente relevante. Mas mesmo que a avaliação dos pacientes seja de importância central, não pode ser toda a história. Em primeiro lugar, esta posição não pode explicar a diferença entre considerar uma mudança positiva ou negativa e considerar uma mudança autêntica ou alienígena. Pode ser que as mudanças "negativas" no comportamento ainda possam ser experimentadas como expressivas de um eu autêntico, o que poderia ser uma razão para endossá-las, enquanto mudanças "positivas" poderiam ser experimentadas como alienígenas, o que poderia ser uma razão para rejeitá-las.
Um segundo problema diz respeito à confiabilidade das auto-avaliações dos pacientes. Pode ser que a avaliação do paciente seja influenciada pelo DBS [9, 39, 45]. Se DBS aumenta a impulsividade de alguém e diminui a propensão de uma pessoa para se envolver na reflexão, é provável que a confiabilidade de sua auto-reflexão e auto-avaliação também será afetada. Existem indicações de que o DBS pode influenciar a tomada de decisão dos pacientes; Tornando-os mais impulsivos [46, 47], o que poderia explicar os casos de jogo patológico após DBS [29, 30]. Além disso, um estudo recente com 40 pacientes com DP descobriu que os pacientes se tornaram mais impulsivos, mais auto-centrados, menos persistentes e menos conscientes três meses após a cirurgia [20]. Os parentes também relataram que os pacientes apresentavam uma "falta de premeditação": os pacientes eram considerados "menos pensativos, mais impulsivos e com maior probabilidade de agir de acordo com as conseqüências" ([20], p. Os próprios pacientes não relataram essas alterações. Os autores sugerem que os pacientes podem ter um "nível reduzido de auto-percepção na mudança comportamental" após tratamento DBS ([20], p.5). Em nosso estudo anterior, vários participantes relataram que, em geral, se tornaram mais descuidados [26]. O fato de que eles também não se preocuparam tanto com as mudanças que experimentaram, poderiam ser interpretados como um corolário dessa atitude geral - especialmente porque seus parceiros às vezes se preocupavam com essas mudanças. Por analogia, alguém que está sob a influência do álcool é improvável ver seu estado como problemático, enquanto eles estão bêbados.
Além disso, um efeito colateral familiar do DBS para o TOC é que pode induzir fases (hipo) maníacas relacionadas com a estimulação [25, 35, 36, 48-52]. Em casos de tais efeitos colaterais, os pacientes podem estar muito felizes com essas mudanças, mas sua conta é obviamente distorcida. Poderia, no entanto, também ser que os próprios pacientes ao longo do tempo rejeitar seu estado maníaco como sendo 'irrealisticamente bom' [3]. Se isso ocorre ou não é uma questão empírica [53]. De qualquer forma, deve-se ter cuidado para não descartar as experiências dos pacientes desnecessariamente patologizando-os [8].
Outra proposta é que o critério deve ser se os pacientes se identificam ou não com as alterações [8-10, 27]. Essa posição evita a distinção entre a conveniência e a autenticidade das mudanças, mas também não pode explicar possíveis problemas com a confiabilidade das auto-avaliações dos pacientes.
Dadas essas preocupações de confiabilidade, pode ser útil complementar as auto-avaliações dos pacientes com a avaliação das mudanças por parceiros, familiares ou bons amigos. Pesquisas anteriores indicam que em geral as mudanças - tanto para melhor como para pior - podem ser mais facilmente percebidas por parentes próximos [13, 20, 26]. As avaliações de parentes também não são decisivas, pois podem não ter conhecido o paciente sem TOC. Além disso, as alterações podem (negativamente) afetar sua relação com o paciente, o que também pode influenciar a sua avaliação [43, 54].
Na prática clínica, será o terapeuta que enfrenta a difícil tarefa de pesar essas várias perspectivas e estimar sua respectiva confiabilidade. Afinal, é o terapeuta que é responsável por oferecer tratamento ideal e minimizar os efeitos colaterais - incluindo os efeitos do tratamento sobre como os pacientes se comportam em relação aos outros. Como observam Müller e colaboradores [55], este último aspecto social é um "ponto cego" em muitas discussões éticas.
Resumindo, identificamos as seguintes quatro questões centrais relativas ao efeito do tratamento DBS sobre as mudanças de personalidade: (1) Qual das alterações que os pacientes experimentam após o tratamento com DBS equivale a uma mudança na personalidade? (2) São as mudanças que o paciente experimenta devido a DBS especificamente? E (3) como avaliar essas mudanças? As mudanças representam uma ameaça à identidade de alguém, ou são expressões da "verdadeira" identidade de alguém? (4) Por que meios poderia ser avaliado?
III. Experiências dos participantes
Das entrevistas surgiram seis temas comuns: (i) não mudei; (Ii) Eu me tornei mais eu mesmo; (Iii) Este não sou eu; (Iv) Eu tenho que me acostumar comigo mesmo; (V) Eu tenho que descobrir quem sou sem TOC, e (vi) Como determinar se as mudanças refletem quem eu sou. Os dois primeiros temas são mutuamente exclusivos: os participantes sentiram que tinham se tornado mais (13 de 18) ou que não haviam mudado (4 de 18). Uma participante sentiu que ela tinha em geral, tornou-se menos si (tema (iii)). A experiência do tema (iii), "Este não sou eu", foi, no entanto, compartilhada por outros participantes que só tiveram algumas experiências alienantes específicas, por exemplo, em relação à libido ou assertividade, enquanto sua experiência geral foi que eles se tornaram mais próprios. Os três últimos temas foram compartilhados entre os participantes - independentemente de eles sentirem que não haviam mudado ou sentiram que se tornaram mais próprios.
Vamos delinear estes seis temas e ilustrá-los com citações dos participantes.
(I) Eu não mudei como uma pessoa
Vários participantes (4) não se consideraram mudados como uma pessoa. Um deles (um não respondedor) descobre inequivocamente que ele não foi mudado em tudo - e sua esposa e família não o consideram mudado:
P19: Eu não me sinto de todo ... ele [tratamento DBS] funciona em minhas queixas e nada mais. Então isso é exatamente certo, na verdade. Além do fato de que não funciona bem o suficiente. (...) Sim, mas eu não mudei: meus interesses não mudaram, meus sentimentos não mudaram. (...) E também não sinto que minha esposa diga algo como: 'oh, eu não reconheço isso' - nem meus pais, ou qualquer outra pessoa. "
Outro participante (um respondedor) explica que ele não mudou, mas que sua vida mudou muito desde que ele lucrou com o DBS:
P4: "E, claro, é uma espécie muito diferente de existência de repente; É muito estranho de repente - você também está um pouco alienado do mundo, porque você não tem nada a ver com o mundo há vinte anos. Mas isso não tem nada a ver com o DBS; Apenas com a situação como tal. Não, eu realmente nunca notei algo que ... Ou, eu ouvi às vezes que as pessoas começam a pensar diferente sobre as coisas, obter uma opinião diferente, mas eu nunca experimentei algo assim ou qualquer coisa.
Um terceiro participante (um não respondedor) não se vê alterado; Apenas alguns de seus traços de caráter ficaram um pouco mais fortes:
I: E você sente que você mudou como uma pessoa?
P3: Não, eu não, na verdade. Não, apenas que os traços que eu tinha, tornaram-se um pouco mais forte, por assim dizer. Aquele tipo de coisa. (...) Eu não me tornei uma pessoa diferente, não. Não, é realmente .. Sim, fazer uma piada com mais freqüência, ou algo parecido; Que fortalece essas coisas.
I: E são essas coisas que você reconhece por exemplo de antes, de antes que as compulsões começassem?
P3: Sim, sim, certamente! Eu costumava ser assim como uma criança: um pouco mais animada e nem sempre muito agradável, mas às vezes sim. E sim, um pouco mais de piadas. Sim, e um pouco mais interesses, algumas idéias mais, mais criativo também.
Um quarto participante diz que ela não mudou, mas que seu nível geral de ansiedade é um pouco menor, o que lhe permite fazer coisas que ela não podia fazer antes, como ir a uma festa de aniversário:
P22: Sim, é apenas que o nível geral de ansiedade é um pouco menor, o que torna você um pouco mais fácil. No domingo passado, eu tinha uma festa de aniversário da minha cunhada, e sim, caso contrário eu não teria ido . E eu ainda odiava ... Absolutamente nada ... Sim, tudo é um pouco mais fácil.
(Ii) Eu me tornei mais eu mesmo
A pergunta "você mudou como pessoa?" Provou ser ambígua: um participante pode dizer "sim, totalmente", e o outro "não, não de todo" -, enquanto na verdade eles significam a mesma coisa. Ou seja, um pode dizer: "Sim, eu me tornei uma pessoa diferente: eu me tornei quem eu realmente sou, sem TOC; Eu estou me aproximando de meu eu real. "E o outro pode dizer:" Não, eu não sou outra pessoa, todas essas mudanças refletem quem eu sou sem TOC ". Nós agrupamos ambas as respostas sob o cabeçalho de 'Eu tenho tornar-me mais ". A maioria dos participantes (13 de 18, ou seja, 72%) relatam que sentem que estão mais agora ou estão se tornando mais. Agora que o impacto do TOC foi diminuído, eles podem finalmente ser quem realmente são, sem suas compulsões.
P20: "Eu me senti mais como fazer as coisas, ansiava por fazer as coisas. Sim, aquela carga pesada que eu carregava, que ficou mais leve, que tem menos. Eu precisava de menos tempo para fazer uma pausa nas coisas, e pensar sobre as coisas, por isso demorou menos tempo. Bem, eu estava .. sim realmente mudou 360 graus ... O que é isso ?! Oh ... Sim, claro que eu ainda tinha essas compulsões, eles não tinham ido, mas era menos. Era menos pesado, pesava menos pesado em mim. Eu simplesmente tinha espaço para outras coisas também. (...) Eu acho que, no que diz respeito à pessoa, personalidade, caráter, que eu ainda sou o mesmo, realmente. Eu sinto que eu sou realmente mais Lea. Primeiro, eu era Lea com as compulsões e, em seguida, era na verdade principalmente as compulsões e por trás disso era Lea. Porque as compulsões realmente dominavam tudo, na verdade, tudo girava em torno das compulsões. Era: as compulsões - e Lea, assim. E agora é realmente Lea ... sim, ela tem compulsões, mas é realmente Lea que está no primeiro plano agora. É como eu me sinto. E, claro, ainda tenho minhas compulsões, mas as compulsões usadas para governar minha vida. As compulsões estavam no comando, governadas sobre mim. E agora estou um pouco a cargo novamente sobre mim.
P16: "Antes das minhas queixas, eu também era um pouco mais extrovertido e por causa das queixas que eu mudei completamente e por causa do DBS agora meu antigo auto volta um pouco. É assim que você deve ver isso. É apenas que há vinte anos entre o início dos problemas e agora, por isso é muito tempo.
P5: "Eu acho que estou voltando para o meu próprio eu. Se você está em um padrão fixo por décadas e através de uma operação como você voltar para o seu próprio mais, que é uma coisa boa.
P10: "[o novo comportamento] me pertence. Sim. Mas por causa das compulsões, eu acho, eu não tenho qualquer espaço, ou qualquer momento para isso. E também me tornei um pouco mais seguro de mim mesmo, sim. (...) Sim, certamente sou mais eu, sim.
P13: "[Eu me tornei mais] quem eu era. Mas quem eu era, era, sim, de fato, o menino até a última turma da escola primária, certo, porque eu me lembro muito bem disso. Mas eu tenho que acrescentar: não é apenas o DBS, mas é o DBS em combinação com a terapia. E para mim que foi EMDR [Eye Movement Desensibilização e Reprocessamento]. Estou limpando todo o meu passado com isso.
Alguns participantes indicaram que eles se tornaram uma pessoa completamente diferente, em alguns casos extremos dentro de alguns minutos depois de ligar o DBS. Este participante experimentou uma diferença extrema (veja também a Caixa 1):
P14: "E depois, num certo ponto, depois de alguns minutos, alguém diz:" Adrian, você percebe que mudou completamente, nos últimos minutos, que é completamente diferente? ". E eu não tinha percebido isso até que eu comecei a pensar nisso. (...) E então eu disse: 'Claro, você está certo, eu mudei completamente.' (...) Eu costumo dizer; Antes da operação, eu era Adrian-1 e agora sou Adrian-2. Para colocá-lo de uma maneira simples. (...)
Nos últimos anos, tenho a idéia de que estou chegando a esse Adrian natural, porque vejo algumas coisas, ou alguém vê algumas coisas ... como: 'hey que é o que meu pai costumava fazer' - essas coisas, você sabe. Eu acho, então isso está nos genes, isso poderia ser. Essa é a minha ideia sobre isso. Mas há inconcebivelmente muitas coisas em que você muda. Pense apenas no fato de que eu simplesmente ouço música diferente. Só isso já é algo. Eu costumava ouvir principalmente a música desde a minha juventude; Os Rolling Stones, The Beatles - eu era um pouco um fã dos Rolling Stones, na verdade. Eu costumava ouvir muito, esse tipo de música e algumas músicas holandesas também ... primeiro discos e depois CDs. Mas então eu tive minha operação e de alguma forma cheguei a Johnny Cash. "
(Ver também um estudo de caso sobre este participante: [17])
Caixa 1 - "Adrian"
'Adrian' (P14)
Adrian foi um dos poucos pacientes para quem o DBS foi imediatamente eficaz, e também muito eficaz. Ele estima que ele perdeu cerca de 95% das compulsões; Um grande resultado. Adrian está muito feliz com as mudanças e agora que ele está aposentado ele pode finalmente viver sua vida da maneira que ele quer. Ele sente que mudou totalmente como pessoa: é muito mais aberto e espontâneo e gosta de poder agora juntar-se à sua esposa para festas de aniversário e jantares com amigos. Ele pensa que ele se tornou mais a si mesmo, que isso teria sido quem ele teria se tornado se ele não tinha desenvolvido TOC com a idade de 13 anos. Sua esposa, no entanto, não está tão feliz com as mudanças. Ou seja: ela está feliz que ele sofre menos de TOC, mas ela acha que ele mudou muito, na medida em que ela sente: "Este não é o homem com quem me casei". Ela relata que muitas vezes ele faz coisas socialmente inadequadas, como falar com estranhos na rua ou em lojas e que ele não pegar em sinais quando as pessoas estão irritadas por ele. Quando estão com amigos, ele fala muito sobre a última pesquisa da DBS, mas não lhes pergunta muito sobre suas vidas. Uma vez que ela muitas vezes se sente constrangida com seu comportamento, ela se sente menos como sair com ele. Eles tentaram mudar as configurações DBS, mas em outras configurações as compulsões imediatamente retornou, levando a um dilema infeliz entre a pressão das compulsões ea pressão sobre o seu relacionamento.
(Iii) Não sou eu
Outros participantes também sentiram que tinham mudado, mas consideraram pelo menos algumas das mudanças como algo estranho para eles; Como efeitos colaterais do DBS. Um efeito colateral familiar do DBS é, por exemplo, um aumento da libido [25, 56, 57]. Considerando que algumas pessoas experimentam isso como um retorno à sua sexualidade normal, para outros, sente-se estranho e apenas 'muito'.
P1: Eu também notei com o DBS que ele muda sua libido, por exemplo. Mas comigo ... Isso sempre foi perturbado, sempre esteve minimamente presente, e se isso muda, isso é tão desconhecido que você não é nada. (...) Parece muito extremo; Que você pensa: todo mundo pode notar o que está acontecendo comigo .. (...) Mas então eu acho: jeez, como é que para outras pessoas, como lidar com isso, você sabe. (...) É uma conseqüência direta de [DBS], realmente uma espécie de efeito colateral. (...) Não me pertence, realmente.
P17: Sim, a libido, que era .. Pfff ... Bem, eu não gostei nada disso. (...) Não, isso claramente não se encaixava com quem eu sou. (...) Sim, isso era tão estranho (...) Eu sentia como ter relações sexuais o tempo todo (...) E é claro que eu quero ter relações sexuais, mas isso não tem que ser todos os dias, de jeito nenhum. Uma vez a cada duas semanas é bom para mim também. Mas eu tive essa idéia que eu queria saltar sobre ele .. Muito estranho. (...) Sim, era realmente demais; Que realmente não era eu, você sabe; Eu realmente senti como se houvesse alguém parado ao meu lado que tem isso, você sabe. (...) Felizmente eu poderia discutir isso com [meu terapeuta DBS] e descobrimos uma boa mudança nos cenários, e sim, agora é bom: agora sou eu de novo. (...)
Outra experiência comum é que, com o tratamento DBS, as pessoas se tornam mais ferozes, assertivas e às vezes até agressivas [26]. Muitos participantes (9) sentem que se expressam mais e que isso reflete seus próprios eus, sem os efeitos subjacentes do TOC. Alguns participantes (3), no entanto, sentiram que sua crescente assertividade não lhes cabia. Por exemplo, as reações espontâneas nas quais eles se erguiam surpreendê-los e fazê-los sentir-se desconfortáveis:
P10: "Eu costumava ser tão inseguro que eu não me atrevi a dizer nada, e agora eu digo. Às vezes, um pouco demais, eu sinto.
Ainda assim, os participantes podem caracterizar essas mudanças indesejadas como expressar quem elas realmente são. Assim, o fato de que eles não gostam dessas mudanças não implica que eles consideram que lhes seja estranho. O mesmo participante, por exemplo, diz sobre sua mudança na assertividade:
P10: '... isso me pertence, sim, mas por causa das compulsões não tenho ocupado espaço ou tempo para isso por anos. E agora me tornei um pouco mais seguro, sim.
Considerando que para os outros participantes os efeitos alienantes de DBS foram limitados a experiências específicas somente, um participante (um respondedor) considerou as mudanças em seu comportamento como totalmente estranho para ela. Ela achava que o tratamento com DBS a tinha feito menos.
P17: Agora tenho um pequeno fusível. (...) Quando eu estava muito deprimido, eu também tinha um pouco de um curto fusível, mas agora é mais que .. Eu não posso fazer muitas coisas ao mesmo tempo. O que eu costumava ser capaz de fazer. (...) Eu pensei que tinha a ver com o meu material de personalidade. Mas eu estou fazendo terapia novamente no lugar onde moro e essa mulher me conhece quando eu tinha 15 anos, e agora tenho 34 anos, então ela me conhece há muito tempo e ela disse: "Isso realmente não pertencia a você antes ". Eu disse: "Não, está certo". Sim, e então ele confirmou o que eu também sentia. E isso foi depois da operação realmente. (…)
V. Conclusão
Há mudanças na forma como os participantes sentem, pensam e se comportam, e essas mudanças têm um impacto em suas vidas. Independentemente de essas mudanças se enquadrarem na definição particular de "identidade pessoal", "personalidade" ou "eu", os pacientes são confrontados com essas mudanças e precisam se relacionar e lidar com elas. De um ponto de vista clínico, é importante reconhecer a possibilidade de que DBS pode ter efeitos colaterais sobre a personalidade, a fim de reconhecer quando tais alterações exigem um ajuste das configurações DBS-em vez de um re-ajuste de pacientes e / ou seus entes queridos uns.
A maioria dos participantes (13 de 18) em nosso estudo considerou as mudanças em como eles se sentem, pensam, agem e interagem após DBS tratamento como parte de sua recuperação do TOC. Eles sentiram que tinham se tornado mais em comparação com a sua vida anterior que foi dominada pelo seu TOC. Ainda assim, alguns participantes sentiram que algumas mudanças específicas eram efeitos colaterais do DBS. Quatro participantes sentiram que não tinham mudado significativamente, e um participante se sentiu menos após o tratamento DBS. Curiosamente, as mudanças que os participantes referiram a sua forma de (inter) agir e expressar-se, mas não as suas convicções ou perspectivas (morais) sobre a vida.
Para a prática clínica de DBS, a questão importante não é a questão teórica de qual definição de identidade pessoal adotar e a discussão subseqüente se essas mudanças constituem mudanças na identidade dos pacientes. A questão importante é mais uma que os próprios pacientes lutam, ou seja, como avaliar se essas mudanças são expressivos de si mesmos ou não. A avaliação dos pacientes é, naturalmente, central. Sua dificuldade é avaliar o que lhes pertence e o que não lhes pertence: o início precoce e o TOC de longa duração os afetaram, o que torna a avaliação também uma questão de quem teria sido sem TOC. A avaliação dos pacientes não pode ser confiada cegamente, no entanto, uma vez que DBS para TOC é conhecido por potencialmente induzir (hipo) mania; Uma condição que torna o julgamento menos confiável. Além disso, pode haver outros efeitos da DBS em sua maneira de avaliar, como o aumento da impulsividade. A avaliação das mudanças por parceiro, família ou amigos pode ser útil para fornecer uma perspectiva complementar. Uma das dificuldades aqui é que eles podem não ter conhecido o paciente sem TOC (especialmente parceiros e amigos). Além disso, as mudanças podem ter afetado sua relação com o paciente, o que pode, por sua vez, afetar sua avaliação dessas mudanças. No final, é da responsabilidade do terapeuta assegurar as configurações óptimas de DBS e o tratamento geral de seus pacientes. Cabe-lhes, portanto, levar em conta todas essas perspectivas e avaliar a confiabilidade tanto da avaliação dos pacientes como da dos seus parceiros, familiares ou amigos. Original em inglês, tradução Google, revisão Hugo. Fonte: Journals PLOS.
Assinar:
Postagens (Atom)