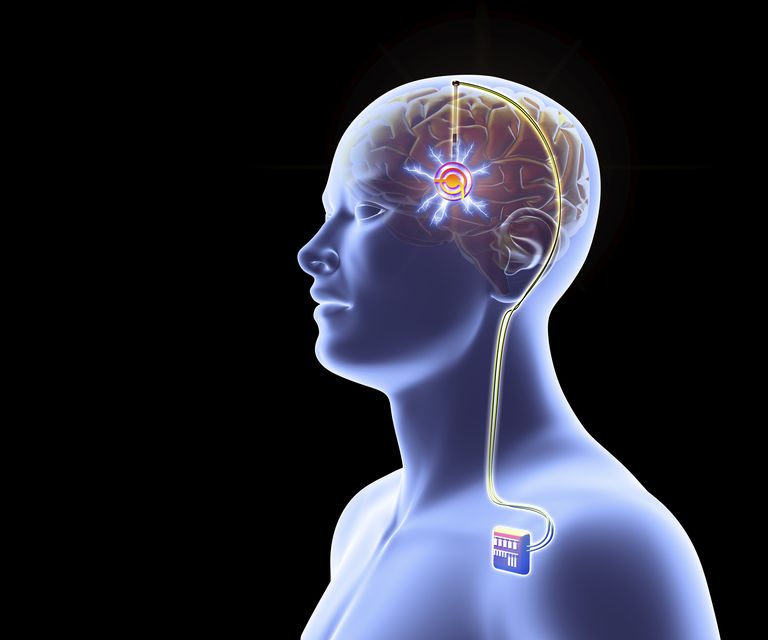
Casos que progridem rapidamente ou não respondem aos remédios podem ser amenizados com um marca-passo cerebral. Saiba mais no Dia Mundial do Parkinson
Não há cura para a condição, caracterizada pela queda brusca e intensa na concentração de dopamina, um neurotransmissor envolvido no controle dos movimentos. Os remédios mais utilizados no tratamento repõem essa substância, mas podem deixar de funcionar depois de um tempo.
“A partir do quinto ano de diagnóstico, um quarto dos indivíduos terá flutuação motora relacionada ao medicamento”, explica Murilo Martinez Marinho, coordenador de neurocirurgia funcional no Hospital São Paulo, da Universidade Federal de São Paulo (Unifesp). Nessa situação, os movimentos involuntários pioram quando o efeito do comprimido passa, algumas horas após a aplicação.
Mesmo com o ajuste de doses, os sintomas às vezes continuam atrapalhando a vida. O efeito benéfico dos fármacos, por sua vez, fica cada vez mais curto – em certos episódios, ele não passa de uns poucos minutos livres de tremores.
Para esses casos mais severos, há alternativas como a estimulação cerebral profunda (ECP). Trata-se de uma cirurgia que insere uma espécie de marca-passo em uma região do cérebro. Isso para reduzir as alterações motoras e até o consumo de fármacos.
Quem pode fazer a estimulação cerebral profunda
Além das pessoas com flutuação motora, aquelas com mais de quatro anos de doença, cujos sintomas deixaram de responder aos remédios mesmo após o aumento da dose. “Até quem foi diagnosticado recentemente, mas tem tremores incapacitantes e refratários ao tratamento convencional, beneficia-se da neuroestimulação”, comenta Marinho.
Há ainda um último grupo, mais raro, que teria indicação para essa técnica. São os sujeitos que têm intolerância gastrointestinal ao uso da medicação ou que sofrem demais com seus efeitos colaterais (náuseas e sonolência, entre outros).
A neuroestimulação está incluída no rol de procedimentos a serem cobertos pelos planos de saúde e é realizada em alguns centros de referência do Sistema Único de Saúde (SUS).
Como funciona o marca-passo e a cirurgia
O dispositivo envia sinais elétricos constantes e pode ser colocado em três núcleos diferentes do cérebro que estão envolvidos com o Parkinson. A escolha pelo local da instalação na massa cinzenta é baseada nos sintomas de cada pessoa. Geralmente, a área estimulada é o núcleo subtalâmico, o mais associado às alterações motoras.
A cirurgia se divide em duas partes. Na primeira, um gerador é inserido na área da clavícula. Na segunda etapa, esse equipamento é conectado a dois eletrodos, que são colocados pela parte frontal da cabeça. “As incisões ali são pequenas, menores que uma moeda de dez centavos”, aponta Martinho.
O indivíduo fica acordado durante esse processo para que, uma vez que os eletrodos estejam no lugar, os médicos avaliem ao vivo e a cores a fala, a coordenação motora e os tremores.
Se for necessário, há ajuste no posicionamento dos dispositivos. Com tudo certo, uma anestesia geral é aplicada para finalizar a instalação. Alguns dispositivos recarregáveis chegam a durar 15 anos antes que uma troca seja mandatória.
Vantagens da abordagem cirúrgica
Essa terapia tem evoluído desde os anos 1980, quando começou a ser utilizada para tratar a doença de Parkinson. Um estudo publicado em 2012 no Journal of American Medicine (JAMA), feito com veteranos do exército americano, mostrou que o método proporciona, em média, até quatro horas a mais sem tremores por dia.
“Outros trabalhos demonstram melhora em sintomas não motores, como sono, dores e fadiga”, destaca Marinho. Um trabalho alemão, de 2013, comparou 251 pacientes e observou uma melhora de 26% na qualidade de vida de quem passou pela ECP. O grupo que ficou apenas no tratamento medicamentoso viu esse índice piorar em 1%, segundo os dados do estudo, conduzido pela Universidade de Kiel e extraído de um compêndio da empresa Medtronic, que produz um desses marca-passos.
Agora, não estamos falando de uma cura definitiva. “Problemas no equilíbrio e dificuldades na fala podem aparecer, mas não se trata de um efeito colateral da cirurgia, e sim uma progressão natural da doença”, aponta Marinho.
Outros tratamentos para Parkinson
Além da estimulação elétrica, novas opções de terapias chegaram nos últimos anos, como as bombas de infusão que liberam remédios direto no aparelho digestivo do paciente ou as infusões subcutâneas com o mesmo papel. E o futuro com certeza reserva mais progressos.
Entre as linhas de pesquisa, há neuroestimuladores modernos, capazes de monitorar a atividade cerebral e fornecer dados que ajudem a escolher o melhor tratamento. Remédios à base de canabidiol, um dos princípios ativos da maconha, também demonstraram aliviar os sintomas diários em estudos.
Há até outras abordagens mais ousadas. Em novembro de 2018, experts japoneses anunciaram um transplante de células-tronco em um portador de Parkinson para estimular a produção natural de dopamina – aquele neurotransmissor que fica em falta na doença, se lembra?
O homem será acompanhado por dois anos para verificar se houve alguma melhora. Enquanto isso, a ciência trabalha. “O Parkinson é prevalente e os números tendem a aumentar com o envelhecimento da população. Até por isso há inúmeros estudos para combatê-la”, encerra Marinho. Fonte: Saude Abril.
Atenção: o dbs não é tão eficiente para casos de parkinson hereditário.